Comprendre ce que recouvre réellement l’annonce d’un décès à l’hôpital
L’annonce d’un décès à la famille, à l’hôpital, ne se limite jamais à une simple transmission d’information. Il ne s’agit pas seulement de dire qu’une personne est morte. Il s’agit aussi d’expliquer un passage, de mettre des mots sur un basculement irréversible, de soutenir des proches dans un moment de choc extrême et d’ouvrir immédiatement une phase nouvelle, à la fois humaine, médicale, psychologique et administrative. Pour la famille, ce moment peut devenir un souvenir d’une précision saisissante. Pour l’hôpital, il s’agit d’un acte grave qui engage la qualité de la relation, le respect dû au patient et la manière dont les proches vont entrer dans le deuil.
Dans les représentations communes, on imagine souvent qu’un médecin appelle un proche et annonce simplement le décès. En réalité, la situation est bien plus complexe. Avant même l’annonce, l’équipe doit vérifier l’identité du patient, constater officiellement le décès, s’assurer qu’elle contacte la bonne personne, choisir la manière la plus adaptée de parler et préparer l’accueil de la famille si celle-ci doit venir sur place. Ensuite, tout ne s’arrête pas à la phrase qui annonce la mort. Les proches ont besoin de comprendre ce qu’il s’est passé, de savoir s’ils peuvent voir le défunt, de poser des questions sur les derniers instants, d’être orientés dans les premières démarches et, souvent, d’obtenir un second temps d’explication après le choc initial.
L’hôpital cherche, en principe, à éviter les annonces brutales, impersonnelles ou confuses. Pourtant, la réalité dépend de nombreux facteurs : le moment du décès, le service concerné, la disponibilité des équipes, le caractère attendu ou brutal de la mort, la présence ou non des proches, l’état émotionnel de la personne contactée et les moyens de l’établissement. Dans un service de réanimation, d’urgences, de soins palliatifs, de gériatrie ou de chirurgie, les pratiques peuvent différer. Certains établissements disposent d’espaces dédiés aux familles, d’équipes bien formées à la relation de crise et d’un soutien psychologique facilement mobilisable. D’autres agissent avec davantage de contraintes. Mais dans tous les cas, l’enjeu reste le même : annoncer avec humanité, clarté et dignité.
Il faut aussi comprendre que les familles n’entendent pas seulement des mots. Elles perçoivent un ton, un rythme, une présence ou une absence, une cohérence ou un flou, une volonté d’accompagner ou, au contraire, une impression d’être expédiées. Une annonce peut être médicalement exacte et humainement très mal vécue. À l’inverse, une situation extrêmement douloureuse peut laisser malgré tout le souvenir d’une équipe juste, présente, respectueuse et claire. La manière dont l’hôpital annonce un décès n’efface jamais la violence de la perte, mais elle peut empêcher que s’ajoute à cette perte une souffrance relationnelle supplémentaire.
Le moment de l’annonce est également traversé par plusieurs besoins qui se superposent. Les proches ont besoin de savoir que le décès est réel. Ils ont besoin de comprendre dans quel contexte il est survenu. Ils ont besoin de vérifier que le patient n’a pas été abandonné. Ils ont besoin d’être guidés vers ce qui suit. Souvent, ces besoins apparaissent en même temps. Cela explique pourquoi la qualité de l’annonce ne dépend pas seulement de la justesse de la première phrase. Elle dépend aussi de la capacité des professionnels à rester disponibles juste après, à supporter les silences, à entendre les pleurs, à répondre aux premières questions et à ne pas réduire cet instant à une formalité.
Le vécu des proches varie énormément selon les circonstances. Quand le décès était redouté depuis plusieurs jours, la famille a parfois déjà été préparée à l’idée d’une issue fatale. Quand la mort survient brutalement, la sidération est souvent plus radicale. Mais même dans les décès attendus, personne n’est réellement prêt. La conscience de la gravité n’annule jamais la violence du réel. C’est pourquoi les familles ont besoin d’un cadre. Elles doivent sentir que l’hôpital sait ce qu’il fait, qu’il s’adresse à elles avec égard et qu’il ne les laisse pas seules face à un vide incompréhensible.
L’annonce d’un décès n’est donc pas seulement une étape médicale. C’est une scène humaine où se croisent la parole, la pudeur, la précision, la peur, la mémoire et le début du deuil. Les hôpitaux le savent, même si toutes les annonces ne sont pas vécues de façon satisfaisante. Comprendre comment cela se passe concrètement aide les familles à mieux interpréter les gestes de l’équipe, à formuler leurs attentes et à faire valoir ce qu’elles sont en droit de demander.
Qui annonce le décès à la famille dans un établissement hospitalier
Quand une personne décède à l’hôpital, la question de savoir qui va annoncer la nouvelle à la famille est essentielle. En principe, ce n’est pas n’importe quel professionnel qui assume ce rôle. L’annonce relève le plus souvent d’un médecin, qu’il s’agisse du médecin du service, du médecin référent, du médecin de garde ou, dans certains cas, d’un interne agissant dans un cadre supervisé. Cette responsabilité médicale a du sens, car les proches ne veulent pas seulement entendre qu’un décès a eu lieu. Ils veulent aussi comprendre, même brièvement, dans quelles circonstances cela s’est produit.
Le médecin est généralement la personne la plus légitime pour dire ce qu’il s’est passé au plan clinique. Il peut préciser si le décès a été soudain, s’il est intervenu dans un contexte de dégradation progressive, si des gestes de réanimation ont été entrepris, ou si la fin de vie était déjà engagée depuis un certain temps. Cette dimension explicative donne un poids particulier à sa parole. Elle permet également, en théorie, d’éviter les transmissions imprécises ou trop parcellaires.
Cela dit, l’annonce ne repose pas toujours sur une seule personne du début à la fin. Dans de nombreux cas, un infirmier ou un cadre de santé joue un rôle très important, soit dans le premier contact, soit dans l’accueil des proches lorsqu’ils arrivent à l’hôpital, soit dans le soutien émotionnel immédiatement après l’annonce. Il peut arriver qu’un soignant appelle d’abord pour demander au proche de venir rapidement, puis que le médecin réalise l’entretien d’annonce sur place. Il peut aussi arriver qu’un médecin fasse l’annonce, puis qu’un infirmier reste avec la famille pour répondre à certaines questions pratiques, accompagner jusqu’au défunt ou aider à traverser les premières minutes.
Le contexte influence beaucoup l’identité de l’interlocuteur. En journée, la famille peut être en lien avec l’équipe qui connaît déjà bien le patient. Dans ce cas, le médecin référent ou un soignant identifié par les proches devient naturellement la personne qui porte la nouvelle. La continuité relationnelle peut alors aider. Entendre une voix connue, croiser un visage déjà familier, retrouver un professionnel qui a déjà accompagné la famille dans les jours précédents rend souvent l’annonce un peu moins désorganisante.
En revanche, la nuit, le week-end ou dans un contexte d’urgence, l’annonce est souvent faite par une équipe de garde. Le médecin qui appelle n’est pas forcément celui qui suivait le patient depuis le début. Il peut s’agir d’un praticien que la famille n’a jamais rencontré. Ce caractère impersonnel n’est pas forcément le signe d’un défaut. Il découle parfois simplement de l’organisation hospitalière. Mais il modifie la manière dont la nouvelle est reçue, car le proche apprend la mort par une personne inconnue, dans un moment où il a justement besoin d’un repère humain fort.
Dans certains services spécialisés, d’autres acteurs peuvent également intervenir. En soins palliatifs, une équipe mobile peut accompagner la relation avec la famille. En pédiatrie, en néonatologie ou dans certains services confrontés à des décès particulièrement traumatiques, des psychologues, des cadres de santé ou des professionnels formés à l’accompagnement du deuil peuvent être présents très tôt. Dans des situations médico-légales, l’annonce peut être articulée avec des contraintes particulières, notamment si une procédure judiciaire ou une enquête doit suivre.
Pour la famille, il est utile de retenir que l’interlocuteur principal doit pouvoir se présenter clairement. Savoir qui parle, à quel titre, et dans quel cadre il intervient aide énormément. Une annonce portée par une personne qui ne se nomme pas ou qui laisse planer le doute sur sa fonction peut accroître le sentiment de confusion. Au contraire, une phrase simple du type : je suis le médecin de garde du service où votre mère était hospitalisée, structure immédiatement l’échange.
La famille peut également, si elle en ressent le besoin, demander à parler ensuite à un autre médecin, en particulier au médecin du service ou à celui qui suivait habituellement le patient. L’annonce initiale n’épuise pas le droit de comprendre. Il est fréquent que les proches aient besoin d’un second échange, plus posé, avec le praticien le mieux placé pour reprendre toute l’histoire clinique. Cela vaut surtout lorsque le premier contact a eu lieu dans l’urgence, au téléphone ou avec une équipe de permanence.
Ce qui compte, au fond, n’est pas seulement le titre de la personne qui parle, mais sa capacité à tenir ce moment. Une annonce très correcte sur le papier peut être mal vécue si elle est expédiée, désincarnée ou confuse. À l’inverse, une équipe hospitalière peut laisser le souvenir d’une grande humanité lorsqu’elle s’organise pour que la parole soit claire, cohérente et accompagnée. L’identité du professionnel compte donc, mais sa manière de parler compte tout autant.
Comment l’hôpital choisit la personne à prévenir en premier
L’une des questions qui revient souvent dans les familles après un décès est la suivante : pourquoi l’hôpital a-t-il appelé telle personne en premier et non pas telle autre ? Cette interrogation est compréhensible, surtout lorsque la structure familiale est complexe, recomposée ou marquée par des tensions anciennes. Pourtant, du point de vue hospitalier, le choix de la personne à prévenir obéit normalement à une logique précise.
Lors de l’admission ou au cours du séjour, certaines informations sont inscrites dans le dossier du patient. On y trouve généralement le nom d’un proche à prévenir en cas de besoin, parfois la désignation d’une personne de confiance, et parfois aussi d’autres coordonnées familiales. L’hôpital s’appuie d’abord sur ce qui figure officiellement dans ce dossier. Ce fonctionnement n’est pas qu’une question administrative. Il sert à éviter l’improvisation, les erreurs et les situations où l’annonce se disperserait entre plusieurs interlocuteurs sans cadre clair.
Le proche à prévenir est souvent considéré comme l’interlocuteur principal pour les informations urgentes. La personne de confiance, lorsqu’elle a été désignée, occupe une place particulière, car elle peut aussi témoigner des volontés du patient lorsqu’il n’est plus en mesure de les exprimer. Dans bien des cas, ces deux rôles sont tenus par la même personne, mais ce n’est pas systématique. Un patient peut avoir indiqué un conjoint comme proche à prévenir et une sœur comme personne de confiance, ou l’inverse. L’équipe hospitalière doit alors composer avec ces données.
Au moment du décès, l’hôpital n’appelle donc pas nécessairement tous les membres de la famille. Il contacte en priorité la personne identifiée comme référente. Cela permet de sécuriser l’annonce. Une nouvelle aussi grave ne peut pas être lancée dans un réseau de proches sans interlocuteur central clairement désigné. La personne appelée en premier devient souvent celle qui relaiera ensuite l’information au reste de la famille.
Cette organisation est pratique du point de vue hospitalier, mais elle peut être lourde pour la personne concernée. Recevoir la nouvelle, poser les premières questions, venir à l’hôpital, prévenir les autres, gérer les réactions, parfois arbitrer les tensions entre membres de la famille, tout cela représente une charge immense au moment même où le proche est lui-même en état de choc. C’est pourtant souvent ainsi que les choses se passent.
Lorsque les familles ne s’entendent pas, ce choix du premier contact peut devenir un sujet sensible. Un enfant peut se sentir exclu si le conjoint a été appelé avant lui. Un frère peut estimer qu’il aurait dû être informé directement. Un parent éloigné peut reprocher à l’hôpital de ne pas avoir cherché à joindre plusieurs personnes. En pratique, l’établissement ne peut pas résoudre les dynamiques affectives de la famille. Il agit à partir des informations dont il dispose et cherche à limiter le risque de confusion.
Dans certains cas, si la personne référente est injoignable, l’équipe peut appeler un autre proche dont les coordonnées figurent au dossier. Mais ce déplacement vers un deuxième contact se fait en général parce que l’urgence impose qu’un membre de la famille soit informé rapidement, non parce que l’hôpital choisit librement un autre destinataire selon une hiérarchie affective supposée.
Il faut aussi comprendre que la confidentialité continue d’exister après le décès. L’hôpital ne peut pas annoncer la mort d’un patient à n’importe quel tiers qui se présenterait comme proche sans vérifier son identité ou sa qualité. Cette prudence peut parfois sembler rigide, mais elle protège la dignité du patient et la cohérence de la communication. Elle évite qu’une information intime et irréversible soit diffusée sans discernement.
Pour les familles, il est utile d’anticiper ce point lorsque la situation d’un proche hospitalisé devient grave. Vérifier qui est enregistré comme contact principal, s’assurer que les numéros sont exacts, clarifier si une personne de confiance a bien été désignée, tout cela peut éviter beaucoup de désordre dans les heures les plus douloureuses. Quand rien n’a été précisé, l’hôpital agit avec les éléments disponibles. Il ne choisit pas la première personne prévenue en fonction d’une préférence affective, mais selon les repères inscrits dans le parcours de soins.
À quel moment la famille est-elle informée du décès
La famille est en principe informée du décès dès que celui-ci a été constaté médicalement et que l’équipe a pu sécuriser l’identification du patient ainsi que celle du proche à contacter. Cela signifie que l’annonce n’est pas toujours instantanée à la minute exacte de la mort. Il existe presque toujours un très léger temps entre le moment du décès et le moment de l’appel ou de l’entretien. Ce temps est lié à des nécessités concrètes : le médecin doit constater le décès, l’équipe doit relire les coordonnées, parfois terminer certains gestes, parfois se coordonner sur la manière de communiquer l’information.
Ce décalage ne doit pas être interprété automatiquement comme une volonté de cacher, de retarder ou d’édulcorer la nouvelle. Dans la majorité des cas, il correspond à la préparation minimale nécessaire pour éviter les erreurs. Annoncer un décès sans avoir vérifié le bon dossier, sans s’être assuré de l’identité du contact ou dans la confusion d’un contexte d’urgence serait évidemment encore plus grave.
La rapidité de l’annonce dépend aussi du contexte médical. Si le décès survient dans une chambre, après une phase terminale calme et attendue, l’équipe a parfois le temps de se réunir un instant, de préparer ses mots et de contacter ensuite la famille dans un cadre relativement posé. Si le décès se produit dans une situation de réanimation, après des gestes techniques intenses, le contact avec les proches peut venir juste après la fin des tentatives de sauvetage, une fois que la situation a été médicalement stabilisée du point de vue de l’équipe.
Le moment de l’annonce dépend également de la présence ou non des proches à l’hôpital. Si la famille est déjà sur place, elle est généralement informée très rapidement, le plus souvent en face à face. Si elle n’est pas là, l’appel téléphonique intervient dès que possible. Si certains membres de la famille étaient attendus parce que l’état du patient était très critique, l’équipe peut parfois les faire venir quand la dégradation devient imminente, de manière à éviter qu’ils apprennent le décès seulement après coup. Cela reste toutefois très dépendant du temps réel dont disposent les professionnels et de la brutalité de l’évolution clinique.
Quand le décès survient la nuit, le week-end ou un jour férié, l’information est aussi censée être transmise sans attendre inutilement le lendemain. Un décès important ne se met pas en pause jusqu’aux horaires de bureau. Il peut néanmoins arriver que la famille perçoive un retard plus long, notamment si les coordonnées sont difficiles à exploiter, si plusieurs tentatives d’appel sont nécessaires ou si le proche référent ne répond pas immédiatement.
Dans certaines situations, la famille a déjà été prévenue que l’état du patient se dégradait de façon critique. Dans ce cas, le décès ne surgit pas toujours comme une information entièrement nouvelle, mais comme l’issue d’une aggravation connue. La temporalité ressentie de l’annonce est alors différente. Les proches ont parfois déjà quitté leur domicile, sont en route ou ont été appelés un peu plus tôt pour venir rapidement. Quand la mort survient entre-temps, le médecin doit adapter sa manière d’annoncer la nouvelle.
Pour les proches, la question du moment est souvent liée à une autre inquiétude : a-t-on été prévenu assez tôt pour pouvoir venir avant la mort ? Cette douleur est fréquente. Beaucoup de familles regrettent de ne pas avoir été présentes, même lorsque le décès a été extrêmement rapide. L’hôpital doit alors expliquer le plus honnêtement possible le déroulement réel des faits. Si la dégradation a été foudroyante, il faut le dire. Si la famille avait déjà été avertie du pronostic, il faut le rappeler avec délicatesse. La transparence sur la temporalité est essentielle pour limiter les regrets imaginaires et les malentendus.
Enfin, il faut garder à l’esprit qu’un proche en état de choc peut avoir une perception altérée du temps. Un délai de vingt minutes peut lui sembler interminable, tandis qu’un échange vécu comme “très long” n’aura peut-être duré que quelques minutes. C’est pourquoi il est souvent utile, pour l’hôpital, de donner des repères concrets : heure du décès, heure de l’appel, heure à laquelle la famille peut venir, heure du prochain échange possible avec le médecin. Ces repères aident à remettre un peu d’ordre dans un moment où tout semble suspendu.
Par quels moyens l’hôpital annonce-t-il un décès
Le moyen le plus fréquent pour annoncer un décès à la famille est le téléphone, dès lors que les proches ne sont pas présents dans l’établissement au moment où la mort survient. Le téléphone s’impose pour une raison simple : il permet d’informer rapidement. Pourtant, il s’agit d’un outil imparfait et redouté dans ce contexte. Annoncer la mort d’un proche à distance prive la famille de la présence physique d’un professionnel, du regard, du soutien immédiat et de la possibilité d’être contenue dans un espace protégé. C’est souvent une nécessité, mais ce n’est jamais une situation idéale.
Quand la famille est déjà à l’hôpital, l’annonce se fait de préférence en face à face. C’est généralement la modalité la plus humaine. Elle permet au professionnel de s’asseoir, de créer un minimum de calme, de dire les mots essentiels et d’accueillir la réaction des proches. Elle permet aussi à la famille de poser immédiatement ses premières questions sans la distance ou les coupures propres au téléphone. Dans les services bien organisés, l’équipe cherche à utiliser une pièce calme plutôt qu’un couloir ou une zone de passage.
Au téléphone, le professionnel doit être particulièrement attentif à la clarté et à la sécurité de l’échange. Il commence souvent par vérifier l’identité de la personne appelée. Il peut demander si elle peut parler, si elle est dans un endroit où elle peut s’asseoir ou si quelqu’un est près d’elle. Ensuite, il annonce la nouvelle avec des mots simples et explicites. Le risque, par téléphone, est de tomber dans une formule trop vague, croyant ainsi protéger la personne. En réalité, ce flou aggrave souvent le choc. Les proches ont besoin de comprendre tout de suite la réalité du décès.
Dans certains cas, le médecin choisit d’appeler la famille pour lui dire de venir rapidement, surtout si la situation est critique ou si le décès vient tout juste de survenir. Mais cette stratégie n’est pas toujours possible ni souhaitable. Si le décès a déjà eu lieu, beaucoup de professionnels considèrent qu’il vaut mieux le dire clairement, même si c’est au téléphone, plutôt que de faire déplacer les proches dans une incertitude insoutenable.
En pratique, l’hôpital n’annonce pas un décès par simple message écrit comme premier mode d’information. Un SMS peut éventuellement être utilisé ensuite pour transmettre une adresse, un nom de service, un horaire ou un point logistique, mais il ne remplace pas une annonce humaine. Un décès ne devrait pas être appris par un message laconique. Une telle situation serait généralement vécue comme extrêmement violente.
Il existe aussi des cas où la famille est présente dans le service mais pas dans la chambre ni à proximité immédiate. Le personnel peut alors venir la chercher, l’inviter à se rendre dans une pièce réservée, ou demander à un proche de le suivre pour parler. Là encore, la manière compte beaucoup. Une convocation sèche ou mystérieuse peut déclencher une panique intense avant même que l’information ne soit donnée. Il faut donc allier retenue et clarté.
Dans des contextes très particuliers, notamment après un accident grave ou dans certaines situations médico-légales, le mode d’annonce peut être articulé avec d’autres institutions. Mais lorsque le décès survient à l’hôpital dans le cadre d’une prise en charge classique, c’est bien l’établissement qui informe les proches selon les modalités les plus adaptées aux circonstances.
Le moyen choisi n’est jamais neutre. Une annonce en face à face permet plus de présence humaine. Une annonce téléphonique impose plus de rigueur dans les mots. Une annonce de nuit exige encore davantage de prudence, car la personne appelée est souvent seule, réveillée brutalement, ou désorientée. L’hôpital doit donc adapter sa manière de faire sans perdre de vue le principe de base : la famille doit être informée de façon digne, compréhensible et sans détour inutile.
Comment se déroule une annonce de décès au téléphone
L’annonce téléphonique d’un décès est probablement l’un des actes les plus délicats auxquels un professionnel hospitalier peut être confronté. D’un côté, le téléphone permet d’informer rapidement la famille. De l’autre, il place le proche dans une situation de vulnérabilité immense, parfois seul chez lui, parfois en voiture, parfois au travail, parfois en pleine nuit, sans soutien immédiat. La qualité de cet appel a donc une importance majeure.
En général, le professionnel commence par se présenter. Il indique son nom, sa fonction et le service concerné. Cette présentation est essentielle, car elle structure l’échange dès les premières secondes. Entendre immédiatement qu’il s’agit de l’hôpital et savoir à qui l’on parle permet au proche de comprendre que l’appel est sérieux. Le professionnel vérifie ensuite qu’il parle bien à la bonne personne. Cette précaution évite que la nouvelle soit transmise à un tiers non identifié.
Souvent, avant l’annonce elle-même, le professionnel cherche à s’assurer que la personne peut entendre ce qui va être dit. Il peut lui demander si elle est dans un endroit où elle peut parler, si elle est assise, ou si quelqu’un est près d’elle. Cette étape ne vise pas à prolonger artificiellement l’angoisse, mais à éviter que la nouvelle soit reçue dans des conditions de danger ou d’isolement extrême. Si le proche est en train de conduire, par exemple, il est évidemment préférable qu’il puisse s’arrêter.
Vient ensuite le moment le plus difficile : la formulation de l’annonce. Les bonnes pratiques invitent à employer des mots clairs. Dire que le patient est décédé ou est mort permet d’éviter les malentendus. Beaucoup de familles rapportent avoir été déstabilisées par des phrases trop indirectes comme on l’a perdu, c’est très grave ou il est parti. Dans l’état de sidération, une ambiguïté peut créer un faux espoir. La clarté est donc une forme de respect.
Après l’annonce, un silence survient souvent. Le proche peut pleurer, répéter non, se taire complètement, demander d’emblée une précision factuelle ou sembler ne pas comprendre. Le professionnel doit laisser exister ce temps de choc. L’erreur serait de remplir immédiatement le silence par un flot d’explications. La première fonction de ce moment est de permettre au réel de se déposer.
Ensuite, les premières informations utiles sont données. Elles sont généralement simples : heure du décès, contexte immédiat, possibilité de venir à l’hôpital, nom du service, conditions d’accueil. Si le proche pose une question sur les circonstances, le professionnel répond autant qu’il le peut, avec des mots accessibles. Si un échange plus détaillé est nécessaire, il peut proposer qu’il ait lieu sur place ou dans un second temps avec le médecin du service.
L’appel doit aussi aider le proche à franchir l’après immédiat. Peut-il venir maintenant ? Par quelle entrée ? Qui doit-il demander ? Le défunt est-il encore dans le service ? Faut-il prévenir d’autres proches ? Ces indications concrètes sont très importantes. Une famille qui vient d’apprendre un décès n’est pas en état d’organiser seule tous les détails logistiques.
La dimension émotionnelle ne disparaît pas pour autant. Même au téléphone, le ton, le débit, les pauses et la capacité à rester calme comptent énormément. Une voix pressée, sèche, mécanique ou embarrassée peut rendre l’épreuve encore plus violente. À l’inverse, une voix claire, stable, respectueuse et patiente offre un premier contenant.
Il peut arriver que le proche raccroche très vite, n’entende presque rien ou soit incapable de retenir les informations. Cela fait partie de la réalité du choc. C’est pourquoi l’hôpital doit accepter qu’un second appel ou une répétition soit nécessaire. La personne peut rappeler le service quelques minutes plus tard et ne rien savoir de ce qui lui a été dit juste avant. Cela n’a rien d’exceptionnel.
L’annonce téléphonique n’est donc pas une version réduite de l’annonce en face à face. C’est un exercice spécifique, avec ses risques propres. Elle exige une grande précision de langage et une attention très fine à l’état de la personne appelée. Bien conduite, elle ne supprime pas la violence de la nouvelle, mais elle évite au moins d’y ajouter de la confusion ou de la brutalité relationnelle.
Comment se déroule une annonce de décès en face à face
Quand la famille est présente à l’hôpital ou lorsqu’elle peut être reçue sur place rapidement, l’annonce du décès se fait idéalement en face à face. Cette modalité est souvent la plus respectueuse, parce qu’elle permet un cadre plus humain, un échange plus complet et un accompagnement immédiat des réactions. Encore faut-il que cet entretien soit conduit avec justesse.
Dans le meilleur des cas, l’équipe choisit un lieu calme. Une salle dédiée aux familles, un bureau, une pièce discrète ou au moins un espace à l’écart du passage. Le fait de sortir du couloir, d’éloigner les alarmes, les appels, les allées et venues du service a une grande importance. Cela montre que l’annonce n’est pas traitée comme une formalité parmi d’autres, mais comme un moment qui mérite de la présence et du respect.
Le professionnel commence généralement par se présenter et rappeler brièvement le contexte. Il peut nommer le patient, situer le service, évoquer l’évolution récente de l’état de santé. Ensuite, il annonce clairement que la personne est décédée. Là encore, la clarté prime. Une annonce trop indirecte ou trop entourée de précautions vagues peut laisser la famille dans un état de confusion. Les proches doivent comprendre ce qui est dit, même si cela paraît insupportable.
Juste après cette phrase, le temps peut sembler suspendu. Les réactions sont très diverses. Certaines personnes éclatent en sanglots immédiatement. D’autres restent figées. D’autres contestent, posent une question pratique, demandent si c’est sûr, ou répètent la même phrase en boucle. L’un des enjeux majeurs de l’annonce en face à face est précisément de pouvoir accueillir ces réactions sans les juger et sans se précipiter pour “gérer” trop vite le moment.
Le professionnel peut ensuite donner les premières explications nécessaires. Il rappelle à quelle heure le décès est survenu, dans quel contexte général, s’il y a eu une aggravation brutale ou si l’évolution était attendue. Il répond aux premières questions : est-ce qu’il a souffert, est-ce qu’on a pu faire quelque chose, est-ce que quelqu’un était là, peut-on le voir. Ce temps d’explication doit rester lisible. Une famille en état de sidération ne peut pas intégrer un discours médical trop dense.
L’un des grands avantages du face-à-face est la possibilité de s’ajuster au rythme des proches. Si la famille ne peut pas entendre tout de suite les détails, le médecin peut s’arrêter. Si elle a besoin de silence, il peut laisser ce silence. Si une personne a besoin qu’on répète l’information, cela peut être fait. Cette souplesse n’existe pas de la même manière au téléphone.
L’annonce en face à face permet aussi de proposer immédiatement la suite. Souhaitez-vous voir votre proche ? Voulez-vous rester quelques minutes ici ? Faut-il appeler quelqu’un d’autre ? Avez-vous besoin d’eau, d’un soutien, d’un moment avant de poursuivre ? Cette articulation entre annonce et accompagnement concret change profondément le vécu. La famille ne reçoit pas seulement une nouvelle. Elle est prise en charge dans l’instant qui suit.
Bien sûr, la réalité hospitalière n’est pas toujours idéale. Il arrive que la pièce disponible soit imparfaite, que l’équipe soit sous tension, que le professionnel soit interrompu, que l’entretien soit écourté par l’urgence. Mais même dans ces contextes, quelques éléments restent fondamentaux : s’asseoir, parler clairement, ne pas annoncer dans le couloir si cela peut être évité, laisser un temps de réaction et rester disponible juste après.
Beaucoup de proches se souviennent moins du contenu exact des explications que de la manière dont ils ont été reçus. Ont-ils eu le sentiment d’être considérés ? La parole était-elle calme ? Le médecin regardait-il la famille ? Quelqu’un est-il resté après l’annonce ? Ont-ils été accompagnés auprès du défunt ? Ces détails structurent durablement la mémoire du moment.
L’annonce en face à face ne transforme pas une tragédie en scène supportable. Mais elle donne à l’hôpital la possibilité de manifester très concrètement sa responsabilité humaine. Lorsqu’elle est bien conduite, elle aide les proches à ne pas se sentir abandonnés au moment précis où le réel devient insoutenable.
Pourquoi les mots choisis comptent autant dans l’annonce
Dans l’annonce d’un décès, les mots ne sont jamais accessoires. Ils ne servent pas seulement à transmettre une information factuelle. Ils façonnent la manière dont cette information est reçue, comprise et mémorisée. Une phrase peut rester gravée des années durant. Un mot flou peut faire naître un malentendu durable. Une expression maladroite peut blesser profondément. À l’inverse, des mots clairs, simples et humains peuvent soutenir la famille dans un instant de désorganisation extrême.
La première exigence est celle de la clarté. Beaucoup de professionnels ont longtemps cru qu’il fallait éviter les mots brutaux comme mort ou décès pour protéger les proches. En réalité, les tournures trop vagues posent souvent problème. Dire il est parti, on l’a perdu, la situation s’est mal terminée ou ce n’est pas bon peut laisser place à l’espoir ou à l’incompréhension. Dans l’état de sidération qui suit l’annonce, l’esprit des proches a besoin d’une formulation sans ambiguïté. Dire votre père est décédé ou votre épouse est morte est douloureux, mais cela donne une réalité nette.
La deuxième exigence est celle de la dignité. Les familles supportent mal les formulations trop techniques, froides ou administratives. Parler du patient comme d’un corps, d’un dossier ou d’un cas clinique au moment de l’annonce déshumanise la scène. Nommer la personne, rappeler qu’elle a été accompagnée, employer une parole qui reste adressée à des proches et non à des interlocuteurs abstraits, tout cela compte énormément.
Le choix des mots est aussi crucial quand il s’agit d’expliquer les circonstances du décès. Un langage saturé de jargon médical n’aide pas les familles. Dire que le patient a présenté une défaillance multiviscérale terminale peut être exact, mais cela ne dit presque rien à un proche sous le choc. Dire que plusieurs organes ont cessé de fonctionner malgré les traitements permet une première compréhension. Les familles n’ont pas besoin qu’on simplifie à l’excès, mais qu’on rende intelligible.
Les mots sont également très importants quand la famille demande si le patient a souffert. Cette question, souvent centrale, appelle une réponse à la fois prudente et rassurante quand les faits le permettent. Dire on a fait ce qu’il fallait ne suffit pas. Expliquer que la douleur a été prise en charge, que le patient a été accompagné, qu’il n’était pas conscient ou qu’il s’est éteint très rapidement peut avoir une portée immense. À l’inverse, éviter la question ou répondre par automatisme fragilise la confiance.
Le ton et le rythme appartiennent aussi, d’une certaine manière, aux mots. Une phrase claire prononcée trop vite, sans pause ni disponibilité, peut être reçue comme une violence supplémentaire. Une annonce dite lentement, avec des silences et une présence vraie, porte autrement. Les proches n’entendent pas seulement le contenu. Ils entendent la manière dont le professionnel assume sa parole.
Certaines expressions sont particulièrement mal vécues. Des phrases comme il faut être courageux, c’est mieux ainsi, au moins il ne souffre plus, la vie continue ou c’était son heure peuvent sembler consolantes à celui qui les prononce, mais elles arrivent souvent trop tôt et ferment l’espace émotionnel de la famille. Elles donnent l’impression qu’il faut déjà rationaliser, relativiser ou moraliser la mort. Or, au moment de l’annonce, les proches ont surtout besoin qu’on reconnaisse la gravité du réel.
Les mots choisis pour introduire la suite ont eux aussi leur importance. Dire nous allons vous accompagner, vous pouvez prendre un moment avec lui, nous allons vous expliquer les prochaines étapes, vous pourrez poser vos questions, aide la famille à sentir qu’elle ne tombe pas dans un vide administratif. Cette articulation entre l’annonce et ce qui suit réduit un peu le sentiment de chute brutale.
Au fond, les mots comptent autant parce qu’ils constituent la première forme de soin apportée aux proches après la mort. Ils ne guérissent rien, mais ils peuvent contenir, clarifier, respecter et soutenir. Dans ce moment limite, la justesse du langage devient une manière d’honorer à la fois le défunt et ceux qui l’aiment.
Les différences entre un décès attendu et un décès soudain
La manière dont l’hôpital annonce un décès dépend beaucoup du contexte dans lequel celui-ci survient. L’une des distinctions les plus importantes concerne le décès attendu et le décès soudain. Dans les deux cas, la douleur est intense. Mais le travail de parole, d’explication et d’accompagnement n’est pas le même.
Un décès attendu se produit généralement dans un contexte où la famille a déjà été informée de la gravité de la situation. Cela peut être le cas en soins palliatifs, lors d’une maladie avancée, après une défaillance progressive de l’organisme, ou lorsque les médecins ont expliqué que les traitements curatifs arrivaient à leurs limites. Les proches peuvent alors avoir eu le temps de venir, de parler au patient, de poser des questions et, parfois, de se préparer mentalement à l’idée que la mort est proche.
Cette préparation ne supprime évidemment pas la souffrance. Même lorsque tout annonçait l’issue, le décès réel reste une rupture. Mais il s’inscrit dans une continuité de communication. L’annonce peut alors s’appuyer sur ce qui a déjà été partagé : l’aggravation, les limites des traitements, les objectifs de confort, la probabilité d’une fin prochaine. Les proches ont souvent moins besoin qu’on leur prouve que la mort est survenue que de comprendre comment les derniers instants se sont déroulés.
Dans un décès attendu, les questions portent fréquemment sur la fin de vie elle-même : est-ce qu’il a souffert, était-elle consciente, quelqu’un était-il auprès d’elle, à quelle heure est-ce arrivé, pouvait-elle encore nous entendre, a-t-elle été apaisée. L’hôpital doit répondre à cette demande de détail humain avec beaucoup de précision et de délicatesse. C’est souvent là que se joue une part importante du vécu ultérieur du deuil.
Le décès soudain, lui, prend les proches de plein fouet. Il peut survenir après une complication brutale, un arrêt cardiaque, un accident, une hémorragie, un AVC massif, une embolie ou toute dégradation rapide qui n’avait pas été anticipée à ce niveau-là par la famille. Parfois, le patient était hospitalisé pour autre chose. Parfois, les proches pensaient qu’il allait mieux. Parfois, ils n’avaient même pas encore mesuré la gravité réelle de la situation. L’annonce agit alors comme une effraction psychique.
Dans ce contexte, le besoin de récit est beaucoup plus fort. La famille veut savoir exactement ce qui s’est passé, à quel moment tout a basculé, si des gestes ont été entrepris, s’il y a eu une réanimation, si le patient a été seul, si quelque chose aurait pu laisser prévoir ce dénouement. Le médecin doit souvent consacrer davantage de temps à la chronologie. Il doit aider les proches à reconstruire un fil, car le caractère brutal de la mort laisse souvent un vide narratif insupportable.
Les réactions émotionnelles sont aussi souvent différentes. Dans un décès attendu, la tristesse peut coexister avec un certain soulagement face à la fin d’une souffrance longue. Ce soulagement est parfois difficile à avouer, tant il se mêle à la culpabilité. Dans un décès soudain, les réactions de déni, d’incrédulité, de colère ou de révolte sont plus fréquentes. Les proches peuvent avoir beaucoup de mal à relier ce qu’on leur dit à la réalité qu’ils croyaient encore quelques heures auparavant.
L’hôpital doit adapter son annonce à cette différence. Dans un décès attendu, l’erreur serait de banaliser parce que tout le monde savait que cela allait arriver. Les proches ont tout de même besoin d’une annonce formelle, digne, précise. Dans un décès soudain, l’erreur serait de donner trop peu d’éléments ou d’aller trop vite, comme si la brutalité du réel allait se suffire à elle-même. Plus la mort est inattendue, plus le besoin de cadre explicatif est fort.
Enfin, la possibilité pour la famille de venir avant la mort, de dire au revoir, de se tenir au chevet du patient ou de participer aux derniers temps change profondément le vécu de l’annonce. Dans les décès attendus, cela est parfois possible. Dans les décès soudains, cela ne l’est souvent pas. Ce manque peut devenir une douleur spécifique, et l’hôpital doit l’entendre sans chercher à la minimiser.
Que se passe-t-il si le décès survient la nuit, le week-end ou un jour férié
Lorsqu’un décès se produit la nuit, le week-end ou un jour férié, les grands principes de l’annonce restent les mêmes, mais les conditions concrètes changent souvent. Les équipes sont différentes, les effectifs sont réduits, les interlocuteurs habituels ne sont pas toujours présents et certaines ressources de soutien sont moins disponibles. Malgré cela, la famille doit être informée dans un délai raisonnable, et l’hôpital reste tenu à une annonce digne et claire.
La nuit, le premier contact vient généralement d’un médecin de garde ou d’une équipe de permanence. Le professionnel qui appelle n’est pas forcément celui qui suivait le patient la journée ou depuis le début de l’hospitalisation. Pour les proches, cela peut renforcer le sentiment d’étrangeté. Ils reçoivent une nouvelle terrible d’une voix inconnue, parfois à une heure où la pensée est confuse, le corps encore endormi et la capacité de comprendre réduite.
L’appel nocturne a une force particulière. Beaucoup de familles décrivent le simple fait de voir le téléphone sonner en pleine nuit comme un moment de bascule absolue. Le professionnel doit donc redoubler de prudence. Il doit se présenter, vérifier à qui il parle, s’assurer que la personne peut entendre ce qui va être dit et annoncer clairement la nouvelle. À cette heure, les proches peuvent être seuls, vulnérables, parfois âgés, parfois désorientés. La manière de parler compte encore plus que d’habitude.
Quand la famille souhaite venir immédiatement à l’hôpital, cela dépend de l’organisation du service et de la situation concrète. Dans de nombreux établissements, il est possible de se rendre sur place, mais l’accueil peut être plus limité qu’en journée. Il faut parfois passer par une entrée spécifique, prévenir de son arrivée ou attendre qu’un professionnel puisse se rendre disponible. Si la venue immédiate n’est pas possible dans de bonnes conditions, l’équipe peut proposer de venir au petit matin. Cette contrainte doit être expliquée avec tact pour éviter que la famille ait le sentiment d’être tenue à l’écart.
Le week-end et les jours fériés, d’autres difficultés apparaissent. Les bureaux administratifs, certains services d’accompagnement, les psychologues ou les interlocuteurs sociaux ne sont pas toujours disponibles selon les mêmes modalités qu’en semaine. Les proches peuvent donc recevoir l’annonce dans un moment où l’hôpital paraît plus silencieux, plus vide, plus fermé. Ce contraste peut accentuer le sentiment de solitude. Il est alors d’autant plus important que l’équipe présente donne des repères clairs : qui rappeler, quand revenir, à qui s’adresser ensuite.
Dans un contexte d’urgence nocturne, par exemple après un arrêt cardiaque ou une complication brutale, le décès peut survenir dans un climat de tension extrême pour les soignants. Il faut parfois quelques minutes avant que l’équipe puisse se tourner vers la famille, ne serait-ce que pour stabiliser la situation dans le service et constater officiellement le décès. Ce décalage, souvent court, peut néanmoins être très difficile à vivre pour des proches qui attendent sans comprendre. Lorsque cela est possible, il est utile que quelqu’un les informe au moins du fait que l’équipe s’occupe du patient et reviendra vers eux dès que possible.
La qualité de l’annonce hors horaires classiques dépend donc beaucoup de la capacité des équipes de garde à créer malgré tout un minimum de présence humaine. Même lorsque les moyens sont réduits, certains gestes changent tout : prendre le temps de parler, faire asseoir la famille, éviter les mots trop rapides, expliquer qu’un second entretien avec le médecin du service sera possible le lendemain si nécessaire.
Pour les proches, il est important de savoir qu’une annonce nocturne ou dominicale peut être moins détaillée qu’un entretien réalisé ensuite avec l’équipe habituelle. Cela ne signifie pas qu’il ne faut pas poser de questions, mais simplement que certaines réponses seront plus précises dans un second temps. Le premier contact vise d’abord à informer, à contenir et à orienter la famille. La compréhension approfondie de la trajectoire médicale vient parfois ensuite.
Ce type de contexte ne doit jamais servir d’excuse à une annonce brutale ou négligée. Mais il explique pourquoi certaines familles perçoivent la nuit ou le week-end comme des moments encore plus déstabilisants. L’hôpital doit alors compenser la pauvreté relative du cadre par une attention renforcée à la parole et à l’accompagnement immédiat.
Comment l’hôpital gère l’annonce après une urgence ou une réanimation
Quand le décès survient dans un contexte d’urgence ou à l’issue d’une réanimation, l’annonce à la famille prend une tonalité particulière. Les proches sont souvent confrontés à une situation très rapide, très technique et difficile à comprendre. Ils peuvent avoir été appelés quelques minutes auparavant, ou même n’avoir encore aucune idée de la gravité réelle. L’hôpital doit alors annoncer non seulement la mort, mais aussi la brutalité du passage entre l’espoir de sauvetage et l’échec des soins.
Dans les services d’urgences ou de réanimation, l’équipe est souvent mobilisée intensément autour du patient au moment critique. Des gestes lourds sont entrepris, parfois sur une courte durée, parfois pendant un temps plus long. Pendant cette séquence, la priorité absolue reste la prise en charge médicale. La famille peut être absente, ou présente mais mise à distance du lieu technique. Lorsque le décès est finalement constaté, les proches ont besoin que quelqu’un reprenne avec eux ce qui s’est passé.
Le premier enjeu de l’annonce est alors de faire sortir la situation du langage technique pur. Les familles voient souvent des machines, des alarmes, des gestes rapides, du personnel qui se déplace sans relâche. Tout cela peut donner le sentiment qu’une lutte totale a eu lieu, sans qu’il soit possible d’en comprendre la logique. Le médecin doit donc dire, avec des mots simples, quels gestes ont été faits, pourquoi ils ont été tentés et pourquoi ils n’ont pas permis de sauver la personne.
La notion de temporalité est ici capitale. Beaucoup de proches demandent combien de temps la réanimation a duré, si le cœur est reparti, si le patient a repris connaissance, s’il a souffert, ou si la mort a été instantanée. Ces questions ne relèvent pas d’une curiosité froide. Elles traduisent le besoin de reconstruire un récit compréhensible après une scène vécue comme chaotique. L’hôpital doit répondre précisément, sans noyer les proches dans un détail technique inutile, mais sans se réfugier non plus derrière des formules floues.
L’annonce après réanimation impose aussi souvent de préparer la famille à voir le défunt. L’apparence du corps peut être impressionnante. Il peut y avoir des traces de gestes médicaux, des dispositifs encore en place ou des marques visibles. Si les proches souhaitent voir la personne, ce qui est fréquent, il est important que l’équipe les prévienne avec délicatesse. Cette préparation n’est pas faite pour les détourner de ce temps, mais pour éviter un choc visuel supplémentaire.
Dans certaines situations, notamment lorsqu’un arrêt cardiaque survient à l’hôpital alors que le patient n’était pas déjà en fin de vie clairement identifiée, la famille peut se demander si tout a été fait. Cette question doit être accueillie normalement. Le médecin peut expliquer la durée des manœuvres, leur intensité, les raisons pour lesquelles elles ont été arrêtées, et le fait que poursuivre certains gestes au-delà d’un certain point n’aurait plus eu de sens médical. Cette pédagogie est essentielle pour limiter les malentendus.
Le contexte d’urgence ajoute souvent une forte charge émotionnelle chez les soignants eux-mêmes. Ils viennent de vivre une séquence très intense, parfois infructueuse malgré tous leurs efforts. Pourtant, ils doivent immédiatement se rendre disponibles pour la famille. Cette bascule est difficile. Elle explique en partie pourquoi certaines annonces paraissent plus sèches ou plus rapides que dans d’autres contextes. Cela ne les justifie pas entièrement, mais cela aide à comprendre la tension dans laquelle elles sont parfois faites.
Pour les proches, il est important de savoir qu’un second échange avec le médecin du service ou l’équipe de réanimation est souvent utile après un décès de ce type. Le premier moment permet de recevoir la nouvelle. Le second permet de revenir sur la logique médicale, les gestes, les limites rencontrées et les derniers instants. Dans les décès très brusques, cette reprise différée est souvent indispensable pour que le réel commence à devenir pensable.
Le rôle des soignants après la phrase qui annonce le décès
L’annonce d’un décès ne s’arrête pas à la phrase qui dit que la personne est morte. En réalité, tout ce qui suit immédiatement cette phrase est souvent aussi important qu’elle. Une fois le décès annoncé, la famille entre dans un état de désorganisation émotionnelle où chaque geste du personnel hospitalier compte. Les soignants, au sens large, jouent alors un rôle décisif.
Le médecin, une fois la nouvelle donnée, reste le premier repère pour les questions médicales. Mais très souvent, ce sont les infirmiers, les aides-soignants, les cadres de santé ou parfois les psychologues qui soutiennent concrètement les proches dans les minutes qui suivent. Ils sont présents au moment des pleurs, de la sidération, des silences, de la colère ou des questions pratiques. Ils aident à tenir debout, au sens propre comme au sens figuré.
Ce rôle commence par une présence. Rester là quelques minutes, ne pas quitter immédiatement la pièce, apporter un verre d’eau, proposer de s’asseoir, laisser le temps de respirer, éviter les interruptions inutiles, tout cela paraît simple, mais a une force immense. Beaucoup de familles se souviennent précisément de la personne qui est restée après l’annonce, plus encore que du contenu détaillé des explications.
Les soignants aident aussi à contenir les premières réactions. Certaines personnes pleurent. D’autres restent immobiles. D’autres posent tout de suite une question très concrète, comme s’il fallait s’accrocher au détail pour ne pas sombrer. D’autres encore manifestent de la colère. Le rôle du personnel n’est pas de corriger ces réactions, mais de les accueillir sans jugement. Il ne s’agit pas non plus de psychologiser à outrance, mais de reconnaître que ce qui se joue là dépasse largement la simple communication d’un fait.
L’équipe oriente également les proches vers la suite immédiate. Peut-on voir le défunt maintenant ? Faut-il attendre ? Où faut-il aller ? Qui peut venir ? Quelles démarches devront être faites plus tard ? Cette fonction d’orientation est fondamentale. Après la sidération, les familles ont besoin de quelques repères concrets. Sans cela, elles se sentent immédiatement abandonnées dans un labyrinthe hospitalier incompréhensible.
Les soignants peuvent aussi jouer un rôle de traduction entre la parole médicale et ce que la famille est en mesure d’entendre. Il arrive qu’un médecin ait donné une explication juste mais dense, ou qu’un proche n’ose pas poser certaines questions. Un infirmier peut alors reformuler, reprendre simplement les faits, ou encourager la famille à demander ce qu’elle n’a pas compris. Cette médiation, très précieuse, participe de la qualité globale de l’accompagnement.
Dans certains cas, un soignant ayant bien connu le patient pendant son hospitalisation devient une figure importante pour les proches. Il peut dire quelques mots sur la manière dont la personne a été accompagnée, rappeler qu’elle n’était pas seule, expliquer comment s’est passée la fin de vie, ou simplement manifester qu’il ne s’agissait pas d’un patient anonyme. Ce type de parole a souvent un impact considérable.
Le rôle des soignants s’étend aussi à la préparation de la rencontre avec le défunt. Ils peuvent expliquer ce que la famille va voir, accompagner jusqu’à la chambre, proposer de rester ou de laisser de l’intimité, répondre aux questions sur l’apparence du corps ou sur certains dispositifs médicaux. Une rencontre mal préparée peut être traumatisante. Une rencontre accompagnée avec délicatesse peut au contraire devenir un moment essentiel.
Enfin, les soignants sont souvent ceux qui évitent que l’administratif ne prenne toute la place trop tôt. Ils peuvent temporiser, dire que certaines choses seront expliquées ensuite, rappeler que la famille n’a pas à tout décider dans l’instant. Cette fonction protectrice est essentielle. L’annonce ne doit pas se transformer immédiatement en gestion froide des suites.
Le rôle des soignants après l’annonce est donc immense, même s’il est souvent discret. Ils ne remplacent pas le médecin sur le plan explicatif, mais ils donnent corps à l’humanité hospitalière. Dans ces moments, leur présence peut faire la différence entre une famille simplement anéantie par la perte et une famille anéantie en plus par le sentiment d’avoir été traitée sans égard.
L’importance du lieu, du ton et du cadre de l’annonce
La manière dont l’hôpital annonce un décès ne dépend pas uniquement des mots employés. Le lieu, le ton et le cadre général de l’échange participent profondément à l’expérience vécue par les proches. Une annonce peut être correcte sur le fond mais très douloureuse sur la forme si elle se fait dans un environnement inadapté ou avec une attitude trop expéditive.
Le lieu d’abord. Recevoir la nouvelle dans un couloir, près d’un poste de soins bruyant, devant d’autres patients ou dans une zone de passage crée souvent un sentiment d’irréalité violente. Les proches ont besoin d’un espace qui protège un minimum leur intimité. Il n’est pas nécessaire que ce soit un lieu parfait ou spécialement décoré. Ce qui compte, c’est qu’il soit à l’écart, fermé si possible, et qu’il permette de s’asseoir sans être exposé au regard des autres.
Le cadre matériel a une dimension symbolique très forte. Il dit, silencieusement, la valeur accordée au moment. Prendre quelques secondes pour fermer une porte, écarter les interruptions, faire asseoir la famille, couper la logique du passage ordinaire du service, revient à signifier que l’événement ne sera pas absorbé comme une tâche parmi d’autres. Pour des proches en état de choc, ce signal est très important.
Le ton du professionnel compte tout autant. Une annonce dite trop vite, avec gêne, sécheresse ou automatisme, peut être reçue comme une deuxième violence. À l’inverse, un ton calme, stable, simple et humain ne supprime pas la douleur, mais il lui donne un contenant. Le ton ne signifie pas qu’il faille adopter une voix artificiellement grave ou théâtrale. Il s’agit plutôt d’être présent, de parler lentement, de laisser des pauses, de ne pas donner l’impression de vouloir se débarrasser au plus vite du moment.
Le cadre relationnel comprend aussi l’attitude corporelle. S’asseoir ou au moins se mettre à hauteur des proches, regarder ceux à qui l’on parle, éviter les gestes de retrait ou les coups d’œil pressés vers la porte, tout cela change considérablement l’expérience vécue. Les familles perçoivent immédiatement si le professionnel est avec elles ou déjà ailleurs.
Le temps accordé est également une composante du cadre. Une annonce qui semble précipitée, suivie d’un départ immédiat ou d’une transition brutale vers les formalités, laisse souvent une trace pénible. Même quelques minutes de disponibilité réelle suffisent parfois à transformer le vécu. Les proches n’ont pas forcément besoin d’une longue conversation, mais ils ont besoin de sentir qu’ils ne sont pas laissés tomber après la phrase décisive.
Dans certains hôpitaux, il existe des salles dédiées aux familles endeuillées ou aux entretiens difficiles. Lorsque ces espaces sont bien utilisés, ils offrent un support précieux. Mais leur simple existence ne garantit rien. Un lieu adapté ne remplace ni la justesse des mots ni la qualité de présence. Inversement, un lieu imparfait peut parfois être compensé par une attitude profondément humaine.
Le cadre comprend enfin ce qui se passe immédiatement après. La possibilité de rester quelques minutes, d’être accompagné auprès du défunt, d’avoir un verre d’eau, de pouvoir rappeler le service plus tard, tout cela prolonge l’annonce elle-même. On pourrait dire que le cadre ne se limite pas à l’endroit où le décès est annoncé. Il englobe toute la séquence qui entoure cette annonce.
Pour les familles, ces éléments peuvent sembler secondaires avant de vivre la situation. Après coup, ils deviennent souvent centraux dans le souvenir. Beaucoup se rappellent la pièce, la chaise, la lumière, le ton de la voix, le regard du médecin, la porte qui s’est refermée. Le lieu, le ton et le cadre ne sont donc jamais de simples décors. Ils font partie de la qualité même de l’annonce.
Ce que l’hôpital explique sur les circonstances du décès
Après l’annonce du décès, la famille ne veut pas seulement entendre que la mort a eu lieu. Elle a besoin de savoir ce qu’il s’est passé. Cette demande n’est ni déplacée ni secondaire. Elle fait partie du travail immédiat de compréhension sans lequel le choc reste souvent encore plus violent. L’hôpital doit donc donner des éléments sur les circonstances du décès, dans la mesure de ce qu’il sait au moment où il parle.
Le premier niveau d’information concerne souvent l’heure du décès. C’est un repère concret qui aide les proches à inscrire l’événement dans une chronologie. Beaucoup de familles demandent aussi ce qui s’est passé juste avant. Le patient dormait-il, était-il conscient, a-t-il brutalement décompensé, son état s’est-il détérioré sur plusieurs heures, a-t-il bénéficié de gestes de réanimation ? Ces questions ont une portée profondément humaine. Elles aident à imaginer les derniers instants.
Le médecin peut alors expliquer le contexte médical immédiat. Il peut dire que l’état s’est aggravé progressivement malgré les traitements, qu’un arrêt cardiaque est survenu, qu’une complication brutale a eu lieu, qu’une réanimation a été tentée ou, dans le cas d’une fin de vie accompagnée, que l’évolution terminale s’est faite dans un contexte de confort et d’apaisement. L’important est que ces explications soient compréhensibles.
La famille demande aussi souvent si tout a été tenté. Cette question est plus large qu’elle n’y paraît. Elle exprime à la fois l’amour pour le patient, la peur qu’il ait été abandonné et le besoin d’être rassuré sur la qualité des soins. Le médecin doit y répondre avec précision. Parfois, cela signifie expliquer les gestes entrepris. Parfois, cela signifie rappeler qu’un projet de limitation thérapeutique avait été défini dans un cadre médical et éthique, et qu’il aurait été déraisonnable ou contraire à l’intérêt du patient de poursuivre certains gestes.
La question de la souffrance est presque toujours présente. Les proches veulent savoir si la personne a eu mal, si elle a eu peur, si elle était consciente, si elle a été soulagée. Le professionnel doit répondre avec honnêteté. Si le patient était sédaté, si la douleur a été prise en charge, si l’agonie a été brève, cela doit être dit clairement. S’il existe une part d’incertitude, il vaut mieux l’exprimer sobrement plutôt que donner une fausse certitude destinée seulement à calmer.
Il arrive toutefois que toutes les explications ne soient pas immédiatement disponibles. Dans certaines situations complexes, le médecin ne dispose pas encore de tous les éléments au premier instant. Il peut y avoir des examens à relire, une complication à analyser, un événement très récent à recontextualiser. Dans ce cas, il est préférable de dire ce que l’on sait et ce qui devra être repris plus tard. Les familles supportent mieux une limite clairement formulée qu’un discours trop assuré qui se révélera ensuite incomplet ou erroné.
La cohérence des informations est très importante. Si plusieurs professionnels parlent à la famille, leurs explications doivent converger. Des différences de vocabulaire ou d’ordre dans le récit peuvent être inévitables, mais des contradictions apparentes créent immédiatement de l’angoisse et parfois de la suspicion. Les transmissions au sein de l’équipe hospitalière jouent ici un rôle majeur.
L’hôpital ne doit pas non plus noyer la famille sous une avalanche de détails techniques au premier entretien. Dans les heures qui suivent l’annonce, les capacités d’écoute sont profondément altérées. Il faut souvent revenir plus tard sur certains points, reformuler, donner la possibilité d’un second échange. Les proches peuvent très bien retenir seulement quelques mots et avoir besoin, le lendemain, d’un récit plus construit.
Ce que l’hôpital explique sur les circonstances du décès a donc une fonction essentielle : donner un premier cadre de sens. Même lorsque la douleur reste intacte, le fait de comprendre un peu ce qui s’est passé aide à ne pas rester entièrement prisonnier du chaos. L’explication n’efface pas la perte, mais elle limite l’opacité.
Peut-on demander si le patient a souffert
Parmi toutes les questions posées par les proches après l’annonce d’un décès, celle de la souffrance occupe une place centrale. Est-ce qu’il a souffert ? Est-ce qu’elle a eu mal ? Est-ce qu’il était conscient ? A-t-elle eu peur ? Cette interrogation surgit presque toujours, quelle que soit la cause de la mort. Elle touche au cœur même de ce que les familles redoutent : que l’être aimé ait connu, juste avant de mourir, la douleur, l’abandon ou l’effroi.
Oui, la famille peut et doit poser cette question si elle en ressent le besoin. Elle n’a rien d’indiscret. Elle est profondément légitime. Elle fait partie des réponses que l’hôpital doit essayer d’apporter, même si ces réponses doivent parfois être nuancées selon le contexte.
Quand le décès s’inscrit dans une phase terminale accompagnée, par exemple en soins palliatifs ou après une décision médicale de limitation de traitements, l’équipe peut souvent expliquer assez précisément comment le confort a été pris en charge. Elle peut dire que le patient a bénéficié de médicaments antalgiques, d’une sédation adaptée, d’une surveillance visant à limiter l’inconfort, ou qu’il semblait paisible dans ses derniers instants. Ce type de réponse a une portée immense pour les proches.
Dans un contexte plus brutal, comme une réanimation, un arrêt cardiaque soudain ou une complication foudroyante, la réponse peut être différente. Si la perte de connaissance a été quasi immédiate, il est important de le dire. Si la phase critique a été très rapide, cela peut aider la famille à comprendre que la souffrance consciente n’a peut-être pas eu le temps de s’installer comme elle l’imagine. Si au contraire le patient était éveillé et douloureux avant une dégradation plus lente, le médecin ou les soignants doivent expliquer quels moyens ont été mis en œuvre pour le soulager.
Il arrive que la réponse ne puisse pas être absolue. Aucun professionnel sérieux ne peut promettre avec une certitude totale ce qu’une personne a ressenti intérieurement seconde après seconde. En revanche, il peut dire ce que l’équipe a observé, les traitements administrés, l’état de conscience du patient et les signes cliniques relevés. Cette précision factuelle est souvent bien plus aidante qu’une formule vague ou rassurante de façade.
Les proches demandent parfois aussi si quelqu’un était auprès du patient. Cette question est très proche de celle de la souffrance. Elle exprime la peur que la personne soit morte seule. Là encore, l’hôpital doit répondre avec honnêteté. Si un soignant était présent, cela peut être dit. Si l’équipe est arrivée rapidement après une alerte, cela peut être expliqué. Si le décès a été soudain et solitaire, la vérité doit être dite avec beaucoup de tact. Les familles préfèrent souvent une parole sincère à une formule évasive.
La manière dont le professionnel répond à cette question compte énormément. Un ton mécanique ou une réponse trop rapide peut laisser une blessure durable. À l’inverse, quelques phrases simples, attentives, précises et dépourvues de jargon peuvent véritablement soulager une part de l’angoisse des proches. Cela ne change pas le fait du décès, mais cela change la représentation des derniers instants.
Il est aussi fréquent que cette question revienne plus tard, parfois plusieurs jours après. Sur le moment, la famille n’ose pas la poser, ou n’entend pas la réponse. Puis elle y revient avec insistance. L’hôpital doit accepter cette répétition. Le besoin de savoir si le patient a souffert ne se satisfait pas toujours du premier échange.
Pour beaucoup de proches, cette question ne porte pas seulement sur la douleur physique. Elle porte aussi sur la solitude, la peur, l’abandon, le sentiment de ne pas avoir été là. C’est pourquoi y répondre ne consiste pas simplement à parler de médicaments. Il faut aussi parler de présence, d’accompagnement, de calme, de ce qui s’est passé humainement autour du patient.
La place de la personne de confiance et du proche référent
Dans le parcours hospitalier, la personne de confiance et le proche référent jouent un rôle majeur, surtout lorsque la situation devient critique. Au moment de l’annonce d’un décès, leur place prend une importance particulière. Beaucoup de familles confondent ces deux statuts, alors qu’ils ne se recouvrent pas toujours.
La personne de confiance est une personne désignée par le patient pour l’accompagner dans sa relation aux soins et témoigner de ses volontés s’il ne peut plus s’exprimer. Ce peut être un membre de la famille, un ami, un conjoint, un frère, une sœur ou toute personne choisie librement. Ce rôle a une portée relationnelle et éthique forte. Dans certaines décisions médicales, notamment en fin de vie, la parole de cette personne peut aider l’équipe à mieux comprendre ce que le patient souhaitait.
Le proche référent, ou proche à prévenir, est plus directement lié à l’organisation pratique. C’est lui que l’hôpital appelle en priorité lorsqu’une information urgente doit être transmise. Dans beaucoup de cas, il s’agit de la même personne que la personne de confiance. Mais il peut aussi s’agir d’un autre proche, selon ce que le patient a indiqué.
Au moment du décès, l’hôpital s’appuie sur ces repères pour savoir qui contacter. Cela explique pourquoi un seul membre de la famille est souvent appelé en premier. Ce choix n’a pas vocation à hiérarchiser l’amour ou la légitimité des liens. Il répond à une nécessité d’organisation et de clarté. L’hôpital a besoin d’un interlocuteur identifié, capable d’entendre l’information et de servir de relais éventuel vers les autres proches.
La personne qui reçoit cette annonce porte alors une responsabilité très lourde. Elle doit encaisser la nouvelle et, souvent, prévenir le reste de la famille. Cette fonction de relai est extrêmement éprouvante. Beaucoup de proches disent plus tard que le plus difficile, après avoir appris la mort, a été d’annoncer eux-mêmes cette mort aux autres membres de la famille. L’hôpital ne mesure pas toujours assez la charge émotionnelle que cela représente.
Dans certaines situations, la personne de confiance a aussi un rôle mémoriel. Si des décisions médicales importantes ont été prises avant le décès, par exemple dans le cadre d’une limitation ou d’un arrêt de traitement, elle peut aider à rappeler ce qui avait été discuté avec le patient ou dans quel esprit ces décisions ont été comprises. Cela peut contribuer à apaiser certaines tensions familiales ou à éclairer des questions qui surgissent après la mort.
Des difficultés apparaissent lorsque la famille conteste le choix de la personne appelée en premier. Cela arrive notamment dans les familles séparées, recomposées ou conflictuelles. L’hôpital ne peut pas arbitrer toutes les attentes affectives. Il se fonde sur les informations inscrites au dossier et sur la logique de confidentialité. Cette prudence est parfois mal comprise, mais elle protège aussi la cohérence de l’annonce.
Pour les proches, il peut être très utile d’anticiper ce point lorsque l’état d’un patient hospitalisé se dégrade. Savoir qui est désigné comme personne de confiance, vérifier qui figure comme contact principal, clarifier les coordonnées, tout cela évite beaucoup de malentendus dans les premières heures du deuil. Lorsqu’aucune désignation n’a été faite, l’équipe agit avec les repères disponibles, ce qui n’est pas toujours simple.
La place de la personne de confiance et du proche référent montre une chose importante : l’annonce d’un décès ne relève pas seulement d’une parole médicale. Elle s’inscrit aussi dans une organisation relationnelle déjà construite autour du patient. Plus cette organisation est claire en amont, plus le moment de l’annonce peut se dérouler avec cohérence.
Comment la famille est accueillie après l’annonce
L’accueil de la famille après l’annonce est un moment déterminant. Une fois la nouvelle reçue, les proches ne peuvent pas être laissés seuls face à un enchaînement opaque de couloirs, de formalités et d’attente. Même quand les équipes sont sous tension, l’hôpital doit organiser un minimum d’accompagnement. Ce qui se joue là n’est pas secondaire. C’est la continuité même de l’annonce.
Souvent, si la famille n’était pas déjà sur place, elle arrive peu après avoir reçu l’appel. Elle est alors dans un état de sidération majeur. Elle peut ne plus bien comprendre où aller, à quelle entrée se présenter, quel service rejoindre ou qui demander. C’est pourquoi les indications données au téléphone sont si importantes. Un accueil bien préparé commence avant l’arrivée physique des proches.
Une fois sur place, la famille devrait idéalement être reçue par une personne identifiée : un infirmier, un cadre, un médecin, parfois un agent d’accueil prévenu par le service. L’erreur la plus douloureuse serait de laisser les proches errer, attendre debout ou devoir répéter eux-mêmes plusieurs fois qu’ils viennent après un décès. Plus la circulation hospitalière est complexe, plus ce risque est grand. D’où la nécessité d’un accompagnement explicite.
L’accueil doit ensuite se faire dans un cadre aussi calme que possible. Les proches ne devraient pas apprendre des détails complémentaires dans un hall, devant d’autres usagers. Il faut leur offrir un espace où ils peuvent s’asseoir, pleurer, se taire ou poser des questions sans être exposés. Même si les locaux sont imparfaits, un effort en ce sens compte énormément.
À ce moment-là, plusieurs choses peuvent se succéder. Un médecin reprend éventuellement les circonstances du décès si l’annonce initiale a été très brève. Les soignants expliquent où se trouve le défunt et s’il est possible d’aller le voir immédiatement. Ils répondent aussi aux premières questions concrètes : peut-on venir à plusieurs, combien de temps peut-on rester, que se passe-t-il ensuite, faudra-t-il revenir plus tard.
L’accueil de la famille ne consiste pas seulement à transmettre des informations. Il consiste aussi à absorber le choc qui traverse les proches. Certains se mettent à pleurer. D’autres restent silencieux. D’autres veulent voir le défunt tout de suite. D’autres ne s’en sentent pas capables. L’équipe doit pouvoir s’ajuster à ces rythmes différents sans rigidité excessive. Il n’existe pas une manière correcte de réagir à l’annonce d’un décès.
L’accompagnement jusqu’au défunt fait souvent partie de cet accueil. Un soignant peut guider la famille, expliquer à quoi s’attendre, proposer de rester présent ou au contraire de laisser de l’intimité. Cette préparation est très importante, surtout si le corps porte encore des traces de soins ou si le contexte de la mort a été brutal.
Un bon accueil permet aussi d’introduire les premières démarches sans écraser les proches sous l’administratif. Il ne s’agit pas de tout faire tout de suite, mais de donner quelques repères : qui recontacter, où se trouve la chambre mortuaire, ce qui peut attendre au lendemain, comment récupérer certains effets personnels. La famille doit repartir avec un minimum de lisibilité.
Dans certains établissements, un psychologue ou un autre professionnel de soutien peut être proposé. Cette ressource est utile, mais elle ne remplace jamais la qualité de l’accueil de base. Ce n’est pas parce qu’un psychologue existe que les soignants peuvent se retirer trop vite. Les proches ont d’abord besoin d’un accompagnement humain immédiat de la part de ceux qui sont là.
L’accueil après l’annonce laisse souvent une trace profonde. Une famille peut être bouleversée mais reconnaissante d’avoir été accompagnée avec dignité. Elle peut aussi être bouleversée et blessée de s’être sentie perdue, pressée ou traitée de manière impersonnelle. L’hôpital ne contrôle pas la douleur du deuil, mais il peut choisir de ne pas y ajouter de désordre relationnel.
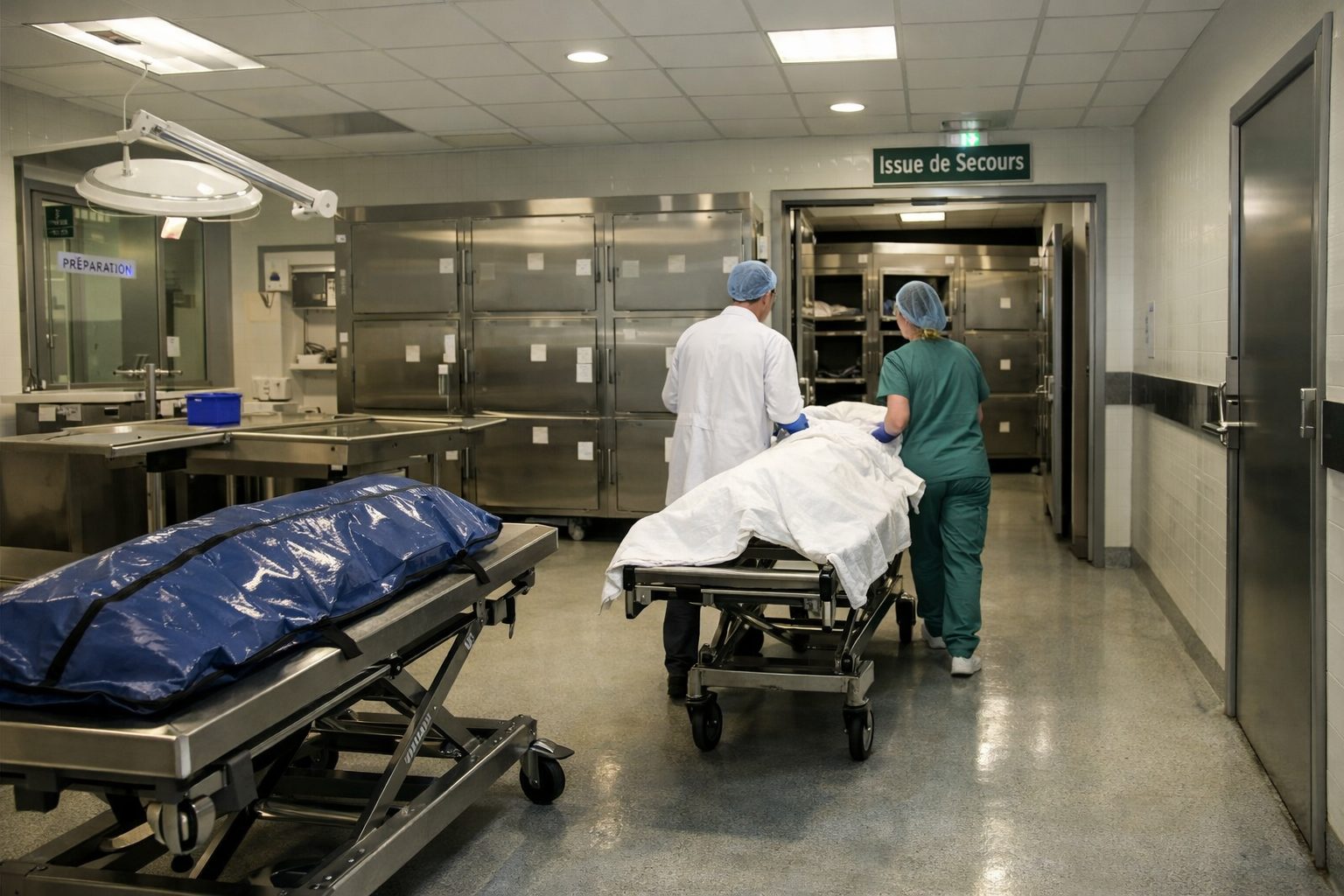
Peut-on voir le défunt après l’annonce
Dans la grande majorité des cas, oui, la famille peut voir le défunt après l’annonce du décès. Ce temps de rencontre est souvent très important. Il permet aux proches de confronter la réalité, de dire au revoir, de se recueillir, de toucher, de parler, de pleurer ou simplement de rester quelques minutes dans un silence partagé avec la personne morte. Pour beaucoup, ce moment constitue un appui majeur dans le début du travail de deuil.
L’hôpital doit en principe expliquer si cette rencontre est possible immédiatement, dans quel lieu et dans quelles conditions. Selon l’organisation de l’établissement, le corps peut encore se trouver dans la chambre, dans le service, ou avoir été transféré vers une chambre mortuaire. Ce point ne doit pas rester flou. Les proches ont besoin d’indications précises.
Le fait de voir le défunt n’est pas une obligation. Certains membres de la famille en ressentent le besoin immédiat. D’autres préfèrent ne pas voir le corps. D’autres encore hésitent longtemps. L’équipe ne doit ni imposer ni dissuader. Elle doit simplement ouvrir la possibilité et accompagner la décision des proches avec respect. Ce temps appartient à la famille.
Lorsque le décès a eu lieu dans un contexte lourd, notamment aux urgences, en réanimation ou après des gestes invasifs, l’apparence du corps peut être difficile. Il peut rester des dispositifs, des pansements, des marques, des ecchymoses ou d’autres traces visibles. Il est alors indispensable que l’équipe prépare les proches à ce qu’ils vont voir. Quelques mots simples peuvent éviter un choc visuel trop brutal.
La durée du temps passé auprès du défunt varie beaucoup. Certaines familles restent quelques secondes, d’autres plusieurs dizaines de minutes. Certaines souhaitent entrer seules. D’autres préfèrent être accompagnées par un soignant. Parfois, un membre de la famille veut voir le défunt en premier et préparer les autres. L’hôpital doit faire preuve d’une certaine souplesse quand cela est possible.
Ce temps est souvent chargé de questions pratiques et symboliques. Peut-on toucher le défunt ? Peut-on l’embrasser ? Peut-on prier ? Peut-on déposer un objet ? Peut-on venir avec un autre proche plus tard ? Peut-on faire entrer un enfant ou un adolescent ? Ces questions doivent être accueillies normalement. Elles ne sont jamais ridicules. Elles expriment le besoin de rendre ce moment humain et supportable.
Dans certains cas particuliers, l’accès au corps peut être temporairement limité ou encadré de manière plus stricte. Cela peut être le cas lorsqu’il existe une procédure médico-légale, une autopsie judiciaire, certaines contraintes sanitaires ou des circonstances nécessitant une intervention extérieure. Si tel est le cas, l’hôpital doit l’expliquer clairement. Une famille supporte mal un refus sans explication, surtout lorsqu’elle vit déjà un sentiment d’arrachement.
Voir le défunt aide souvent à faire exister la réalité de la mort. Tant que ce face-à-face n’a pas eu lieu, certains proches restent comme suspendus. Le décès a été dit, mais il n’est pas encore pleinement devenu réel. La rencontre avec le corps a alors une fonction psychique très forte. Elle peut être douloureuse, mais elle évite souvent que la mort reste à l’état d’abstraction impossible.
Lorsque cette étape est bien accompagnée, elle devient parfois l’un des rares souvenirs apaisants dans un moment terrible. Lorsque cette possibilité est refusée, bâclée ou mal préparée, elle peut au contraire laisser un regret durable. L’hôpital doit donc traiter ce temps avec autant d’attention que l’annonce elle-même.
Comment l’hôpital prépare la famille à voir le défunt
La possibilité de voir le défunt après l’annonce est importante, mais elle ne peut pas être proposée sans préparation. Ce que les proches vont découvrir peut être très éloigné de l’image qu’ils gardent du patient vivant. L’hôpital a donc un rôle essentiel : préparer la rencontre avec le corps de manière à la rendre la plus supportable possible.
La préparation commence souvent par des mots simples. Le soignant ou le médecin peut dire où se trouve le corps, dans quel état général il est présenté, si certains dispositifs médicaux sont encore visibles, si des gestes de préparation ont déjà été réalisés, ou s’il existe des traces liées aux soins. Cette anticipation est particulièrement précieuse lorsque le décès a eu lieu après une réanimation, un accident, une chirurgie lourde ou tout autre contexte où le corps peut porter des marques impressionnantes.
Préparer ne veut pas dire faire peur. Il ne s’agit pas de détailler froidement tout ce qui pourrait heurter les proches. Il s’agit plutôt de leur donner assez d’éléments pour qu’ils ne soient pas saisis de plein fouet par une image inattendue. Dire par exemple qu’il y a encore quelques pansements, que le visage peut paraître un peu changé, ou que certains dispositifs ont été retirés mais que d’autres traces demeurent, peut suffire à adoucir le choc.
La famille a aussi besoin de savoir comment se passera concrètement ce moment. Entrera-t-elle seule ? Quelqu’un viendra-t-il avec elle ? Pourra-t-elle rester autant qu’elle le souhaite ? Pourra-t-elle demander quelques minutes d’intimité ? Toutes ces précisions aident à redonner un minimum de maîtrise à des proches qui viennent de perdre tout contrôle sur la situation.
Certains soignants proposent d’accompagner la famille jusqu’à la porte, puis de la laisser seule une fois entrée. D’autres restent présents les premières secondes pour s’assurer que tout se passe au mieux. Il n’existe pas une seule manière valable de faire. Ce qui compte, c’est de s’adapter à ce que les proches expriment ou laissent percevoir. Certains ont besoin d’être guidés. D’autres ont besoin d’une intimité immédiate.
La préparation concerne aussi les enfants ou adolescents présents dans la famille. Si des mineurs souhaitent voir le défunt, cela mérite un accompagnement particulier. Il faut que les adultes référents soient aidés à trouver les mots justes et à décider en conscience si ce moment sera bénéfique ou trop difficile. L’hôpital n’impose pas une réponse uniforme, mais peut soutenir cette réflexion.
Pour certains proches, l’appréhension est telle qu’ils renoncent d’abord à voir le corps, puis le regrettent ensuite. Une préparation douce peut les aider à se sentir capables d’y aller. À l’inverse, d’autres personnes s’imaginent qu’elles pourront supporter la rencontre et se trouvent finalement très éprouvées. Là encore, la présence d’un soignant disponible à proximité est précieuse.
La manière dont le corps est présenté compte également. Lorsque c’est possible, l’équipe réalise des soins de présentation, ferme les yeux, couvre partiellement le corps, retire certains dispositifs devenus inutiles. Cette attention relève de la dignité du défunt mais aussi de la protection des proches. Elle fait partie intégrante de l’accompagnement de la famille.
Enfin, préparer la rencontre, c’est aussi autoriser la parole après coup. Certains proches ressortent avec de nouvelles questions : pourquoi y a-t-il cette marque, pourquoi a-t-il cette couleur, qu’est-ce que cet appareil, pourquoi est-il installé ainsi. L’hôpital doit accepter ces questions. Le temps auprès du défunt n’est pas séparé du besoin de comprendre. Au contraire, il le ravive souvent.
L’accompagnement émotionnel de la famille juste après l’annonce
L’annonce d’un décès déclenche des réactions émotionnelles qui peuvent être très diverses et parfois déroutantes. L’hôpital ne peut pas prévoir comment une famille va réagir. Il peut en revanche se préparer à accueillir cette diversité sans jugement. Cet accompagnement émotionnel immédiat constitue une part essentielle de la qualité de la prise en charge.
La réaction la plus visible est souvent le chagrin intense : pleurs, cris, effondrement, besoin de s’accrocher à quelqu’un. Mais le silence absolu, l’absence apparente de réaction, la répétition mécanique de questions pratiques, la colère ou même un certain détachement immédiat sont tout aussi fréquents. Ces différences ne disent rien de l’amour porté au défunt. Elles reflètent simplement les multiples façons dont le psychisme encaisse un choc majeur.
Le premier besoin des proches est souvent d’être autorisés à réagir comme ils le peuvent. Une famille n’a pas besoin qu’on lui dise comment se comporter face à la mort. Elle a besoin d’un espace où ses réactions soient tolérées, contenues et non corrigées. Un soignant qui reste calme, qui ne s’alarme pas d’un silence ou qui ne se met pas aussitôt sur la défensive face à une colère, apporte déjà beaucoup.
La colère mérite une attention particulière. Elle peut viser l’hôpital, un membre de la famille, la vie, la maladie, le défunt lui-même ou un détail de la situation. Elle ne correspond pas toujours à une accusation rationnelle. Elle est souvent l’expression brutale de l’impuissance. L’équipe doit pouvoir l’entendre sans immédiatement se justifier. Cela ne signifie pas qu’elle doive tout accepter si la sécurité est menacée, mais qu’elle ne doit pas transformer chaque mouvement de colère en conflit.
La culpabilité est une autre émotion fréquente. Les proches se reprochent de ne pas avoir été là, de ne pas avoir compris la gravité, d’avoir manqué un appel, de ne pas être venus plus tôt, d’avoir souhaité la fin de la souffrance ou au contraire d’avoir voulu continuer à espérer. Une parole simple du personnel hospitalier peut parfois alléger cette charge. Rappeler la réalité des faits, la rapidité de la dégradation ou l’accompagnement mis en place ne supprime pas la culpabilité, mais peut la contenir.
L’accompagnement émotionnel passe aussi par de petits gestes matériels. Une chaise, un verre d’eau, un endroit où s’isoler, la possibilité de faire un appel téléphonique, un temps de pause avant de reprendre des informations pratiques. Ces gestes modestes sont souvent perçus comme des marques d’humanité très fortes.
Dans certains cas, un psychologue hospitalier peut intervenir rapidement. Cette ressource est particulièrement utile lors de situations très traumatiques : décès d’un enfant, accident brutal, scène de violence, effondrement psychique majeur chez un proche. Mais même quand un psychologue est disponible, l’accompagnement émotionnel de base reste d’abord l’affaire des soignants présents. Le soutien psychologique spécialisé vient en complément, pas à la place.
Il faut aussi tenir compte du fait que les membres d’une même famille ne vivent pas le moment au même rythme. L’un peut vouloir parler immédiatement. L’autre peut avoir besoin de sortir, de marcher, de se taire. L’un veut voir le défunt tout de suite, l’autre refuse. Une famille en deuil immédiat n’est pas un bloc homogène. L’hôpital doit garder une certaine souplesse.
Enfin, l’accompagnement émotionnel ne s’achève pas quand la famille quitte les lieux. Dire qu’il sera possible de rappeler, de reprendre contact, de demander un second rendez-vous ou de solliciter de l’aide plus tard, c’est éviter que les proches se sentent lâchés dans le vide. Dans les heures qui suivent un décès, la présence de l’hôpital doit rester perceptible, même de manière discrète.
Les cas particuliers : enfant, adolescent, jeune adulte, naissance
Certaines annonces de décès sont marquées par une intensité émotionnelle particulière. C’est le cas lorsque la personne décédée est un enfant, un adolescent, un jeune adulte ou lorsqu’il s’agit d’un décès en lien avec une naissance. L’hôpital se trouve alors confronté à des situations où l’ordre attendu des générations est bouleversé, où le sentiment d’injustice est massif et où les proches sont souvent sidérés d’une façon encore plus radicale.
Lorsqu’un enfant décède, les parents ont souvent besoin d’une présence très contenante. L’annonce ne peut pas être réduite à une information médicale, même si celle-ci reste indispensable. Les parents veulent savoir ce qu’il s’est passé, mais aussi comment leur enfant a été accompagné, s’il a souffert, qui était là, s’ils peuvent le voir, le toucher, rester avec lui, prendre des objets, garder des souvenirs, faire venir la fratrie ou d’autres proches. Le rôle des soignants est alors immense.
Dans les services pédiatriques ou de néonatologie, l’accompagnement est parfois très structuré. Des équipes ont l’habitude de proposer un temps long auprès de l’enfant, des objets de mémoire, des photos si les parents le souhaitent, une empreinte, un vêtement, un mot, un accompagnement psychologique. Ces pratiques ne conviennent pas à toutes les familles, mais leur disponibilité montre que l’hôpital reconnaît l’ampleur singulière de cette perte.
Le décès d’un adolescent ou d’un jeune adulte provoque souvent un mélange de sidération, de révolte et d’incrédulité. Les parents, la fratrie, le conjoint ou les amis ont beaucoup de mal à intégrer qu’une vie si jeune s’arrête dans un contexte hospitalier. Les questions sur la brutalité, la causalité et la temporalité sont alors particulièrement fortes. L’annonce doit allier clarté absolue et immense délicatesse.
Dans les situations autour de la naissance, qu’il s’agisse d’un décès in utero, d’une mort néonatale ou d’une complication dramatique survenant juste après l’accouchement, l’hôpital se trouve face à une scène de vie et de mort entremêlées. L’annonce peut concerner un bébé attendu, parfois déjà imaginé par toute une famille, parfois même prénommé, parfois accompagné d’un projet de naissance. La brutalité du réel y prend une forme très particulière. Les parents ont besoin de temps, d’un accompagnement étroit et de la possibilité de rencontrer leur enfant si cela leur semble juste.
La fratrie mérite aussi une attention spécifique dans ces situations. Les enfants ou adolescents de la famille doivent être accompagnés avec des mots adaptés. L’hôpital ne s’adresse pas de la même manière à des parents, à des grands-parents, à des frères et sœurs très jeunes. L’existence d’un espace pour penser cette diversité relationnelle est essentielle.
Dans tous ces cas, l’annonce du décès ne peut pas être standardisée. Elle réclame plus de temps, plus de disponibilité, souvent davantage de professionnels mobilisés. Une maladresse qui serait déjà douloureuse dans un autre contexte peut devenir ici profondément traumatique. À l’inverse, une équipe qui prend le temps, qui respecte les silences, qui prépare la rencontre avec le défunt et qui propose des appuis sans les imposer peut laisser un souvenir de grande dignité malgré l’épreuve.
Les situations médico-légales et les annonces plus complexes
Tous les décès hospitaliers ne relèvent pas du même cadre. Certaines morts s’inscrivent dans un contexte médico-légal particulier, ce qui rend l’annonce à la famille plus complexe. Il peut s’agir d’un accident grave, d’une suspicion de cause non naturelle, d’un décès nécessitant une investigation, d’une autopsie médico-légale ou de toute situation impliquant des autorités extérieures comme la police ou la gendarmerie.
Dans ces cas, l’hôpital doit toujours informer la famille du décès, mais il ne dispose pas nécessairement de la même liberté pour tout expliquer immédiatement. Certaines informations peuvent être en cours de vérification, certaines suites judiciaires peuvent contraindre la gestion du corps, et certaines décisions relèvent alors d’autres instances. Cela ne dispense pas l’équipe d’être claire. Au contraire, elle doit dire ce qu’elle sait, ce qu’elle ne sait pas encore et ce qui ne dépend plus entièrement d’elle.
Pour les proches, ces situations sont particulièrement difficiles. À la douleur du décès s’ajoute parfois l’impression qu’une machine administrative ou judiciaire s’interpose entre eux et le défunt. Ils peuvent ne pas comprendre pourquoi ils ne peuvent pas voir le corps tout de suite, pourquoi certaines démarches sont suspendues ou pourquoi l’hôpital semble ne pas pouvoir répondre à toutes les questions. Sans explication, ce flou devient vite insupportable.
Le rôle du médecin ou du professionnel qui annonce la nouvelle est alors de distinguer clairement plusieurs niveaux. Ce qui relève de la prise en charge médicale. Ce qui relève des constatations immédiates. Ce qui relève d’un cadre médico-légal extérieur. Plus cette distinction est bien formulée, moins la famille risque d’avoir le sentiment que l’hôpital dissimule ou esquive.
Dans certains cas, le besoin de comprendre est encore plus intense, parce que la mort survient dans des circonstances brutales ou inattendues. Les proches demandent alors non seulement ce qui s’est passé à l’hôpital, mais aussi ce qui s’est passé avant l’arrivée du patient, pendant le transport ou au moment de l’événement initial. L’hôpital n’a pas toujours la totalité de ces éléments. Il doit le dire plutôt que laisser croire qu’il maîtrise toute la chaîne.
Lorsque la vue du défunt est différée ou impossible temporairement, cette contrainte doit être expliquée très explicitement. C’est souvent l’un des points les plus douloureux pour la famille. L’impossibilité de voir le corps peut empêcher le travail psychique de réalité. Si cette impossibilité a une raison judiciaire ou technique, l’hôpital doit la formuler sans jargon et avec une réelle considération pour ce que vivent les proches.
Ces situations peuvent aussi générer davantage de suspicion, même quand il n’existe aucun manquement médical. La brutalité, l’intervention d’autorités extérieures, l’attente et l’opacité partielle nourrissent l’angoisse. D’où l’importance d’un discours cohérent, régulier et véridique. Les familles n’attendent pas forcément que tout soit résolu sur-le-champ. Elles attendent qu’on ne les laisse pas seules face au silence.
Les premières démarches expliquées à la famille
Après l’annonce d’un décès, la famille doit très vite faire face à des démarches concrètes. Pourtant, elle se trouve alors dans un état où penser, retenir et décider devient extrêmement difficile. L’hôpital a donc un rôle important : introduire ces premières démarches sans brutalité, avec un ordre clair, et sans donner aux proches l’impression qu’on bascule immédiatement d’un drame humain à une procédure impersonnelle.
La première chose à expliquer est souvent très simple : tout n’est pas à faire dans la minute. Les familles ont besoin qu’on distingue ce qui relève de l’immédiat, de la journée ou des jours suivants. Cette hiérarchisation soulage beaucoup. Dans l’instant, les proches doivent surtout savoir s’ils peuvent voir le défunt, où se trouve le corps, quels sont les horaires de la chambre mortuaire le cas échéant, et à qui ils peuvent s’adresser.
Ensuite viennent les démarches liées aux obsèques. L’hôpital n’impose pas une entreprise funéraire. C’est à la famille de choisir l’opérateur de son choix. Mais dans le choc, de nombreux proches ne savent pas comment procéder ou pensent devoir décider tout de suite. L’équipe hospitalière peut alors expliquer calmement qu’une entreprise de pompes funèbres devra être contactée pour organiser la suite, tout en précisant que certaines décisions peuvent être prises après un court temps de réflexion selon les circonstances.
La question des effets personnels du défunt est également importante. Les proches veulent savoir où ils sont, quand ils pourront être récupérés et selon quelles modalités. Ces objets prennent immédiatement une valeur émotionnelle très forte. Une restitution bien organisée, claire et respectueuse compte donc beaucoup.
L’hôpital peut aussi donner des repères sur les documents. Les familles entendent souvent parler du certificat de décès, de la déclaration en mairie ou d’autres formalités administratives. Elles n’ont pas besoin d’un cours détaillé dans l’instant, mais d’une orientation simple : ce qui sera remis, ce que l’entreprise funéraire prendra en charge, ce qui relève de l’établissement, ce qui devra être fait plus tard. Le bon équilibre consiste à informer sans submerger.
Selon les contextes, un second rendez-vous avec le médecin peut être proposé pour reprendre la trajectoire médicale. Cette possibilité devrait être clairement indiquée lorsque le premier échange a été très bref, confus ou limité par l’urgence. Les proches doivent savoir que la relation ne s’interrompt pas brutalement au moment où ils quittent l’hôpital.
Le problème le plus fréquent tient au fait que les familles n’entendent qu’une partie des consignes dans le choc. C’est normal. La sidération altère fortement la mémoire immédiate. D’où l’intérêt de répéter, d’écrire parfois un numéro, de donner le nom d’un service ou d’un interlocuteur, voire de remettre un document explicatif lorsqu’il en existe un. Une information donnée une seule fois dans un moment de grande détresse risque de ne pas être retenue.
Le ton utilisé pour présenter ces démarches est aussi déterminant. Annoncer trop tôt qu’il faut choisir les pompes funèbres, parler d’objets à retirer ou de formalités sans transition humaine peut être ressenti comme une violence administrative. À l’inverse, ne rien dire du tout laisse les proches dans un désarroi total. Le juste équilibre est délicat, mais essentiel.
Pour la famille, il est important de savoir qu’elle peut demander qu’on lui répète les étapes, qu’on lui écrive le numéro utile ou qu’un autre proche soit présent pendant ces explications. L’hôpital ne doit pas attendre d’une personne en deuil immédiat qu’elle fonctionne comme si elle était simplement occupée à régler un dossier. Les démarches existent, mais elles doivent être accompagnées avec tact.
Les droits de la famille après un décès à l’hôpital
Après un décès à l’hôpital, la famille ne se trouve pas totalement démunie. Même si le choc est immense, elle dispose de droits et de possibilités d’action. Les connaître est important, non pas pour entrer d’emblée dans une logique conflictuelle, mais pour savoir ce qu’il est légitime d’attendre de l’établissement.
Le premier droit est celui d’une information claire, digne et cohérente. La famille peut demander qu’on lui explique ce qu’il s’est passé, à quelle heure le décès est survenu, dans quel contexte médical et avec quels gestes éventuels. Si le premier échange a été trop flou ou trop rapide, il est légitime de demander un second entretien.
Le deuxième droit est celui de poser des questions. Les proches peuvent demander si le patient a souffert, s’il était conscient, si quelqu’un était auprès de lui, pourquoi la famille n’a pas été prévenue plus tôt, si une réanimation a eu lieu, ou pourquoi certains traitements n’ont pas été poursuivis. Ces questions ne sont pas gênantes par nature. Elles font partie du travail de compréhension auquel la famille a droit.
Le troisième droit concerne la possibilité de voir le défunt, sauf empêchement particulier dûment expliqué. Le recueillement auprès du corps n’est pas un privilège accordé de manière arbitraire. Il fait partie des attentes fondamentales de beaucoup de familles. Si cette possibilité est limitée, différée ou impossible, la raison doit être explicitée.
Le quatrième droit concerne l’accès à certaines informations médicales dans les conditions prévues. Les ayants droit peuvent, selon les situations, demander l’accès à des éléments du dossier médical pour connaître les causes de la mort, défendre la mémoire du défunt ou faire valoir leurs droits. Cette démarche suit un cadre précis, mais elle existe. Beaucoup de familles l’ignorent au moment de l’annonce.
La famille a également le droit d’être accueillie avec respect. Cela vaut pour le cadre de l’annonce, la confidentialité, la restitution des effets personnels, l’orientation vers les démarches et la qualité générale de l’accompagnement. Une attitude négligente, humiliante ou expéditive n’est pas une fatalité à laquelle il faudrait se résigner.
Si des doutes subsistent ou si l’annonce a été très mal vécue, la famille peut aussi formuler une réclamation, demander un entretien complémentaire avec le service, ou s’adresser aux instances compétentes de l’établissement chargées des relations avec les usagers. Cette possibilité ne signifie pas qu’il faille immédiatement judiciariser la situation. Parfois, une discussion claire suffit à dissiper un malaise. Parfois, au contraire, des questions plus lourdes justifient des démarches supplémentaires.
Dans certaines situations, les proches peuvent souhaiter se faire accompagner : par un médecin traitant, un avocat, une association, un représentant des usagers ou un autre professionnel. Cette démarche est parfaitement légitime lorsque le besoin de comprendre est fort ou que la confiance a été altérée.
Ces droits ont une fonction essentielle : rappeler que la mort du patient n’interrompt pas brutalement toutes les obligations de l’hôpital envers les proches. L’annonce du décès ouvre une autre phase de relation, marquée par l’explication, le respect et l’accompagnement. La famille n’est pas simplement informée, puis renvoyée à elle-même. Elle demeure un interlocuteur à considérer avec sérieux.
Que faire si l’annonce a été mal vécue ou reste incompréhensible
Il arrive qu’une famille ressorte de l’annonce avec un sentiment de malaise profond. Ce malaise peut tenir à plusieurs raisons : une parole floue, une brutalité ressentie, un manque d’explications, des contradictions entre professionnels, une impression d’abandon ou tout simplement l’état de sidération qui a empêché de comprendre ce qui a été dit. Dans ces cas, il est important de savoir qu’il est possible d’agir.
La première chose à faire est souvent de demander un nouvel entretien avec le médecin du service ou avec un responsable médical identifié. Le premier échange a parfois lieu dans de mauvaises conditions : en pleine nuit, dans l’urgence, avec une équipe de garde, ou alors au moment précis où la famille est incapable d’intégrer quoi que ce soit. Un second rendez-vous permet de reprendre l’ensemble plus posément.
Lors de ce second entretien, les proches peuvent venir accompagnés d’un autre membre de la famille ou d’une personne de confiance. Cela aide à poser les questions, à retenir les réponses et à éviter que le choc émotionnel n’empêche à nouveau toute compréhension. Beaucoup de familles découvrent alors qu’elles n’avaient retenu qu’une très petite partie de ce qui avait été dit au départ.
Si l’incompréhension porte sur des points médicaux précis, il est possible de demander une reformulation claire, sans jargon. Dire simplement je n’ai pas compris ce qui s’est passé est parfaitement recevable. Un professionnel doit pouvoir rendre la situation intelligible, même lorsqu’elle est complexe.
Si le malaise est plus profond et concerne la qualité même de l’annonce ou de l’accompagnement, la famille peut écrire au service, demander un entretien institutionnel, ou s’adresser aux interlocuteurs chargés des relations avec les usagers. Dans certains cas, cette démarche permet d’obtenir des réponses, des explications ou une reconnaissance de maladresses commises.
Il est aussi possible de demander l’accès au dossier médical selon le cadre prévu. Cette démarche aide parfois à reconstituer plus précisément la chronologie et les choix thérapeutiques. Elle ne remplace pas un entretien humain, mais elle peut constituer un appui important quand la compréhension reste partielle.
Le pire serait souvent de rester seul avec des questions envahissantes et d’essayer de reconstituer les faits seulement à partir de souvenirs fragmentaires ou d’hypothèses. Lorsqu’un doute persiste, mieux vaut demander un éclaircissement. Chercher à comprendre ne revient pas nécessairement à contester. C’est aussi une manière normale d’entrer dans le deuil.
Les erreurs les plus douloureuses pour les proches
Certaines maladresses ou erreurs dans l’annonce d’un décès laissent des traces particulièrement pénibles chez les familles. Elles n’ont pas toujours l’air spectaculaires au regard de l’organisation hospitalière, mais elles peuvent marquer durablement le souvenir du moment. Les comprendre permet de mesurer ce que les proches vivent réellement.
L’erreur la plus fréquente et la plus lourde est le flou. Une annonce qui n’utilise pas des mots clairs, qui tourne autour de la réalité sans dire la mort, crée souvent de la confusion. Les proches peuvent croire qu’il existe encore une chance, ou mettre plusieurs minutes à comprendre. Ce délai d’incompréhension est extrêmement douloureux.
La deuxième erreur est la froideur. Une phrase expédiée, un ton mécanique, un regard absent, une annonce faite dans un couloir ou immédiatement suivie d’un départ précipité donnent aux familles l’impression que l’hôpital traite la mort comme une tâche routinière. Même si l’équipe est fatiguée ou sous tension, cette impression peut blesser durablement.
Une autre erreur fréquente est l’absence de récit minimal. Dire seulement c’est fini, il est décédé ou nous avons fait le nécessaire sans donner la moindre trame sur ce qui s’est passé laisse les proches face à un vide. Ils ont besoin d’un minimum de chronologie pour ne pas être engloutis par l’incompréhensible.
Les contradictions entre professionnels sont également très mal vécues. Si le médecin de garde dit une chose, l’infirmier une autre et le médecin référent une troisième version, même nuancée, la confiance s’effondre vite. La cohérence de la parole hospitalière est un enjeu majeur.
Le passage trop rapide à l’administratif est une autre blessure fréquente. Parler presque immédiatement des pompes funèbres, des papiers ou des objets personnels sans avoir laissé de place à l’émotion ou au recueillement est vécu comme une brutalité. Les familles savent que ces étapes existent, mais elles ont besoin d’un temps humain avant d’y être confrontées.
Ne pas préparer la vue du défunt, surtout après une réanimation ou un contexte lourd, peut également provoquer un traumatisme supplémentaire. Quelques mots d’anticipation suffiraient souvent à protéger les proches. Leur absence peut transformer ce temps en choc visuel insupportable.
Enfin, beaucoup de familles souffrent d’avoir quitté l’hôpital sans savoir à qui s’adresser ensuite. Pas de nom, pas de numéro, pas de possibilité claire de rappeler, pas de repères sur les démarches. Cette absence de continuité ajoute au sentiment d’abandon. Une famille ne demande pas que tout soit résolu sur-le-champ. Elle a besoin de savoir que quelqu’un ou qu’un service restera joignable.
Ces erreurs n’annulent pas nécessairement la qualité des soins qui ont précédé le décès. Mais elles modifient profondément la mémoire laissée par l’hôpital. Inversement, une annonce imparfaite dans un contexte très contraint peut parfois être bien vécue si les proches ont ressenti de la sincérité, de la présence et une réelle volonté d’humanité.
Comment les proches peuvent se préparer quand une issue fatale est redoutée
Lorsqu’un patient est hospitalisé dans un état très grave et que la possibilité du décès devient réelle, il existe parfois des moyens pour les proches de se préparer un peu à ce que l’hôpital pourrait avoir à annoncer. Cette préparation n’enlève rien à la douleur, mais elle réduit parfois la violence du désordre.
Le premier point utile est de vérifier qui figure dans le dossier comme contact principal à prévenir et, si elle existe, comme personne de confiance. Beaucoup de malentendus naissent du fait que la famille ignore complètement qui sera appelé en premier si l’état s’aggrave brutalement. Clarifier cela en amont permet d’éviter un chaos supplémentaire.
Il peut être très utile aussi de demander aux soignants comment ils procèdent en cas de dégradation importante. Préviendront-ils la famille de nuit ? Peut-on être appelé si la situation devient imminente ? Est-il possible de rester plus longtemps auprès du patient si la fin semble proche ? Ces questions sont difficiles, mais elles donnent des repères concrets.
La famille peut également organiser entre elle la circulation de l’information. Qui sera chargé de prévenir les autres si l’hôpital appelle une seule personne ? Qui pourra se déplacer rapidement ? Qui accompagnera un proche fragile ? Cette réflexion pratique est précieuse, même si elle paraît douloureuse à aborder avant l’événement.
Il est aussi important de demander des informations loyales sur le pronostic. Beaucoup de proches préfèrent ne pas entendre la gravité, puis vivent très mal le sentiment d’avoir été “surpris” par un décès qui, en réalité, était devenu très probable. Un dialogue honnête avec l’équipe médicale aide à situer la réalité de la situation sans pour autant supprimer l’espérance affective.
Quand cela est possible, passer du temps auprès du patient, venir à l’hôpital, lui parler, favoriser la venue des personnes importantes, tout cela compte énormément. Si le décès survient ensuite, ces moments deviennent des repères précieux. S’ils n’ont pas été rendus possibles, les regrets peuvent être plus lourds encore.
Les proches peuvent aussi demander à l’avance comment les choses se passeront ensuite : pourra-t-on voir le défunt, y a-t-il une chambre mortuaire, qui appellera, pourra-t-on revenir le lendemain, quelles seront les premières démarches. Ces informations ne sont pas morbides. Elles ont une fonction protectrice. Elles rendent l’après un peu moins opaque.
Enfin, il est utile d’identifier parmi les proches une personne plus disponible pour poser des questions et retenir les réponses. Dans les moments de grande émotion, la mémoire immédiate devient très défaillante. Avoir quelqu’un qui peut prendre des notes, répéter, écouter et rappeler les informations essentielles est souvent précieux.
Se préparer ne signifie jamais se résigner. Cela signifie seulement créer un peu de lisibilité dans une situation où, de toute façon, la douleur, la peur et l’imprévisible prendront une place immense. Lorsque l’issue fatale est redoutée, toute clarification préalable peut alléger, même modestement, la brutalité de l’annonce.
Repères concrets pour la famille dans les heures qui suivent
Les heures qui suivent l’annonce d’un décès à l’hôpital sont souvent marquées par un brouillard mental intense. La famille a alors besoin de repères très simples. Ces repères n’effacent rien, mais ils aident à traverser l’immédiat.
Le premier repère est de ne pas rester seul si cela peut être évité. Appeler un proche, demander à quelqu’un de venir, ne pas porter seul le poids de l’annonce et des premières démarches aide énormément. La sidération rend la solitude particulièrement dangereuse et douloureuse.
Le deuxième repère est d’accepter de faire répéter. Il est normal de ne pas avoir compris ou retenu ce que le médecin a dit. Le choc réduit les capacités d’écoute. Demander qu’on répète l’heure du décès, le contexte, le nom du service ou les étapes suivantes est totalement légitime.
Le troisième repère est de noter les noms et fonctions des personnes rencontrées. Savoir quel médecin a parlé, quel infirmier a accompagné, quel numéro rappeler, peut devenir très utile ensuite. Sur le moment, ces détails semblent secondaires. Après coup, ils deviennent des points d’appui.
Le quatrième repère est de demander clairement s’il est possible de voir le défunt. Beaucoup de proches n’osent pas poser la question, puis regrettent de ne pas l’avoir fait. Il vaut mieux savoir que rester dans l’incertitude.
Le cinquième repère est de ne pas se sentir obligé de tout décider immédiatement. Les obsèques, les appels à la famille élargie, les documents, les effets personnels, tout cela existe, mais tout n’a pas à être réglé dans la même heure. Demander ce qui est prioritaire aide à retrouver un peu d’ordre.
Le sixième repère est de solliciter un second entretien médical si nécessaire. Le premier contact n’épuise jamais toutes les questions. Il est fréquent qu’un besoin de compréhension apparaisse plus clairement quelques heures ou quelques jours plus tard.
Le septième repère est d’accepter ses propres réactions. Pleurer, ne pas pleurer, être vide, trembler, poser des questions techniques, se mettre en colère, ne pas parvenir à appeler quelqu’un tout de suite, tout cela peut arriver. Il n’existe pas de bonne manière de recevoir la mort d’un proche.
Le huitième repère est de signaler au personnel si un membre de la famille semble très fragile, désorienté ou en difficulté psychique ou physique. Dans certains cas, un accompagnement supplémentaire ou une vigilance particulière peut être utile.
Le neuvième repère est de récupérer les coordonnées utiles. Un service, un numéro, un nom, un horaire. La mémoire étant altérée dans le choc, mieux vaut partir avec un minimum d’éléments concrets.
Le dixième repère est de ne pas étouffer le besoin de comprendre. Chercher à savoir ce qu’il s’est passé n’est pas une marque de défiance. C’est souvent une étape normale et nécessaire du début du deuil.
Synthèse utile pour la famille après l’annonce
Titre de repère client : Les points essentiels à retenir quand l’hôpital annonce un décès
Situation à comprendre
L’hôpital informe d’abord le proche principal figurant dans le dossier ou la personne de confiance lorsqu’elle est clairement identifiée.
Interlocuteur habituel
L’annonce est le plus souvent faite ou validée par un médecin, avec l’appui des soignants pour l’accueil et l’accompagnement.
Mode d’annonce le plus fréquent
Le téléphone est souvent utilisé si la famille n’est pas sur place, mais l’entretien en face à face reste la forme la plus humaine quand il est possible.
Ce que la famille doit entendre
Les mots doivent être clairs, explicites et sans ambiguïté afin d’éviter tout faux espoir ou toute incompréhension.
Réaction normale des proches
Sidération, larmes, silence, colère, questions très concrètes ou absence apparente de réaction peuvent tous survenir après l’annonce.
Ce que l’hôpital doit expliquer
Les circonstances du décès, l’heure, le contexte médical, la présence ou non d’une réanimation, ainsi que les derniers instants quand ces éléments sont connus.
Question essentielle à poser
La famille peut demander si le patient a souffert, s’il était conscient et si quelqu’un était auprès de lui au moment du décès.
Droit important
Les proches peuvent demander à voir le défunt, sauf contrainte particulière clairement expliquée par l’établissement.
Besoin souvent oublié
Il est possible de demander un second entretien avec le médecin si le premier échange a été trop rapide, trop confus ou trop chargé émotionnellement.
Suite immédiate
L’hôpital doit orienter la famille sur les premières démarches sans imposer une pression excessive ni transformer trop vite le moment en simple formalité administrative.
Erreur la plus mal vécue
Une annonce floue, froide, expédiée ou suivie d’un manque d’explications laisse souvent une blessure durable.
Réflexe utile pour les proches
Noter les coordonnées du service, les noms des interlocuteurs et les questions qui apparaissent après coup aide beaucoup dans les heures et les jours suivants.
FAQ
Qui appelle la famille quand un patient meurt à l’hôpital ?
Le plus souvent, c’est un médecin du service ou un médecin de garde. Selon l’organisation de l’établissement, un soignant peut aussi participer au premier contact ou à l’accueil de la famille.
L’hôpital annonce-t-il toujours le décès par téléphone ?
Non. Si la famille est déjà présente dans l’établissement, l’annonce se fait idéalement en face à face. Le téléphone est surtout utilisé lorsque les proches ne sont pas sur place.
Pourquoi l’hôpital n’appelle-t-il qu’une seule personne au début ?
Parce qu’il s’appuie généralement sur le contact principal indiqué dans le dossier ou sur la personne de confiance. Cela permet d’éviter les erreurs et les annonces contradictoires.
Peut-on demander un autre médecin si l’annonce a été faite par une équipe de garde ?
Oui. Il est possible de demander ensuite un échange avec le médecin du service ou le praticien qui suivait habituellement le patient.
L’hôpital peut-il dire simplement que la situation s’est aggravée sans préciser qu’il y a eu un décès ?
Il peut arriver que certaines formulations soient prudentes, mais une annonce trop floue est souvent très mal vécue. Les bonnes pratiques recommandent des mots explicites.
Peut-on demander si le patient a souffert avant de mourir ?
Oui. C’est une question très fréquente et parfaitement légitime. L’équipe doit répondre aussi clairement que possible sur la douleur, l’état de conscience et l’accompagnement des derniers instants.
Est-il possible de voir le défunt tout de suite ?
Dans la plupart des cas, oui, selon l’organisation du service et les contraintes éventuelles. L’équipe doit expliquer où se trouve le corps et comment se déroulera ce temps de recueillement.
Que faire si l’apparence du corps risque d’être difficile à voir ?
Les proches peuvent demander à être préparés avant d’entrer. Les soignants peuvent expliquer simplement ce qu’ils vont trouver pour éviter un choc visuel trop brutal.
Que se passe-t-il si le décès survient la nuit ?
La famille est généralement contactée par l’équipe de garde. L’accueil sur place peut être un peu plus contraint qu’en journée, mais l’annonce doit tout de même être faite avec clarté et respect.
La famille peut-elle poser des questions sur la réanimation ou les soins tentés ?
Oui. Elle peut demander si une réanimation a été réalisée, combien de temps elle a duré et ce qui a été entrepris avant le constat du décès.
Que faire si l’annonce a été trop rapide ou si l’on n’a rien retenu ?
Il faut rappeler le service ou demander un second entretien. Le choc empêche très souvent de comprendre correctement la première fois.
Peut-on récupérer le dossier médical après le décès ?
Dans un cadre précis, oui. Les ayants droit peuvent demander l’accès à certains éléments, notamment pour connaître les causes du décès ou faire valoir leurs droits.
L’hôpital doit-il aider pour les premières démarches ?
Oui, au moins en donnant des repères clairs sur la suite, la chambre mortuaire, les effets personnels et les étapes pratiques immédiates.
Que faire si la famille a des doutes ou un malaise durable sur la manière dont le décès a été annoncé ?
Elle peut demander un nouvel échange avec le service, saisir les interlocuteurs chargés des relations avec les usagers dans l’établissement et, si nécessaire, entreprendre des démarches plus formelles.
Pourquoi ce moment reste-t-il si marquant pendant des années ?
Parce que l’annonce d’un décès concentre à la fois le choc de la perte, la mémoire des mots entendus, le cadre de l’hôpital, la présence ou l’absence d’accompagnement et les premiers gestes du deuil.