Comprendre la réalité du risque biologique en morgue
La morgue est un lieu de transition, d’identification, de conservation et parfois d’examen des corps. Elle se situe au croisement de plusieurs exigences : respect du défunt, sécurité du personnel, conformité réglementaire, protection des proches et prévention des contaminations. Quand on parle de risques biologiques en morgue, il ne s’agit pas seulement d’un danger théorique. Les agents infectieux peuvent être présents dans le sang, certains liquides biologiques, des tissus, des sécrétions, des instruments souillés, les surfaces de travail et, dans certains cas précis, les aérosols générés par des gestes techniques invasifs. Les organismes de santé et de sécurité au travail rappellent que le danger dépend à la fois de l’agent pathogène, du type de manipulation réalisée, du niveau d’exposition et de la qualité des mesures de prévention mises en place.
Il est important de souligner d’emblée un point souvent mal compris : tous les corps ne présentent pas le même niveau de risque, et la simple proximité d’un défunt n’entraîne pas mécaniquement une contamination. En revanche, le risque devient concret dès lors qu’il existe un contact avec des fluides biologiques, une effraction cutanée, une projection sur les muqueuses, une blessure par objet piquant ou tranchant, ou une procédure susceptible de disperser des particules infectieuses. OSHA rappelle d’ailleurs que les travailleurs de la filière funéraire et mortuaire doivent être protégés de l’exposition au sang, aux liquides biologiques et aux objets contaminés, notamment dans les situations post-mortem liées à des maladies transmissibles.
En pratique, la gestion du risque biologique en morgue repose moins sur une logique d’improvisation que sur une chaîne de maîtrise très structurée. Cette chaîne commence avant même l’arrivée du corps avec l’échange d’informations cliniques et administratives. Elle se poursuit lors du transport, de la réception, de l’enregistrement, du placement en chambre froide, des éventuels soins, des examens médico-légaux ou anatomopathologiques, du nettoyage des locaux et de l’élimination des déchets. À chaque étape, l’objectif est identique : empêcher qu’un agent biologique ne passe du corps ou d’un élément contaminé vers un professionnel, un proche, un autre défunt, un équipement ou l’environnement de travail.
Cette logique de maîtrise se fonde sur une idée simple mais centrale : traiter toute situation potentiellement exposante avec des précautions adaptées, sans attendre une certitude absolue sur le statut infectieux du défunt. Dans les métiers de la morgue, il serait dangereux de raisonner uniquement à partir de diagnostics confirmés. Certains résultats biologiques ne sont pas encore connus au moment de la prise en charge, certaines infections n’ont pas été recherchées, et certaines causes de décès ne sont clarifiées qu’après examen. C’est pourquoi la prévention moderne fonctionne sur l’évaluation du risque, les précautions standard et, lorsque cela s’impose, des mesures renforcées. Cette approche est cohérente avec les principes généraux de biosécurité promus par l’OMS, qui mettent l’accent sur l’évaluation du risque, la hiérarchisation des mesures de contrôle et la communication claire au sein des équipes.
Pour un établissement, la question n’est donc pas seulement “y a-t-il un risque biologique ?” mais plutôt “comment rendre ce risque acceptable et contrôlé ?”. La réponse passe par des protocoles écrits, une architecture adaptée, des circuits propres et sales, une discipline collective, une surveillance des incidents, des formations régulières et une culture professionnelle où la sécurité n’est jamais considérée comme secondaire. Dans une morgue bien organisée, la prévention des risques biologiques fait partie du fonctionnement quotidien. Elle ne doit pas se voir uniquement dans les situations exceptionnelles, mais dans chaque geste ordinaire : enfiler correctement des gants, manipuler un corps sans brusquerie, limiter les projections, nettoyer immédiatement une surface souillée, signaler un accident d’exposition, et documenter ce qui a été fait.
Quels agents biologiques peuvent poser problème ?
Lorsqu’on évoque les risques biologiques en morgue, on pense souvent d’abord aux virus les plus connus du grand public. Pourtant, le paysage réel est plus large. Le personnel peut être exposé à des bactéries, des virus, des champignons et, plus rarement, d’autres agents biologiques présents dans les tissus ou les liquides du défunt. Les infections transmissibles par le sang occupent une place importante dans les protocoles, car elles peuvent concerner des accidents percutanés ou des projections. Sont régulièrement citées les hépatites virales, le VIH et diverses bactéries susceptibles d’être présentes dans l’organisme ou dans des liquides biologiques. OSHA mentionne notamment les virus associés aux restes humains tels que les hépatites B et C, le VIH ainsi que différentes bactéries, tout en rappelant que le risque concerne surtout la manipulation directe et non la simple proximité.
Certains contextes exigent une vigilance renforcée. C’est le cas des maladies à forte transmissibilité dans certaines conditions techniques, comme les fièvres hémorragiques virales ou d’autres infections émergentes faisant l’objet de recommandations spécifiques. Les autorités sanitaires américaines ont par exemple publié des consignes particulières pour la manipulation post-mortem de patients atteints de fièvres hémorragiques virales et de mpox, en insistant sur la limitation des gestes invasifs, l’usage strict d’équipements de protection adaptés et la décontamination systématique des surfaces et contenants.
Le risque ne se limite pas à la “survie” d’un agent infectieux dans le corps. Il faut aussi considérer les modes de transmission. Certaines infections sont surtout préoccupantes en cas de piqûre ou coupure avec un instrument contaminé. D’autres deviennent plus critiques lors d’actes générant des aérosols, notamment certaines autopsies, l’usage d’outils mécaniques ou des manipulations profondes susceptibles de disperser des particules. Le CDC recommande ainsi de réduire au strict nécessaire le nombre et l’ampleur des procédures chez certains défunts infectés, précisément pour diminuer les opportunités d’exposition des travailleurs et la contamination de l’environnement.
Il existe également un risque environnemental secondaire. Un liquide biologique qui s’écoule, une housse souillée, un chariot mal désinfecté, un siphon contaminé, un plan de travail insuffisamment nettoyé ou un textile manipulé sans précaution peuvent devenir des vecteurs indirects d’exposition. C’est la raison pour laquelle la morgue ne gère pas le risque biologique uniquement “au contact du corps”, mais dans tout un écosystème : sols, poignées, surfaces, instruments, dispositifs de transport, équipements de froid, zones de lavage et déchets. L’OMS insiste sur l’idée que la biosécurité est un cycle complet de gestion des risques, allant bien au-delà du seul geste technique.
Il faut enfin corriger un autre malentendu fréquent : l’odeur de décomposition n’est pas en soi un danger infectieux. OSHA précise que l’odeur de décomposition est désagréable mais ne constitue pas, à elle seule, un risque de santé publique comparable à une exposition directe à des fluides contaminés. Cette précision est utile, car elle permet de distinguer l’inconfort olfactif, bien réel, des risques biologiques effectivement documentés. Une bonne gestion de la morgue ne confond donc pas émotion, perception sensorielle et évaluation scientifique du danger.
L’évaluation du risque commence avant la réception du corps
Dans une morgue bien organisée, la prévention ne débute pas devant la table technique, mais dès la préparation de la prise en charge. L’équipe cherche d’abord à recueillir les informations disponibles : identité, provenance du corps, cause supposée du décès, présence de dispositifs médicaux, antécédents infectieux connus, prélèvements déjà effectués, suspicion de maladie transmissible, niveau d’urgence médico-légale, état de conservation et conditions du transport. Plus cette information est fiable et transmise tôt, plus la prévention peut être ajustée. Cette logique s’inscrit dans la communication du risque recommandée par l’OMS, qui fait de la bonne circulation de l’information une composante à part entière de la gestion biosécuritaire.
L’intérêt de cette phase préalable est double. D’une part, elle permet d’adapter le niveau de protection avant l’arrivée du corps. D’autre part, elle évite les improvisations de dernière minute, souvent responsables d’erreurs. Une équipe qui apprend trop tard qu’un défunt était porteur d’une infection hautement transmissible peut avoir déjà manipulé la housse, le brancard ou le visage sans protection adaptée. À l’inverse, une transmission claire des informations permet de préparer les EPI appropriés, de réserver un local adapté, de limiter le nombre d’intervenants et d’organiser le circuit interne sans croisement inutile. Les recommandations de l’INRS sur la thanatopraxie et les conditions d’exercice insistent précisément sur l’importance des précautions, de la formation et de l’organisation en amont.
L’évaluation préalable sert aussi à décider ce qui doit être fait, et ce qui ne doit pas l’être. Dans certaines situations, l’objectif n’est pas d’ajouter des gestes techniques, mais au contraire d’en retirer. Une autopsie complète n’est pas toujours nécessaire. Un soin invasif peut être contre-indiqué. Une toilette approfondie peut être remplacée par une préparation plus limitée. Le CDC rappelle, dans des contextes de forte vigilance infectieuse, que les procédures doivent être réduites à ce qui est strictement requis pour obtenir les informations ou permettre la prise en charge attendue. Cette idée est essentielle en morgue : la meilleure prévention consiste parfois à ne pas réaliser un geste exposant sans bénéfice réel.
Cette phase d’évaluation suppose également une culture du doute raisonnable. Le personnel ne peut pas se fier à l’absence d’étiquette ou de mention particulière pour considérer qu’un corps est “sans risque”. Au contraire, la prudence standard impose de présumer qu’une exposition biologique est possible tant qu’elle n’est pas exclue. C’est la raison pour laquelle les protocoles de base doivent rester solides même en l’absence d’alerte particulière : port des gants, hygiène des mains, prévention des projections, tri rigoureux des déchets, nettoyage des surfaces et gestion immédiate de toute souillure visible.
Pour les familles, cette préparation invisible est rassurante. Elle signifie que la morgue n’agit pas “au jugé”. Elle montre aussi que le respect du défunt n’est pas contradictoire avec la sécurité. Bien au contraire, une prise en charge professionnelle et anticipée protège tout le monde : les agents, les médecins, les transporteurs, les personnels de nettoyage, les services funéraires et les proches qui seront ensuite en contact avec le corps selon les modalités autorisées.
Les précautions standard : le socle de toute la sécurité biologique
La gestion des risques biologiques en morgue repose d’abord sur les précautions standard. Ce sont des règles de base appliquées à chaque situation, indépendamment du diagnostic confirmé ou non. Elles partent d’un principe simple : tout sang, tout liquide biologique et toute surface souillée potentiellement contaminée doivent être manipulés comme source d’exposition possible. Dans le monde du soin comme dans les activités mortuaires, ces précautions constituent le premier niveau de défense. OSHA et les organismes de prévention rappellent que les protections fondamentales incluent le contrôle des contacts avec le sang et les fluides biologiques, l’usage d’équipements de protection adaptés, l’hygiène des mains et la gestion sécurisée des objets piquants ou tranchants.
En morgue, ces précautions prennent une forme très concrète. Avant chaque manipulation, l’agent évalue le risque immédiat de souillure, d’écoulement ou de projection. Il choisit les gants appropriés, complète si besoin avec une surblouse imperméable, une protection oculaire et un masque, prépare le matériel nécessaire pour éviter les allers-retours, puis réalise le geste en limitant les mouvements inutiles. Ce soin porté à la préparation n’est pas secondaire. Il réduit les contacts imprévus, diminue le temps d’exposition et évite les gestes désordonnés qui augmentent le danger.
L’hygiène des mains reste centrale, même lorsque des gants sont portés. Les gants ne remplacent pas le lavage ou la friction hydroalcoolique lorsque celle-ci est pertinente. Ils peuvent être perforés, contaminés lors du retrait ou conduire à toucher des surfaces propres après une tâche sale. Une morgue performante rappelle donc constamment que le gant n’est pas une immunité, mais une barrière temporaire qui doit être utilisée avec méthode. Cette rigueur, très basique en apparence, fait partie des écarts les plus décisifs entre un environnement maîtrisé et un environnement à risque.
Les précautions standard incluent aussi la discipline autour des objets tranchants. Une lame, une aiguille, un trocart, un fragment osseux coupant ou un matériel de suture peuvent provoquer un accident d’exposition grave. Dans les activités post-mortem, la fatigue, l’émotion, les contraintes de temps et certaines positions de travail peuvent favoriser ce type d’événement. C’est pourquoi la morgue doit prévoir des collecteurs adaptés, des procédures de neutralisation immédiate des déchets perforants et une interdiction claire des pratiques dangereuses, comme le recapuchonnage improvisé ou l’abandon d’un instrument sur une surface encombrée. Ces principes rejoignent les recommandations générales de sécurité au travail sur les expositions aux agents infectieux.
Enfin, les précautions standard supposent une séparation claire entre zones propres et zones potentiellement contaminées. Un téléphone, un dossier administratif, une poignée de porte, une commande d’ascenseur ou un ordinateur ne doivent pas devenir des relais de contamination. Cela demande des habitudes très concrètes : changer ou retirer les gants au bon moment, désinfecter les surfaces de contact, ne pas transporter un objet souillé dans une zone administrative, et organiser le travail pour qu’un même agent ne mélange pas sans transition les tâches techniques et les tâches bureautiques.
Les équipements de protection individuelle ne sont efficaces que s’ils sont bien choisis
Dans l’imaginaire collectif, la sécurité biologique se résume souvent à l’image d’un professionnel en tenue complète. Pourtant, les EPI ne valent que par leur adéquation à la situation et par la qualité de leur utilisation. Le simple fait de porter des gants ou un masque ne garantit rien si l’équipement est inadapté, mal ajusté, enfilé dans le désordre ou retiré sans méthode. Les recommandations de l’OSHA et du CDC sur les contextes post-mortem rappellent que la sélection des EPI doit dépendre du niveau d’exposition attendu et des procédures pratiquées.
En morgue, les gants constituent le premier niveau de protection. Ils sont quasi systématiques pour les manipulations à risque de contact. Selon les actes, ils peuvent être complétés par un double gantage, notamment quand une coupure ou une perforation est possible. La surblouse ou la casaque imperméable protège les vêtements et la peau des avant-bras contre les éclaboussures. La protection oculaire ou la visière devient essentielle dès qu’il existe un risque de projection. Quant au masque, sa nature dépend de la tâche : masque de procédure dans certains cas, protection respiratoire plus exigeante dans des situations particulières où des aérosols peuvent être générés. Les directives du CDC pour certaines infections post-mortem soulignent précisément cette adaptation du niveau d’EPI à la nature du danger.
Le moment critique n’est pas seulement l’habillage, mais surtout le déshabillage. Beaucoup de contaminations surviennent lorsque l’agent retire ses gants, sa protection oculaire ou sa blouse et touche sans le vouloir une partie souillée. C’est pourquoi les morgues qui gèrent sérieusement le risque biologique prévoient un ordre précis de retrait, des zones dédiées, des collecteurs accessibles, des solutions d’hygiène des mains immédiatement disponibles et, dans les cas complexes, une supervision ou au moins un affichage visuel des étapes. Ce souci du détail transforme un équipement passif en véritable outil de prévention.
Les EPI ne doivent pas non plus servir de compensation à une mauvaise organisation. Si la pièce est encombrée, si l’éclairage est faible, si le matériel manque, si les flux sont mal pensés et si les effectifs sont insuffisants, les erreurs augmentent même en tenue complète. L’OMS insiste sur l’idée que la gestion du risque biologique doit s’appuyer sur plusieurs niveaux de maîtrise, et non sur une dépendance exclusive aux protections individuelles. Autrement dit, les EPI sont indispensables, mais ils ne remplacent ni la conception des locaux, ni la formation, ni les procédures, ni l’évaluation préalable.
Du point de vue du client ou de la famille, cette réalité a une conséquence simple : une morgue sérieuse ne se contente pas d’“avoir des équipements”. Elle sait quel équipement utiliser, dans quelle situation, pour combien de temps, selon quel protocole et avec quel contrôle de disponibilité. La qualité se mesure dans la constance et non dans l’apparence.
L’organisation des locaux réduit fortement les expositions
La sécurité biologique ne dépend pas uniquement des personnes ; elle dépend aussi des lieux. Une morgue bien conçue agit comme une barrière supplémentaire. L’implantation des espaces, la circulation des corps, la ventilation, les surfaces lessivables, les points d’eau, l’accès aux déchets, la séparation entre zones propres et zones contaminables, ainsi que la disponibilité du matériel de désinfection conditionnent directement le niveau de risque. Les approches de biosécurité de l’OMS reposent précisément sur cette articulation entre organisation physique, procédures et comportements.
Concrètement, la morgue doit pouvoir distinguer plusieurs séquences spatiales : la réception du corps, son enregistrement, sa conservation, les éventuelles manipulations techniques, le nettoyage du matériel, le stockage des consommables propres et l’évacuation des déchets. Plus ces fonctions sont clairement séparées, moins les contaminations croisées sont probables. À l’inverse, un local polyvalent mal ordonné favorise les erreurs : un instrument propre peut se retrouver près d’une zone sale, un chariot nettoyé peut recroiser un corps fraîchement admis, ou un agent peut passer d’une tâche contaminante à un poste administratif sans rupture d’hygiène suffisante.
La ventilation joue aussi un rôle important, surtout dans les espaces où sont réalisés des gestes invasifs. Sans entrer dans des spécifications techniques variables selon les pays et les établissements, l’objectif est toujours de limiter l’accumulation d’aérosols éventuels, de renouveler l’air et d’éviter des circulations non maîtrisées vers d’autres zones. Dans certaines situations infectieuses particulières, des mesures plus strictes peuvent s’imposer pour les autopsies ou les procédures génératrices d’aérosols, comme le rappellent les recommandations du CDC pour certains agents pathogènes.
Les matériaux comptent également. Les surfaces doivent être facilement nettoyables et résistantes aux produits de désinfection. Les plans de travail fissurés, les revêtements poreux ou les zones difficiles d’accès compliquent la décontamination et peuvent favoriser la persistance de souillures invisibles. Une morgue bien entretenue ne cherche pas seulement la propreté visible ; elle recherche une propreté techniquement vérifiable, obtenue sur des matériaux adaptés à l’usage.
L’ergonomie est un autre facteur sous-estimé. Les risques biologiques augmentent quand le professionnel travaille dans une posture contrainte, soulève seul une charge trop lourde, manque d’espace pour retourner un corps ou doit se contorsionner pour accéder à un membre ou à un dispositif. La fatigue physique favorise les faux mouvements, les contacts non maîtrisés et les accidents par objet coupant. Ainsi, la prévention des risques biologiques rejoint aussi la prévention des troubles musculosquelettiques et des accidents de manutention. Un environnement pensé pour le geste juste est plus sûr biologiquement qu’un environnement qui force l’improvisation.
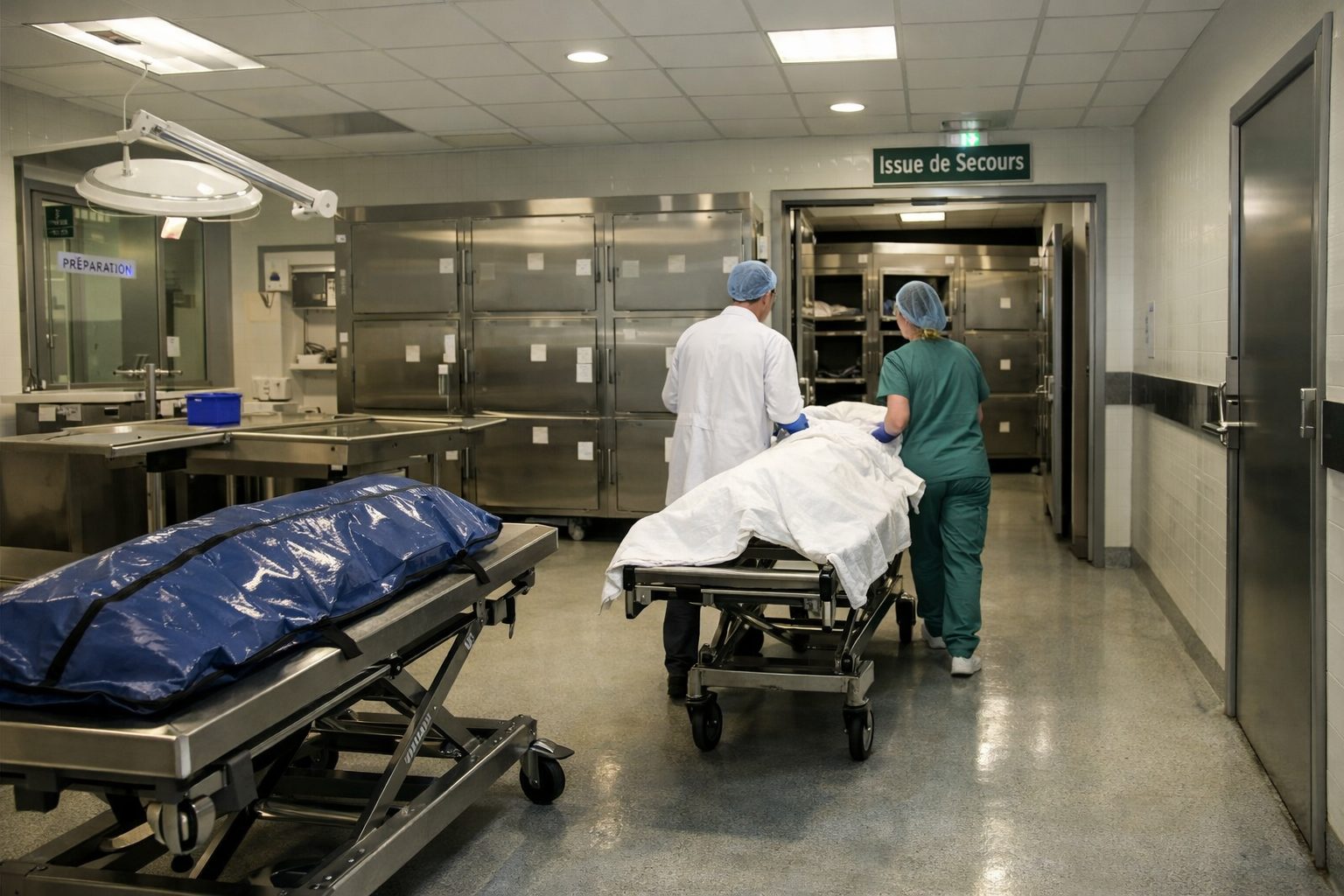
La réception et le transport interne du corps sont des moments sensibles
Le transfert d’un défunt vers la morgue, puis son transport interne jusqu’au lieu de conservation ou de travail, représentent des phases à risque souvent sous-estimées. Pourtant, c’est à ce moment que peuvent survenir des fuites de liquides, des ruptures de housse, des contacts accidentels avec des surfaces communes, ou des gestes précipités liés à la circulation dans les couloirs, aux ascenseurs ou à la coordination entre plusieurs équipes. Une gestion rigoureuse du risque biologique suppose donc que le transport du corps soit lui aussi protocolaire, traçable et équipé.
Avant le déplacement, l’état du corps et de son conditionnement doivent être vérifiés. Une housse adaptée, intacte et correctement fermée limite les écoulements et protège l’environnement de travail. Dans certaines situations spécifiques, des recommandations renforcées portent sur le choix des contenants, leur désinfection externe et la restriction des manipulations non indispensables. Le CDC, pour des infections sévères et hautement surveillées, insiste sur l’usage de sacs ou housses adaptés ainsi que sur la décontamination à chaque étape.
Le transport interne doit suivre un trajet défini, avec le moins d’interruptions possible. Idéalement, les croisements avec le public ou avec des circuits de soins sensibles sont réduits. Les brancards, chariots ou supports utilisés doivent être nettoyés et désinfectés après usage, surtout s’il existe une souillure visible ou un contexte infectieux identifié. Là encore, la rigueur n’est pas spectaculaire, mais elle fait la différence. Une simple poignée de chariot mal nettoyée peut devenir un point de transmission secondaire à plusieurs agents au fil de la journée.
La coordination humaine compte autant que le matériel. Les équipes qui reçoivent et transfèrent les corps doivent se comprendre rapidement, parler le même langage de sécurité et savoir qui fait quoi. Qui ouvre la porte ? Qui tient le dossier ? Qui touche la housse ? Qui manipule les commandes ? Lorsque ces rôles ne sont pas définis, les gestes se chevauchent, les zones propres deviennent sales et le travail se désorganise. La morgue qui gère bien les risques biologiques est donc aussi celle qui maîtrise la chorégraphie collective des gestes.
Il ne faut pas négliger non plus la communication avec les prestataires extérieurs, notamment les transporteurs funéraires ou les intervenants médico-légaux. Une chaîne de prévention n’est solide que si tous les maillons appliquent un niveau cohérent d’exigence. Si le corps quitte un service hospitalier avec des informations incomplètes, ou s’il arrive en morgue sans signalement d’un risque particulier connu, la sécurité se dégrade dès le premier contact.
Les autopsies et gestes invasifs imposent des mesures renforcées
Toutes les activités d’une morgue ne présentent pas la même intensité de risque. Les gestes invasifs, les examens médico-légaux, certaines procédures d’ouverture du corps ou d’exploration profonde exposent davantage que la simple conservation. Ces actes peuvent générer des projections, des coupures, des piqûres et parfois des aérosols selon les techniques employées. C’est pourquoi les recommandations internationales insistent sur une approche renforcée lorsqu’une autopsie est nécessaire, surtout si une infection transmissible est connue ou suspectée.
Le premier principe est la proportionnalité. Une autopsie ne doit pas être plus large que nécessaire. Réduire le nombre d’incisions, limiter les prélèvements à ce qui est utile et éviter les gestes particulièrement générateurs d’aérosols lorsque des alternatives existent font partie de la prévention. Le CDC l’exprime clairement pour certains pathogènes : il faut minimiser le nombre et l’ampleur des procédures pour réduire les opportunités d’exposition et la contamination environnementale.
Le deuxième principe est la spécialisation. Les actes les plus exposants doivent être réalisés par du personnel formé, dans un local approprié, avec un matériel connu et des procédures répétées. La sécurité ne supporte pas l’approximation technique. Un outil mal entretenu, une aspiration inefficace, un manque de visibilité sur la table ou un défaut de coordination entre opérateurs peuvent transformer un acte courant en incident biologique. C’est aussi la raison pour laquelle certaines morgues restreignent l’accès à certaines procédures à des équipes spécifiquement habilitées.
Le troisième principe est la maîtrise de l’environnement immédiat. Pendant un acte invasif, chaque élément doit être pensé : emplacement des collecteurs de déchets, surface dédiée aux instruments propres, zone pour les prélèvements, emplacement du désinfectant, séquence de retrait des EPI, protocole de nettoyage terminal. La sécurité dépend de cette préparation silencieuse. Quand tout est disponible au bon endroit, le geste est plus fluide et plus sûr.
Enfin, les procédures post-acte sont aussi importantes que l’acte lui-même. Les surfaces, les instruments, les contenants d’échantillons, les sols souillés et les équipements réutilisables doivent être décontaminés selon des protocoles précis. Le CDC recommande, dans certains contextes infectieux, le nettoyage et la désinfection des surfaces avec des agents adaptés, comme une solution à base d’hypochlorite ou d’autres désinfectants enregistrés, conformément aux instructions d’utilisation.
La décontamination des surfaces et du matériel est une priorité quotidienne
Un risque biologique bien géré est un risque que l’on empêche de circuler dans l’environnement de travail. Or cette circulation passe souvent par les surfaces et les équipements. Table de manipulation, poignées, robinets, siphons, rails, chariots, instruments, écrans de protection, bacs, sols et dispositifs de réfrigération peuvent devenir des supports de contamination s’ils ne sont pas nettoyés et désinfectés avec méthode. Les recommandations du CDC et de l’OSHA insistent sur la nécessité de nettoyer puis désinfecter les surfaces et les objets potentiellement contaminés dans les contextes post-mortem à risque.
La première règle est de distinguer le nettoyage de la désinfection. Nettoyer, c’est retirer les salissures visibles et la matière organique. Désinfecter, c’est réduire ou éliminer les micro-organismes selon le produit utilisé et ses conditions d’application. Une surface très souillée, même aspergée d’un bon désinfectant, peut rester problématique si la matière organique n’a pas été préalablement retirée. En morgue, cette distinction est cruciale, car les liquides biologiques et les tissus résiduels diminuent l’efficacité de nombreux produits s’ils ne sont pas traités correctement.
La deuxième règle est le respect du protocole produit. Concentration, temps de contact, compatibilité avec les matériaux, mode d’application, équipement de protection pour l’opérateur : rien ne doit être laissé à l’improvisation. Le CDC, dans ses recommandations, cite par exemple des solutions chlorées ou d’autres désinfectants homologués, mais toujours conformément aux instructions du fabricant. Un désinfectant mal dilué ou essuyé trop vite perd sa valeur opérationnelle.
La troisième règle est la fréquence. Certaines opérations doivent être faites immédiatement après un acte ou une souillure. D’autres relèvent d’un nettoyage entre deux prises en charge. D’autres encore appartiennent au nettoyage terminal de fin de séquence ou de fin de journée. Une morgue sécurisée ne laisse pas cette temporalité à l’appréciation individuelle. Elle l’inscrit dans des procédures écrites et contrôlables.
La quatrième règle est la traçabilité. Dans un environnement exigeant, il est utile de savoir qui a nettoyé, quand, avec quel produit et dans quel contexte. Cette traçabilité ne sert pas qu’à satisfaire une exigence administrative ; elle permet de réagir vite en cas d’incident, de vérifier les pratiques et d’améliorer les procédures si nécessaire.
Pour le client, cette rigueur est essentielle. Elle signifie que le corps de son proche est pris en charge dans un environnement maîtrisé, que les professionnels travaillent selon des standards élevés et que la sécurité collective n’est pas sacrifiée à la rapidité.
La gestion des déchets biologiques évite les contaminations secondaires
La morgue produit différents types de déchets : consommables souillés, gants, textiles jetables, protections absorbantes, compresses, contenants de prélèvement, instruments à usage unique, objets piquants ou tranchants, et parfois des résidus biologiques plus sensibles. Si ces déchets sont mal triés, mal conditionnés ou laissés trop longtemps sur place, ils deviennent une source d’exposition secondaire pour le personnel, les agents de nettoyage, les transporteurs internes et les filières d’élimination.
La première exigence est le tri à la source. Un déchet à risque biologique ne doit pas suivre le même circuit qu’un déchet banal. Cela demande des contenants identifiés, placés au plus près du geste, pour que le professionnel n’ait pas à traverser la pièce avec un objet souillé à la main. Les collecteurs pour objets perforants sont un exemple classique : ils doivent être disponibles, stables, adaptés et remplacés avant saturation. Les principes généraux d’OSHA sur la protection contre l’exposition au sang et aux agents infectieux convergent avec cette exigence de maîtrise immédiate.
La deuxième exigence est le conditionnement sécurisé. Un sac trop fin, mal fermé ou déposé dans un endroit non prévu peut fuir, se déchirer ou être manipulé par erreur. Un objet piquant abandonné dans un champ de travail peut blesser un collègue lors du nettoyage. Une morgue rigoureuse réduit ces risques en organisant le geste jusqu’à son terme : ce qui entre dans la pièce doit avoir une sortie prévue, sûre et conforme.
La troisième exigence est la continuité de la chaîne d’élimination. Il ne suffit pas qu’un agent fasse correctement son tri si, ensuite, le stockage intermédiaire est mal tenu ou si les procédures de collecte sont aléatoires. Là encore, la prévention est systémique. Le risque biologique se maîtrise de bout en bout, depuis le point d’émission jusqu’à la filière de traitement.
Cette gestion des déchets a aussi une valeur symbolique et éthique. Elle reflète le sérieux de l’établissement. Une morgue propre, ordonnée, sans sacs qui débordent, sans objets oubliés, sans zones grises entre le sale et le propre, inspire davantage confiance à tous les intervenants, y compris aux familles lorsqu’elles perçoivent, directement ou indirectement, le niveau d’exigence du site.
La formation des équipes est un pilier décisif
Aucune procédure ne protège réellement si les professionnels ne savent pas l’appliquer, l’adapter et en comprendre la logique. En matière de risques biologiques, la formation n’est pas un supplément ; elle est une condition d’efficacité. L’INRS souligne l’importance de l’information, des précautions, du renforcement de la formation et des vaccinations dans les conditions d’exercice de la thanatopraxie et des activités connexes.
Former une équipe de morgue, ce n’est pas seulement expliquer ce qu’est une infection transmissible. C’est apprendre à reconnaître une situation exposante, choisir les EPI, organiser l’espace avant un geste, manipuler un corps sans provoquer d’écoulement, réagir à une projection, éliminer un instrument tranchant, nettoyer selon le bon protocole, signaler un accident et participer au retour d’expérience. La formation doit donc être à la fois théorique, pratique et répétée.
La répétition est cruciale. Une règle vue une fois lors d’un accueil sécurité ne suffit pas. Les bonnes pratiques s’installent par l’entraînement, l’observation, la correction et la mise à jour régulière. Les équipes ont besoin de rappels visuels, d’exercices, de simulations d’incidents, de vérifications discrètes mais constantes. Une morgue sûre n’est pas une morgue où tout le monde “sait en principe” ; c’est une morgue où les bons gestes deviennent automatiques.
La formation doit aussi s’adapter aux fonctions. Le médecin légiste, l’agent mortuaire, le technicien, le personnel de nettoyage, le transporteur et le cadre de santé n’ont pas exactement les mêmes expositions ni les mêmes responsabilités. Pourtant, chacun doit comprendre la chaîne globale de prévention. Si un maillon ignore les contraintes de l’autre, les incohérences apparaissent vite.
Enfin, la formation a une dimension psychologique. Travailler au contact de la mort peut banaliser certains risques ou, au contraire, générer une forme de tension silencieuse. Un personnel bien formé sait distinguer le danger réel de la peur diffuse. Il applique les mesures nécessaires sans tomber dans l’excès, le relâchement ou l’approximation. C’est précisément cet équilibre professionnel qui rassure les familles et sécurise les équipes.
La vaccination et le suivi de santé des professionnels complètent la prévention
La prévention des risques biologiques en morgue ne s’arrête pas au lieu de travail. Elle concerne aussi l’état de préparation des professionnels eux-mêmes. Certaines vaccinations recommandées ou exigées selon les contextes professionnels réduisent le risque de maladie en cas d’exposition. L’INRS cite explicitement le renforcement des vaccinations parmi les recommandations relatives aux conditions d’exercice des métiers funéraires et de thanatopraxie.
Le sujet ne doit pas être abordé de manière vague. Une politique de santé au travail efficace identifie les expositions plausibles, vérifie le statut vaccinal lorsque cela est pertinent, informe les salariés, organise les mises à jour nécessaires et assure la traçabilité médicale conforme au cadre applicable. L’objectif n’est pas de transférer toute la responsabilité sur l’individu, mais d’intégrer sa protection dans la stratégie de l’établissement.
Le suivi de santé au travail joue aussi un rôle clé après une exposition. Une blessure avec un objet souillé, une projection oculaire ou un contact avec une peau lésée ne peuvent pas être banalisés. Il faut un signalement immédiat, une évaluation rapide, une conduite à tenir connue et, si nécessaire, une prise en charge médicale sans délai. Les milieux qui gèrent mal ces incidents sont souvent ceux où les agents hésitent à déclarer, minimisent un événement ou craignent d’être jugés. À l’inverse, une culture de sécurité mature encourage la déclaration sans stigmatisation.
Ce suivi a également une portée organisationnelle. Chaque incident est une source d’apprentissage. Pourquoi la blessure a-t-elle eu lieu ? L’instrument était-il mal placé ? Le collecteur trop loin ? Le geste mal préparé ? Le manque d’effectif a-t-il favorisé la précipitation ? Une exposition ne doit pas être traitée uniquement comme un problème individuel ; elle doit alimenter l’amélioration collective.
La traçabilité et les protocoles écrits structurent la sécurité
On reconnaît souvent une morgue bien gérée à la qualité de sa documentation opérationnelle. Les protocoles écrits, les check-lists, les fiches réflexes, les plans de nettoyage, les procédures d’habillage et de déshabillage, les consignes en cas d’accident d’exposition et les circuits de déchets ne sont pas de la paperasse inutile. Ils transforment des intentions générales en pratiques homogènes.
La biosécurité moderne, telle que la présente l’OMS, repose sur une gestion organisée des risques. Cela suppose que les responsabilités soient définies, que les procédures soient comprises et que les actions puissent être vérifiées.
La traçabilité sert à plusieurs niveaux. Elle permet de savoir quel corps a été reçu, quand, dans quelles conditions, avec quel signalement infectieux éventuel et quelles manipulations ont été réalisées. Elle documente aussi le nettoyage des locaux, l’utilisation des produits, la maintenance d’un équipement ou la formation d’un agent. En cas de problème, cette mémoire opérationnelle devient essentielle.
Pour les professionnels, des protocoles écrits bien conçus apportent de la clarté. Ils évitent les interprétations contradictoires, réduisent l’effet des habitudes individuelles et facilitent l’intégration des nouveaux arrivants. Pour les familles et les partenaires institutionnels, ils sont le signe que la sécurité repose sur une organisation et non sur la seule bonne volonté des personnes présentes.
Il faut toutefois éviter un écueil : un protocole trop théorique, trop long ou trop éloigné de la réalité du terrain finit par ne plus être lu. Les meilleurs documents sont ceux qui sont concrets, à jour, accessibles, cohérents entre eux et régulièrement révisés après retour d’expérience.
La gestion des situations exceptionnelles exige encore plus de discipline
La morgue peut être confrontée à des situations inhabituelles : afflux massif de corps, catastrophe, épidémie, suspicion d’agent hautement pathogène, corps contaminés par d’autres dangers associés, ou circonstances médico-légales complexes. Dans ces contextes, le risque biologique ne disparaît pas ; il tend au contraire à augmenter parce que la pression organisationnelle, émotionnelle et logistique devient plus forte.
Les recommandations de différentes autorités montrent que les contextes exceptionnels requièrent une préparation spécifique : protocoles anticipés, répartition des rôles, approvisionnement en EPI, circuits renforcés, désinfection stricte, décisions claires sur ce qui peut ou ne peut pas être fait, et coordination interservices. Les documents du CDC relatifs à certains agents infectieux et à la manipulation de restes humains contaminés soulignent cette nécessité de planification spécialisée.
Lors d’un afflux massif, le principal danger est la dégradation de la qualité des gestes sous l’effet du nombre. Le personnel peut être tenté d’aller plus vite, de repousser un nettoyage, de réutiliser un matériel plus longtemps que prévu ou de simplifier des étapes de protection. C’est précisément à ce moment que la culture sécurité doit résister. Les procédures d’exception doivent être prévues à l’avance, et non inventées sous tension.
Ces situations rappellent aussi que la morgue n’est jamais isolée. Sa sécurité dépend de la coordination avec les services hospitaliers, la médecine légale, l’hygiène, la santé au travail, les autorités sanitaires et les services funéraires. Une gestion réussie des risques biologiques repose donc sur un réseau d’acteurs qui partagent les mêmes standards de prudence.
Le respect du défunt et la protection sanitaire ne s’opposent pas
Certaines familles craignent que les mesures de sécurité déshumanisent la prise en charge. Elles redoutent qu’un corps trop “technicisé” perde en dignité, ou qu’un protocole strict empêche les gestes d’hommage. En réalité, la bonne gestion des risques biologiques vise exactement l’inverse : elle rend possibles des prises en charge sûres, stables et respectueuses.
Une morgue professionnelle sait conjuguer deux impératifs. D’un côté, elle protège les vivants contre une exposition inutile. De l’autre, elle prend soin du corps avec retenue, méthode et respect. Le conditionnement, la manipulation, l’identification, la conservation et la présentation éventuelle du défunt doivent s’inscrire dans cette double exigence. Ce n’est pas parce qu’un corps est potentiellement source d’exposition qu’il devient un simple “objet technique”.
La qualité relationnelle joue ici un rôle important. Lorsque les proches comprennent que certaines précautions répondent à des règles de santé et non à un manque d’égard, l’acceptation est meilleure. Dire clairement ce qui est possible, ce qui doit être limité et pourquoi, fait partie de la gestion du risque. L’OMS rappelle que la communication du risque est un élément fondamental de la biosécurité.
Cette transparence est particulièrement importante dans les cas de maladies transmissibles connues. Les familles n’ont pas besoin d’un discours alarmiste ; elles ont besoin d’explications calmes, concrètes et honnêtes. Une morgue digne de confiance explique les mesures sans dramatiser, protège sans humilier, et encadre sans créer de peur inutile.
Ce qu’attendent réellement les familles et les clients
Du point de vue du client, la question posée n’est pas seulement scientifique. Elle est aussi pratique et émotionnelle. Une famille veut savoir si le lieu est sûr, si le corps est traité avec respect, si les professionnels savent ce qu’ils font, si les délais seront tenus, si les démarches seront claires et si les éventuelles restrictions seront expliquées avec humanité.
La gestion du risque biologique répond à ces attentes de plusieurs manières. D’abord, elle réduit les incidents, donc les retards, les désorganisations et les changements imprévus. Ensuite, elle améliore la qualité globale de la prise en charge : moins d’improvisation, plus de traçabilité, une meilleure coordination avec les autres intervenants. Enfin, elle renforce la confiance. Un établissement qui maîtrise ses risques inspire davantage de sérénité qu’un établissement opaque ou désordonné.
Les familles ne demandent pas nécessairement de connaître tous les détails techniques. En revanche, elles perçoivent très bien la différence entre un service rigoureux et un service relâché. Elles la voient dans la propreté des lieux, dans la précision des réponses, dans l’attitude du personnel, dans la cohérence des explications et dans la capacité de l’établissement à répondre simplement aux inquiétudes. Une bonne gestion biologique se ressent autant qu’elle se démontre.
Comment reconnaître une morgue qui maîtrise vraiment ces risques ?
Pour un client, plusieurs indices sont révélateurs. D’abord, la clarté de l’organisation. Lorsque les réponses sont précises et cohérentes, c’est souvent le signe qu’un protocole existe réellement. Ensuite, la qualité de l’environnement : locaux tenus, matériel propre, circulation ordonnée, absence de confusion entre zones techniques et zones d’accueil. Troisièmement, le professionnalisme du personnel : gestes calmes, vocabulaire maîtrisé, explications sans panique ni banalisation.
Un autre indicateur fort est la capacité à expliquer les limites. Une morgue sérieuse ne promet pas tout. Si un geste est déconseillé pour raison sanitaire, elle le dit. Si un délai supplémentaire est nécessaire pour garantir la sécurité, elle l’assume. Si une situation impose des mesures renforcées, elle les applique sans se laisser guider par la seule pression émotionnelle du moment.
Il faut aussi observer la logique d’ensemble. Les établissements les plus fiables sont ceux où la sécurité biologique n’apparaît pas comme une mesure exceptionnelle, mais comme une composante naturelle du service. Elle se voit dans les détails, mais sans mise en scène. C’est souvent cette normalité du professionnalisme qui rassure le plus.
Pourquoi la prévention des risques biologiques en morgue est un enjeu de confiance
Au fond, gérer les risques biologiques en morgue, ce n’est pas seulement éviter une infection. C’est garantir que la dernière prise en charge d’un être humain se déroule dans des conditions sûres, dignes et maîtrisées. C’est protéger les professionnels qui accomplissent un travail essentiel mais peu visible. C’est préserver les proches d’expositions inutiles et d’angoisses évitables. C’est permettre aux acteurs du soin, de la médecine légale et du funéraire de travailler ensemble sur une base commune de sécurité.
Les sources institutionnelles convergent sur ce point : la maîtrise du risque repose sur l’évaluation préalable, les précautions standard, l’adaptation des EPI, la limitation des gestes exposants, la décontamination rigoureuse, la bonne gestion des déchets, la formation, la communication et l’organisation globale du site.
Autrement dit, une morgue gère les risques biologiques non pas grâce à une mesure unique, mais grâce à une chaîne cohérente de décisions et de gestes. Quand cette chaîne est solide, le risque ne disparaît jamais totalement, mais il devient maîtrisé. Et c’est précisément cette maîtrise qui fonde la confiance du client.
Les erreurs les plus fréquentes que la morgue doit éviter
Même avec des protocoles en place, certaines erreurs reviennent souvent lorsqu’un établissement relâche sa vigilance. La première est la banalisation. À force d’habitude, un agent peut considérer qu’un corps “ordinaire” ne nécessite pas les mêmes précautions, ou qu’un petit écoulement ne justifie pas une désinfection immédiate. C’est ainsi que s’installent les failles. Les recommandations de prévention rappellent au contraire la nécessité d’appliquer les précautions standard de façon constante et non sélective.
La deuxième erreur est la dépendance excessive à l’information médicale disponible. Lorsqu’un dossier ne mentionne aucune infection, certains peuvent conclure trop vite à une absence de risque. Or l’absence d’information n’est pas une preuve d’innocuité. Une morgue expérimentée travaille avec l’idée qu’une exposition peut être possible même sans signalement spécifique, d’où l’importance des précautions systématiques.
La troisième erreur est l’encombrement du poste de travail. Dans un espace chargé d’objets, les instruments propres et sales se mélangent, les mouvements deviennent maladroits, les surfaces sont plus difficiles à nettoyer et les accidents augmentent. L’ordre matériel est donc une mesure de biosécurité à part entière.
La quatrième erreur est la mauvaise gestion du temps. Vouloir “gagner quelques minutes” en sautant une étape de nettoyage, en retirant ses EPI trop vite ou en reportant l’évacuation d’un déchet expose souvent à perdre beaucoup plus ensuite, notamment en cas d’incident ou de contamination. La vraie efficacité n’est pas la vitesse brute, mais la fluidité sécurisée.
La cinquième erreur touche à la communication. Lorsqu’un risque n’est pas clairement transmis entre le service émetteur, la morgue, les techniciens et les prestataires, la protection devient inégale. Une bonne chaîne de prévention suppose que l’information importante circule vite, clairement et sans ambiguïté.
Le rôle du management dans la maîtrise du risque
On parle beaucoup des gestes techniques, mais moins du rôle de l’encadrement. Pourtant, la qualité de la gestion des risques biologiques dépend fortement du management. C’est lui qui rend possibles les bonnes pratiques ou, au contraire, les affaiblit. Un responsable de morgue ou un cadre de santé agit à plusieurs niveaux : dotation en équipements, organisation des plannings, mise à jour des protocoles, suivi des incidents, coordination avec l’hygiène hospitalière, choix des formations, achats de matériel, contrôle des prestataires et arbitrage entre qualité et contraintes opérationnelles.
Un management défaillant crée souvent un climat où les agents compensent avec leur bonne volonté. Ils bricolent, adaptent, se débrouillent. Sur le court terme, cela peut sembler fonctionner. Sur le long terme, c’est une fragilité majeure. Une morgue sûre est une morgue où le cadre donne les moyens d’appliquer la règle, plutôt que de l’exiger sans soutien matériel.
Le management a aussi un rôle culturel. Il détermine si les incidents sont cachés ou déclarés, si les remarques terrain sont remontées ou ignorées, si la fatigue est reconnue, si les nouveaux arrivants sont correctement accompagnés et si les rappels de sécurité sont vécus comme une aide ou comme une contrainte vide. Dans les environnements à risque biologique, la culture de sécurité se construit d’abord par l’exemple donné par l’encadrement.
L’information donnée au public doit être exacte et apaisée
Les sujets liés à la mort et au risque infectieux génèrent facilement de l’inquiétude. Une morgue responsable doit donc savoir expliquer sans exagérer, rassurer sans mentir et poser des limites sans brutalité. Les organismes de sécurité rappellent que le simple fait d’être à proximité de restes humains n’entraîne pas, en général, de risque infectieux direct pour le public ; le danger concerne surtout les personnes qui manipulent les corps et les fluides biologiques dans certaines conditions.
Cette nuance est essentielle pour éviter les discours anxiogènes. Les familles n’ont pas besoin qu’on leur fasse peur avec des formulations vagues. Elles ont besoin qu’on distingue clairement les risques professionnels réels des fantasmes fréquents. En même temps, il ne faut pas non plus minimiser lorsqu’une mesure particulière s’impose. La bonne information est celle qui explique précisément la raison d’une précaution, sa durée, son objectif et ses conséquences pratiques.
Une communication de qualité améliore la relation client. Elle évite les malentendus, réduit les tensions et montre que la sécurité n’est pas utilisée comme prétexte opaque, mais comme cadre professionnel assumé.
Ce que cette gestion change concrètement pour la qualité du service
La maîtrise des risques biologiques améliore directement la qualité perçue du service mortuaire. D’abord, elle réduit les imprévus : moins d’incidents, moins d’interruptions, moins de désorganisation. Ensuite, elle renforce la fiabilité des délais, parce que le travail se fait dans un environnement préparé et non dans une succession d’urgences improvisées. Enfin, elle valorise l’expertise du personnel, qui peut se concentrer sur son cœur de mission sans travailler dans l’incertitude permanente.
Pour le client, cela se traduit par une expérience plus lisible. Les informations sont plus cohérentes. Les décisions paraissent mieux motivées. Le niveau de sérieux est perceptible sans qu’il soit nécessaire d’exposer toute la technicité en détail. Dans un domaine aussi sensible que la prise en charge d’un défunt, cette qualité de service a une valeur immense.
Ce qu’il faut retenir pour un client qui choisit un établissement
Un client n’a pas besoin de devenir expert en biosécurité pour poser les bonnes questions. Il peut simplement chercher des signes de maîtrise : des réponses claires sur les protocoles, un personnel formé, des locaux adaptés, une hygiène visible, une capacité à expliquer les précautions, un cadre rassurant et une cohérence d’ensemble. Plus un établissement semble organisé, plus il y a de chances qu’il gère sérieusement ses risques biologiques.
À l’inverse, un manque de précision, des réponses floues, une confusion sur les procédures ou un environnement désordonné doivent alerter. Dans ce domaine, la confiance se gagne par la méthode.
Les bénéfices d’une morgue bien sécurisée pour tous les acteurs
Quand la morgue gère correctement les risques biologiques, tout le monde en bénéficie. Le personnel travaille avec moins d’exposition et moins de stress. L’établissement réduit le risque d’accidents, de contamination croisée et de dysfonctionnements. Les médecins et partenaires extérieurs disposent d’un environnement plus fiable. Les services funéraires reçoivent une prise en charge plus nette et mieux documentée. Les familles, enfin, profitent d’un accompagnement plus serein, plus respectueux et plus transparent.
C’est pourquoi la gestion des risques biologiques n’est pas un détail technique réservé aux spécialistes. Elle fait partie intégrante de la qualité, de la dignité et de la confiance attachées au service mortuaire lui-même.
Repères pratiques pour évaluer la gestion du risque biologique en morgue
| Critère observé | Ce qu’un client doit attendre | Pourquoi c’est important |
|---|---|---|
| Information sur les protocoles | Des explications claires sur l’hygiène, la manipulation du corps et les précautions prises | La transparence montre que l’établissement travaille selon des règles et non dans l’improvisation |
| Équipements de protection | Du personnel équipé de manière cohérente selon les actes réalisés | Les EPI bien utilisés réduisent les expositions au sang, aux fluides et aux projections |
| Organisation des locaux | Des espaces propres, ordonnés, avec une séparation visible entre zones techniques et autres zones | Une bonne organisation réduit les contaminations croisées et les erreurs de manipulation |
| Propreté des surfaces et du matériel | Un nettoyage régulier, visible et structuré du matériel de transport et des zones de travail | La décontamination est un pilier majeur de la prévention des risques biologiques |
| Gestion des gestes techniques | Une limitation des actes invasifs à ce qui est utile et justifié | Moins il y a de gestes exposants inutiles, plus le risque baisse |
| Traçabilité | Une capacité à indiquer quand et comment le corps a été pris en charge | La traçabilité renforce la sécurité, la qualité et la fiabilité du service |
| Formation du personnel | Des réponses précises, calmes et professionnelles de la part des équipes | Un personnel formé applique mieux les protocoles et gère mieux les imprévus |
| Gestion des déchets | Des contenants adaptés, pas de matériel souillé laissé en attente ou à découvert | Le bon tri évite les contaminations secondaires et protège tous les intervenants |
| Réaction en cas de situation particulière | Une procédure claire si une maladie transmissible est connue ou suspectée | Les cas sensibles exigent une adaptation rapide et structurée |
| Relation avec les familles | Des explications apaisées, sans dramatisation ni opacité | Une bonne communication rassure et évite les malentendus dans un moment déjà difficile |
FAQ
Une morgue est-elle dangereuse pour les proches qui viennent voir un défunt ?
Dans les conditions normales de visite, le risque n’est pas comparable à celui des professionnels qui manipulent le corps, les fluides biologiques ou le matériel souillé. OSHA rappelle qu’il n’existe pas de risque direct de contagion simplement à se trouver à proximité de restes humains, le danger concernant surtout la manipulation directe dans certaines circonstances.
Pourquoi le personnel porte-t-il parfois beaucoup plus de protections dans certains cas ?
Parce que le niveau de protection dépend du type d’acte réalisé et du risque identifié ou suspecté. Une simple réception de corps ne présente pas le même niveau d’exposition qu’une autopsie, un soin invasif ou une situation liée à une infection particulière. Les recommandations du CDC et de l’OSHA insistent sur cette adaptation des EPI au risque réel.
Le risque vient-il surtout de l’air ou du contact ?
En morgue, le risque provient le plus souvent du contact avec le sang, les liquides biologiques, les tissus, les instruments souillés et certaines surfaces contaminées. Dans quelques gestes techniques spécifiques, notamment invasifs, il peut aussi exister un risque lié aux projections ou aux aérosols.
Pourquoi certaines manipulations du corps sont-elles limitées ?
Parce que certains gestes augmentent le risque de projection, de coupure ou de dissémination de particules. Dans plusieurs recommandations, le CDC précise qu’il faut réduire au strict nécessaire le nombre et l’ampleur des procédures lorsque le contexte infectieux le justifie.
Le nettoyage visible suffit-il à sécuriser une morgue ?
Non. La propreté visuelle est importante, mais elle doit s’accompagner d’une vraie décontamination des surfaces, du matériel et des points de contact selon des protocoles précis, avec les bons produits et les bons temps de contact.
Que se passe-t-il si un professionnel se blesse avec un instrument souillé ?
Cela doit être considéré comme un accident d’exposition nécessitant un signalement immédiat, une évaluation rapide et une conduite à tenir définie par l’établissement et la santé au travail. Une morgue bien organisée ne banalise jamais ce type d’incident.
La sécurité biologique ralentit-elle forcément la prise en charge ?
Elle peut ajouter certaines étapes, mais elle évite surtout les erreurs, les retards liés aux incidents et la désorganisation. À long terme, elle améliore la fluidité et la qualité du service.
Comment un client peut-il savoir si l’établissement est sérieux ?
En observant la clarté des explications, la propreté des lieux, la cohérence du personnel, l’organisation apparente des espaces, la capacité à décrire les précautions et la manière dont les limites éventuelles sont expliquées. Un établissement sérieux répond avec précision, calme et méthode.