Comprendre l’enjeu sanitaire au sein d’une morgue
La morgue est un lieu technique, réglementé et hautement organisé, dont la mission première consiste à accueillir, conserver, identifier et parfois préparer des corps dans des conditions qui garantissent à la fois la dignité des défunts, la sécurité des professionnels et la protection de l’environnement immédiat. Lorsqu’on s’interroge sur la manière dont la morgue évite les contaminations croisées, il faut d’abord comprendre que ce risque n’est ni théorique ni secondaire. Il est au cœur même de l’organisation des lieux, des gestes, des équipements et des procédures.
Une contamination croisée survient lorsqu’un agent biologique, un liquide organique, une surface souillée, un instrument, un textile, un flux d’air ou même une manipulation humaine contribue à transférer des micro-organismes ou des matières potentiellement dangereuses d’une source à une autre. Dans l’univers mortuaire, ce risque peut concerner le passage d’un corps à un autre, d’un corps à une surface de travail, d’une surface à un agent, d’un dispositif à un espace voisin, ou encore d’un déchet à une zone supposée propre. Le danger ne se limite donc pas à la seule relation entre le défunt et le professionnel. Il englobe l’ensemble de la chaîne opérationnelle.
La morgue ne se contente pas de nettoyer après coup. Elle est pensée pour empêcher l’apparition du problème dès l’amont. Cela signifie que la prévention des contaminations croisées repose sur une logique globale. L’architecture des locaux, la circulation du personnel, la séparation des circuits, les protocoles d’habillage, la désinfection du matériel, la gestion des fluides biologiques, la conservation réfrigérée, le traitement du linge, la traçabilité documentaire et la formation des équipes ne sont pas des éléments isolés. Ils fonctionnent ensemble comme les maillons d’un système de maîtrise du risque.
Le public imagine parfois la morgue comme un simple espace froid où les corps sont entreposés. En réalité, il s’agit d’un environnement professionnel où chaque action peut avoir des conséquences sanitaires. Le fait de déplacer un corps, d’ouvrir un compartiment réfrigéré, de poser un brancard, de changer des gants, d’utiliser un drap, de fermer un sac mortuaire ou de laver un plan de travail relève d’un cadre précis. Rien n’est laissé à l’improvisation lorsque les procédures sont correctement appliquées.
Cette exigence s’explique par la nature des expositions possibles. Un corps peut avoir été porteur d’une maladie infectieuse connue ou inconnue. Il peut présenter des écoulements. Il peut avoir subi des gestes médicaux invasifs. Il peut être associé à un contexte hospitalier, médico-légal ou accidentel. Les objets qui l’accompagnent, les surfaces qui l’ont reçu, les équipements qui l’ont transporté et les personnes qui le manipulent doivent donc être considérés avec prudence. La morgue agit alors comme un espace tampon hautement maîtrisé, destiné à interrompre les chaînes de transmission potentielles.
Éviter les contaminations croisées, c’est aussi protéger plusieurs catégories de personnes. Il y a évidemment les professionnels de la morgue, mais aussi les équipes hospitalières, les transporteurs funéraires, les médecins, les thanatopracteurs, les agents chargés du nettoyage, les forces de l’ordre dans certains contextes, ainsi que les familles lors des phases de présentation ou de reconnaissance. Même si l’exposition du public est normalement fortement limitée, elle doit être anticipée dans l’organisation du site.
Il faut également rappeler que la contamination croisée n’est pas uniquement microbiologique. Dans le raisonnement de prévention, la morgue prend aussi en compte les souillures organiques visibles, les odeurs liées à des défauts de confinement, les matériels non désinfectés, les emballages contaminés, les erreurs d’identification qui provoquent des manipulations supplémentaires, ainsi que les défauts logistiques qui multiplient les contacts inutiles. Une organisation rigoureuse réduit non seulement le risque infectieux, mais aussi le nombre d’incidents opérationnels.
La maîtrise du risque repose enfin sur un principe fondamental : considérer chaque corps et chaque support associé comme potentiellement contaminant jusqu’à preuve du contraire ou jusqu’à application complète du protocole adapté. Cette approche de précaution évite les relâchements. Elle impose des standards constants plutôt qu’une sélection aléatoire des cas jugés à risque. Dans une morgue bien organisée, la sécurité n’est pas réservée aux situations exceptionnelles. Elle fait partie du fonctionnement quotidien.
Comprendre cela permet de mieux saisir pourquoi les mesures de prévention sont nombreuses, parfois redondantes en apparence, et toujours structurées. La morgue n’évite pas les contaminations croisées par une seule action spectaculaire, mais par une accumulation cohérente de barrières physiques, techniques, humaines et organisationnelles. C’est précisément cette superposition de protections qui rend le système robuste.
La séparation des zones propres et des zones à risque
L’un des principes les plus efficaces pour éviter les contaminations croisées dans une morgue consiste à séparer clairement les espaces selon leur niveau de risque. Cette sectorisation n’est pas un simple choix d’aménagement. Elle répond à une logique sanitaire stricte : empêcher qu’un élément issu d’une zone exposée ne circule librement vers un secteur plus propre ou vers un espace destiné à un autre usage.
Dans la pratique, une morgue fonctionne souvent avec plusieurs catégories de zones. Il peut exister un espace d’accueil ou de réception des corps, une zone de conservation réfrigérée, un local de préparation, un espace de présentation aux familles, une zone technique de nettoyage et de désinfection, un local de stockage du matériel propre, un local à déchets, ainsi que des circulations dédiées pour les professionnels. La séparation entre ces espaces réduit les croisements inutiles et limite le transport de contaminants par contact direct ou indirect.
Cette organisation spatiale est essentielle, car le risque sanitaire n’est pas uniforme. La zone où un corps arrive pour la première fois peut être associée à des fluides biologiques, à des emballages de transport, à des brancards extérieurs ou à des objets provenant d’un établissement de soins, de la voie publique ou d’un domicile. À l’inverse, une salle de recueillement ou un espace administratif doit présenter un niveau de maîtrise beaucoup plus élevé. Sans sectorisation, les mouvements quotidiens créeraient des transferts invisibles mais répétés.
La distinction entre zone propre et zone sale ne dépend pas seulement du nom de la pièce. Elle repose sur les usages réels. Une salle techniquement conçue pour être propre cesse de l’être si un matériel contaminé y entre sans protocole. C’est pourquoi la morgue associe l’architecture à des règles de comportement. Un chariot utilisé pour le transport initial ne circule pas partout. Un agent ayant manipulé un corps dans une zone à risque ne passe pas immédiatement dans une zone de réception des familles sans changement d’équipement ou hygiène des mains. Un instrument utilisé dans un espace technique ne retourne pas au stockage propre sans traitement complet.
La signalétique joue ici un rôle important. Les zones sont souvent identifiées de manière explicite afin que chaque intervenant comprenne instantanément le niveau de précaution attendu. Même lorsqu’une personne extérieure intervient ponctuellement, elle doit pouvoir savoir où elle entre, ce qu’elle peut toucher, quel équipement porter et quels flux respecter. Une sectorisation mal comprise est une sectorisation inefficace.
La séparation des espaces permet aussi de rationaliser le nettoyage. Un protocole unique pour l’ensemble du bâtiment serait peu pertinent. Les zones à fort risque exigent une fréquence de désinfection plus élevée, des produits adaptés, un contrôle plus strict des surfaces et une vigilance renforcée sur les points de contact. Les espaces administratifs ou de circulation contrôlée n’obéissent pas forcément aux mêmes exigences, même s’ils doivent rester propres. Grâce à cette différenciation, les efforts de prévention sont concentrés là où ils sont les plus utiles.
Un autre avantage majeur de la sectorisation réside dans la maîtrise psychologique et opérationnelle du travail. Les équipes savent mieux ce qu’elles font lorsqu’elles évoluent dans des périmètres clairement définis. Cela réduit les improvisations, limite les erreurs et facilite la formation des nouveaux arrivants. Dans un environnement sensible, la clarté organisationnelle constitue déjà une mesure de sécurité.
La séparation des zones permet également de protéger les visiteurs. Les familles, lorsqu’elles sont reçues, ne doivent pas être exposées aux activités techniques ni aux flux de matériel potentiellement contaminé. Cette exigence relève à la fois de la sécurité sanitaire et du respect dû au deuil. Une morgue bien conçue prévoit donc des parcours distincts afin que l’espace d’hommage ou d’identification ne soit jamais confondu avec les espaces de manipulation ou de décontamination.
Enfin, cette logique de séparation s’inscrit dans une stratégie plus large de confinement. Lorsqu’un incident survient, comme une fuite de liquide biologique ou la prise en charge d’un corps présentant un risque infectieux particulier, le fait de disposer d’espaces cloisonnés permet de circonscrire immédiatement le problème. La zone concernée peut être isolée, nettoyée et remise en état sans que l’ensemble du fonctionnement soit compromis.
La morgue évite donc les contaminations croisées en traitant l’espace comme un outil de prévention. Les murs, les portes, les circuits, les zones techniques et les zones d’accueil ne sont pas neutres. Ils organisent la sécurité. En séparant ce qui doit l’être, on réduit considérablement les possibilités de transmission accidentelle.
Des circuits de circulation strictement maîtrisés
Au-delà de la séparation des pièces, la prévention des contaminations croisées en morgue repose sur la maîtrise des circuits de circulation. Il ne suffit pas de disposer d’espaces distincts. Encore faut-il organiser la manière dont les corps, le personnel, le matériel, les déchets, le linge et parfois les familles se déplacent au sein du site. La circulation est un facteur de risque majeur, car chaque croisement non maîtrisé multiplie les occasions de contact indirect.
Dans une morgue rigoureusement gérée, les flux sont pensés à l’avance. Le trajet d’entrée d’un corps n’est pas forcément le même que celui d’un corps présenté à une famille ou transféré vers un opérateur funéraire. Le circuit emprunté par un chariot propre n’est pas celui des déchets ou du linge souillé. Les agents du nettoyage ne croisent pas sans précaution les professionnels venant d’un secteur technique. Cette distinction n’a rien d’accessoire : elle constitue l’un des piliers de la biosécurité.
Le principe est simple. Moins les flux se croisent, moins il y a d’occasions de contamination. Un couloir partagé entre un brancard venant d’une zone de réception souillée et un personnel se rendant dans un local propre crée un point de vulnérabilité. De la même manière, le passage répété d’équipements non désinfectés dans des zones de stockage propre ruine les efforts réalisés ailleurs. La morgue doit donc limiter les intersections, prévoir des horaires, des séquences ou des itinéraires dédiés, et encadrer les usages.
Cette logique s’applique d’abord aux corps eux-mêmes. Dès leur arrivée, ils suivent un parcours déterminé. Réception, identification, enregistrement, installation en conservation, éventuelle sortie pour examen, préparation, présentation, puis transfert. Chaque étape doit être réalisée sans allers-retours inutiles. Réduire les manipulations et les déplacements superflus diminue mécaniquement le risque de souillure des surfaces et le besoin de recontamination du matériel.
Les professionnels suivent eux aussi des circuits adaptés. Un agent qui entre dans une zone technique doit respecter un protocole d’accès, porter l’équipement requis et ressortir selon des règles précises. Ce n’est pas uniquement une question de port de gants ou de blouse. Le sens de circulation peut avoir son importance. Dans certaines organisations, on entre par un côté, on sort par un autre, ou l’on traverse un sas intermédiaire pour retirer ou changer les protections. Ces étapes évitent que la contamination ne quitte l’espace où elle peut être contrôlée.
Le matériel mobile fait également l’objet d’une vigilance particulière. Brancards, chariots, tables roulantes, bacs, housses, supports de transport et contenants divers peuvent devenir des vecteurs silencieux s’ils circulent sans distinction. Une morgue bien organisée identifie le statut du matériel : propre, utilisé, souillé, en attente de désinfection, prêt à l’emploi. Ce statut conditionne le parcours autorisé. En d’autres termes, ce n’est pas seulement l’objet qui compte, mais son état microbiologique supposé à un instant donné.
La circulation des déchets suit une logique encore plus stricte. Les déchets d’activité à risque, les textiles souillés, les équipements jetables utilisés et les matières absorbantes ne doivent jamais emprunter le même parcours que les consommables propres ou les zones d’accueil. Leurs contenants doivent être fermés, identifiés et dirigés vers un stockage temporaire sécurisé. En limitant les ouvertures et les trajets, la morgue réduit les risques de dispersion.
Il faut aussi considérer la circulation de l’information comme une composante indirecte de la prévention. Une mauvaise transmission entre équipes peut provoquer des erreurs de parcours. Si un corps signalé à risque particulier est déplacé sans que l’équipe suivante en soit informée, le circuit prévu peut être rompu. La traçabilité et la communication opérationnelle évitent donc des contaminations croisées causées par des défauts d’organisation plutôt que par une défaillance technique.
Les familles, lorsqu’elles accèdent à la morgue, doivent bénéficier d’un parcours séparé, calme et maîtrisé. Elles ne doivent ni croiser des opérations techniques ni traverser des couloirs empruntés par des équipements souillés. Cette précaution protège leur santé, mais aussi leur expérience émotionnelle. Le respect sanitaire et le respect humain se rejoignent ici pleinement.
Enfin, la maîtrise des circuits facilite la réaction en cas d’incident. Lorsqu’un flux est cartographié, il devient plus simple de reconstituer les déplacements, d’identifier les zones exposées et de déclencher un nettoyage ciblé. À l’inverse, dans une organisation floue, le moindre incident peut imposer des mesures plus larges, coûteuses et perturbantes.
Une morgue efficace ne se contente donc pas d’avoir des espaces propres. Elle veille à ce que rien ne circule au hasard. En maîtrisant les trajectoires des personnes, des corps, des matériels et des déchets, elle réduit les passerelles invisibles par lesquelles les contaminations croisées pourraient se produire.
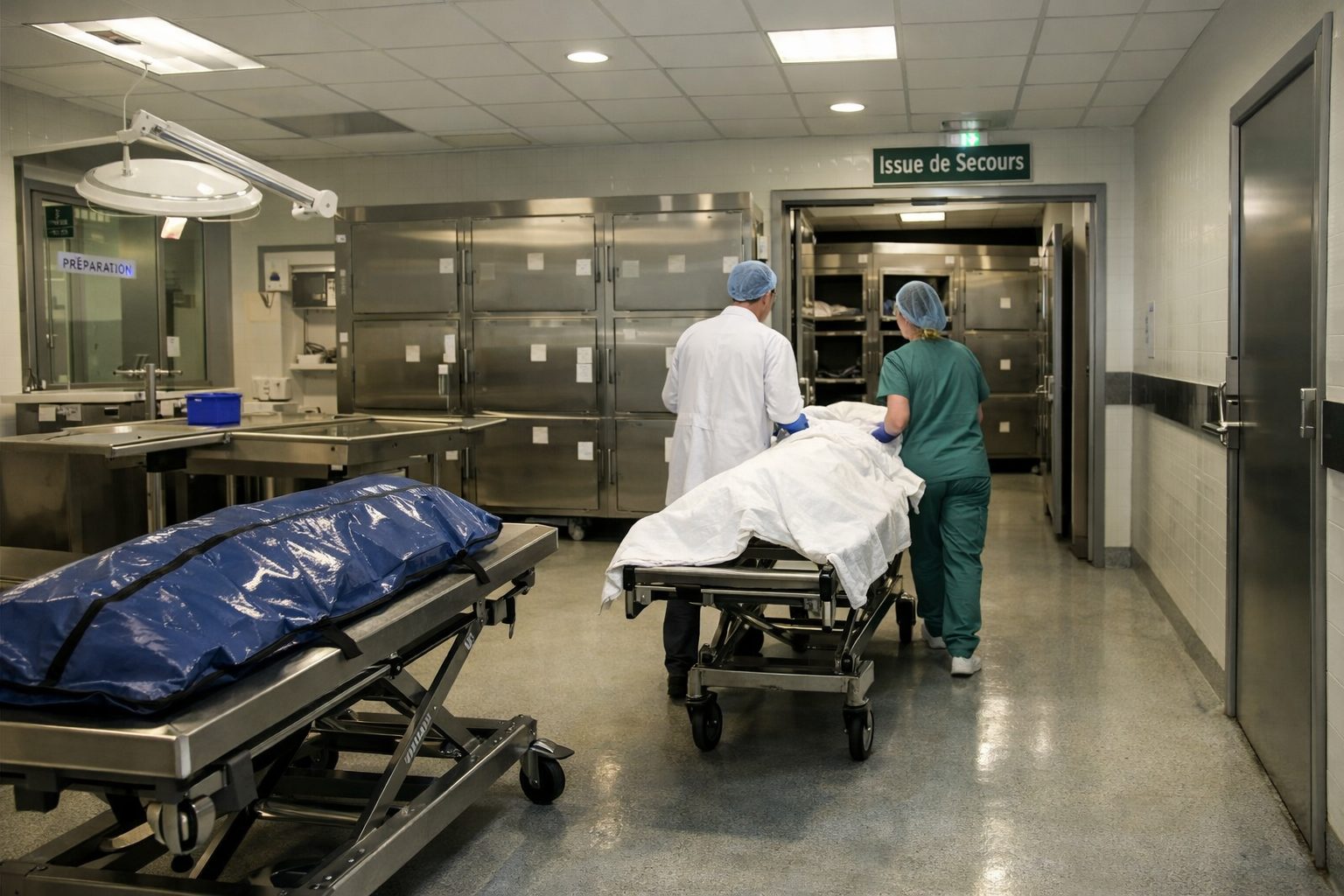
L’accueil et la réception des corps comme première barrière de sécurité
Le moment où un corps arrive à la morgue est une phase décisive dans la prévention des contaminations croisées. C’est souvent l’instant où l’environnement de la morgue entre en contact avec des éléments extérieurs : véhicule de transport, personnel d’origine variée, brancard externe, housse mortuaire, documents d’accompagnement, effets personnels, emballages et informations médicales ou administratives. Si cette étape est mal gérée, le risque sanitaire peut se diffuser immédiatement dans l’ensemble du service.
La réception des corps répond donc à une méthodologie précise. Le premier objectif est de prendre en charge le défunt sans exposer les autres corps, les autres espaces ni les autres professionnels à des contacts inutiles. Cela suppose l’existence d’un point d’entrée identifié, d’une zone de réception adaptée, et d’un personnel formé à appliquer les bons gestes dès les premières minutes.
Avant même le transfert physique, les informations disponibles doivent être examinées avec attention. L’identité du défunt, le contexte du décès, l’existence éventuelle d’un risque infectieux connu, la présence de dispositifs médicaux, l’état du conditionnement, ainsi que les consignes particulières liées à des procédures médico-légales ou sanitaires peuvent orienter le niveau de précaution. Cette phase d’évaluation ne remplace pas les mesures universelles de protection, mais elle permet de renforcer le dispositif si nécessaire.
Le corps ne doit pas être introduit dans la morgue sans contrôle minimal du conditionnement. Une housse abîmée, un drap souillé, un support de transport contaminé ou des documents posés de manière impropre peuvent constituer des vecteurs de contamination. Les professionnels vérifient donc l’intégrité du dispositif de transport, la présence d’étiquetages, le niveau de propreté apparent et la conformité du matériel utilisé. En cas d’anomalie, des mesures correctrices sont prises avant toute intégration dans le circuit interne.
La réception est aussi le moment où l’on évite l’encombrement et les regroupements inutiles. Plusieurs arrivées simultanées, des couloirs saturés ou des personnels non coordonnés augmentent le risque de contacts involontaires entre surfaces, équipements et opérateurs. Une morgue bien organisée planifie les accueils autant que possible et s’assure que la zone de réception reste disponible, fonctionnelle et immédiatement nettoyable.
Les gestes réalisés à ce stade doivent être limités à ce qui est nécessaire. Chaque manipulation supplémentaire augmente la probabilité de souiller une surface ou un matériel. Si un corps peut être orienté directement vers son emplacement de conservation après les vérifications indispensables, il n’y a pas lieu de multiplier les étapes intermédiaires. La sobriété gestuelle est un élément souvent sous-estimé de la prévention des contaminations croisées.
L’équipement des agents chargés de la réception constitue une autre barrière essentielle. Gants adaptés, tenue professionnelle dédiée, éventuellement protection complémentaire selon la situation, hygiène rigoureuse des mains avant et après manipulation : ces mesures réduisent la transmission indirecte entre le corps reçu, le mobilier, les poignées, les documents et les autres objets manipulés dans la foulée. Le plus grand risque n’est pas toujours le contact direct, mais la succession de contacts mal interrompus.
La réception implique également un travail de traçabilité. Un corps correctement identifié et enregistré sera moins déplacé inutilement par la suite. Or, chaque erreur d’orientation, de rangement ou de dossier entraîne des manipulations supplémentaires. La rigueur administrative participe donc, elle aussi, à la maîtrise du risque sanitaire. Une morgue qui sait exactement qui elle accueille, dans quel état et vers quel emplacement, réduit les mouvements parasites.
Lorsque le contexte l’impose, la réception peut donner lieu à un isolement plus strict. Certains corps nécessitent des précautions renforcées en raison de pathologies transmissibles, de recommandations spécifiques ou de l’état de conservation. Dans ce cas, la zone de réception sert de filtre pour mettre en œuvre immédiatement les mesures adaptées, sans exposer le reste de l’installation.
Il ne faut pas négliger non plus le nettoyage post-réception. Une fois le corps installé, la zone utilisée doit être remise en état sans délai si elle a été exposée à des souillures, à des emballages contaminés ou à un matériel extérieur. La rapidité de cette remise en propreté évite qu’un second corps ou un autre équipement ne vienne au contact d’une surface encore à risque.
La réception n’est donc pas une simple formalité logistique. C’est la première barrière opérationnelle contre les contaminations croisées. Lorsqu’elle est structurée, calme, documentée et techniquement maîtrisée, elle conditionne la sécurité de toutes les étapes suivantes.
La conservation réfrigérée et le confinement des corps
La conservation réfrigérée représente l’un des moyens les plus visibles par lesquels la morgue limite les risques sanitaires. Pourtant, son rôle est parfois mal compris. Le froid ne supprime pas à lui seul tous les dangers microbiologiques, mais il ralentit les processus de dégradation, limite certains développements biologiques et contribue à maintenir le corps dans un état plus stable, donc plus contrôlable. Cette stabilité participe directement à la réduction des contaminations croisées.
Lorsqu’un corps est placé dans une cellule réfrigérée ou dans un compartiment individuel, l’objectif n’est pas seulement de le conserver. Il s’agit aussi de le confiner dans un environnement dédié, identifiable et séparé. L’attribution d’un emplacement précis évite les manipulations répétées, les erreurs d’orientation et les contacts entre supports. Le simple fait de savoir où se trouve chaque corps, sans avoir à le déplacer pour vérifier, réduit les occasions de contamination indirecte.
Le confinement individuel est un élément central. Lorsque les corps sont placés dans des emplacements distincts, avec un support adapté et un conditionnement contrôlé, le risque de transfert entre eux devient beaucoup plus faible. Il ne s’agit pas seulement d’éviter un contact physique direct. Il faut aussi prévenir les passages de fluides, la contamination des supports roulants et l’exposition accidentelle des agents lors de la recherche ou du déplacement d’un autre défunt.
Le maintien du corps dans un contenant approprié, lorsqu’il est indiqué, renforce encore cette logique. Housse mortuaire, drap technique ou autre dispositif de confinement permettent de contenir les écoulements éventuels et de limiter la souillure des surfaces réfrigérées. Le conditionnement n’a de sens que s’il est bien utilisé : fermeture correcte, étiquetage fiable, intégrité du matériau, manipulation précautionneuse. Un contenant abîmé ou réutilisé sans traitement devient au contraire un facteur de risque.
La réfrigération participe aussi à la maîtrise des odeurs et des émissions liées à la décomposition. Ce point, souvent abordé sous l’angle du confort, a également une dimension sanitaire et organisationnelle. Un environnement mieux maîtrisé est plus facile à nettoyer, plus simple à surveiller et moins propice aux incidents. À l’inverse, une conservation défaillante impose des interventions plus fréquentes, plus longues et plus exposantes pour les équipes.
Le fonctionnement des équipements frigorifiques doit être stable et surveillé. Une rupture de la chaîne de froid, une panne, une porte laissée ouverte ou une surcharge des cellules peuvent altérer les conditions de conservation et augmenter les risques de suintement, de détérioration des conditionnements ou de manipulation d’urgence. La maintenance préventive des installations fait donc partie intégrante de la prévention des contaminations croisées, même si elle semble relever d’abord du domaine technique.
Les surfaces internes des espaces réfrigérés doivent être conçues pour être nettoyables facilement. Matériaux lisses, résistants, non poreux, angles traités, écoulement maîtrisé : ces caractéristiques facilitent la désinfection entre deux utilisations ou en cas d’incident. Si les cellules frigorifiques retenaient les souillures ou rendaient l’entretien difficile, elles deviendraient des réservoirs de contamination. La conception matérielle est donc indissociable de l’hygiène.
La gestion des ouvertures et des fermetures compte également. Chaque ouverture de compartiment ou de cellule doit répondre à un besoin réel. Ouvrir plusieurs emplacements à la fois, laisser une porte ouverte pendant une recherche administrative ou manipuler un compartiment sans préparation augmente inutilement l’exposition de l’environnement. Les équipes formées préparent leur geste, vérifient l’identité et limitent le temps d’intervention.
Il faut aussi souligner l’importance de l’ordre à l’intérieur de la zone réfrigérée. Un rangement cohérent, une numérotation fiable et une correspondance exacte entre dossier et emplacement évitent les confusions. La lutte contre la contamination croisée passe ici par la lutte contre le désordre. Moins il y a de manipulations correctives, moins il y a de risques de transférer une souillure d’un support à un autre.
Lorsque certains corps relèvent de précautions particulières, la conservation réfrigérée peut intégrer des modalités renforcées : emplacement isolé, consignes d’accès spécifiques, limitation des intervenants autorisés, protocole renforcé de nettoyage après retrait. La zone de conservation devient alors un outil de compartimentation du risque.
Ainsi, la réfrigération n’est pas seulement une exigence de conservation. C’est un levier de confinement, de stabilité, de lisibilité et de réduction des manipulations. En attribuant à chaque corps un environnement maîtrisé et en maintenant cet environnement dans des conditions strictes, la morgue diminue fortement les possibilités de contamination croisée.
Le rôle essentiel des équipements de protection individuelle
Les équipements de protection individuelle constituent l’une des barrières les plus visibles dans la prévention des contaminations croisées à la morgue. Pourtant, leur efficacité dépend moins de leur simple présence que de leur usage pertinent, cohérent et rigoureux. Porter des protections inadaptées, mal ajustées, trop longtemps ou dans le mauvais ordre peut créer un faux sentiment de sécurité. Une morgue efficace ne se contente donc pas de fournir des équipements : elle encadre leur utilisation avec précision.
Le premier rôle de ces protections est de créer une barrière entre le professionnel et les agents potentiellement présents sur le corps, les fluides biologiques, le matériel souillé ou les surfaces contaminées. Gants, surblouses, tabliers, protections faciales, masques ou chaussures dédiées ne sont pas choisis au hasard. Chaque élément correspond à une situation de travail, à un niveau d’exposition et à un geste spécifique.
Les gants, par exemple, sont indispensables lors de nombreuses manipulations, mais ils ne remplacent jamais l’hygiène des mains. Une contamination croisée peut survenir très facilement lorsqu’un agent touche successivement un corps, un plan de travail, une poignée, un téléphone interne, un dossier ou un chariot sans changer de gants ou sans retirer ses protections au bon moment. Le gant souillé devient alors un vecteur de transmission. La règle n’est donc pas seulement de porter des gants, mais de savoir à quel moment les changer et surtout de ne pas les considérer comme une autorisation de tout toucher.
Les tenues de protection permettent quant à elles de préserver les vêtements professionnels et de limiter la dissémination de souillures hors de la zone technique. Lorsqu’un agent intervient sur un corps avec risque d’écoulement, éclaboussure ou contact rapproché, une surblouse ou un tablier adapté évite que la contamination ne soit emportée vers un autre local. Ce point est fondamental dans un environnement où les allers-retours peuvent être fréquents. Une protection textile bien gérée interrompt la chaîne de transfert.
Les protections du visage et des voies respiratoires prennent toute leur importance lors des opérations exposant à des projections, à des aérosols ou à des manipulations particulières. Dans certains cas, le simple fait de se pencher sur un corps, d’ouvrir un conditionnement, de réaliser une toilette technique ou de manipuler des fluides peut exposer les muqueuses. Prévenir cette exposition, c’est aussi éviter qu’un professionnel devienne ensuite un vecteur involontaire vers d’autres surfaces ou vers ses propres collègues.
Il existe également une dimension comportementale essentielle. L’équipement de protection ne doit jamais être porté au-delà de la zone ou de la tâche pour laquelle il est prévu. Sortir d’un espace technique avec des gants souillés, traverser un couloir, toucher un ordinateur ou ouvrir une porte d’accès avec une surblouse contaminée crée immédiatement un risque de contamination croisée. C’est pourquoi l’habillage et le déshabillage relèvent eux-mêmes d’un protocole.
Le moment du retrait est particulièrement critique. Beaucoup de contaminations accidentelles se produisent lors du déshabillage, lorsque des surfaces externes souillées sont touchées sans précaution. Une morgue bien organisée prévoit donc des séquences claires : retrait dans le bon ordre, élimination immédiate des éléments jetables, dépôt du réutilisable dans le circuit adapté, hygiène des mains à chaque étape nécessaire. Le retrait de la protection est un acte technique à part entière.
Les équipements doivent aussi être disponibles en permanence, en quantité suffisante et à proximité des zones concernées. Si un agent doit chercher des gants à l’autre bout du service ou s’il manque de tailles adaptées, la probabilité d’un contournement des règles augmente. L’accessibilité logistique de la protection influence directement l’observance réelle.
La formation du personnel est ici décisive. Savoir quel équipement utiliser, dans quelle situation, comment le mettre, comment le retirer et quand le changer ne s’improvise pas. Les agents les plus expérimentés peuvent eux-mêmes développer des automatismes imparfaits si les rappels ne sont pas réguliers. La morgue qui évite les contaminations croisées est celle qui traite les équipements de protection comme un système vivant, évalué et amélioré.
Enfin, il faut comprendre que ces équipements n’agissent jamais seuls. Ils complètent la sectorisation des espaces, la désinfection du matériel, l’hygiène des mains, la gestion des flux et la discipline des procédures. Leur efficacité maximale apparaît lorsqu’ils s’intègrent à cette stratégie globale.
Les équipements de protection individuelle sont donc indispensables, mais leur valeur réside dans la qualité de leur usage. Correctement choisis, correctement portés et correctement retirés, ils empêchent qu’un professionnel, un vêtement ou une surface devienne le relais d’une contamination d’un corps à un autre ou d’une zone à une autre.
L’hygiène des mains, geste simple mais déterminant
Parmi toutes les mesures de prévention mises en œuvre dans une morgue, l’hygiène des mains demeure l’une des plus simples en apparence et l’une des plus déterminantes en pratique. Les mains sont le point de contact le plus fréquent entre les professionnels, les corps, les équipements, les surfaces, les poignées, les documents et les outils. Sans une discipline rigoureuse en la matière, même la meilleure organisation des locaux peut être fragilisée.
La contamination croisée se produit souvent de manière discrète. Un agent peut toucher un conditionnement souillé, puis déplacer un chariot, puis saisir une fiche d’identification, puis ajuster son équipement, avant même de percevoir qu’il a transporté un risque d’une surface à une autre. Ce ne sont pas forcément les gestes exceptionnels qui posent problème, mais l’enchaînement ordinaire de petites actions répétées. C’est précisément pour cette raison que l’hygiène des mains est essentielle.
Dans une morgue, l’hygiène des mains intervient à plusieurs moments clés : avant une manipulation, après un contact avec un corps, après retrait des gants, après contact avec une surface potentiellement souillée, avant de toucher une zone propre, après évacuation de déchets, et en sortie de zone technique. Le respect de ces moments évite que les mains ne servent de pont entre différents niveaux de risque.
Il est important de souligner que le port de gants ne dispense jamais du lavage ou de la désinfection des mains. D’une part, les gants peuvent présenter des microdéfauts ou être contaminés lors du retrait. D’autre part, ils créent parfois une illusion de sécurité qui favorise le relâchement. Un agent ganté qui touche tout sans distinction est souvent plus dangereux, du point de vue de la contamination croisée, qu’un agent non ganté mais extrêmement rigoureux sur l’hygiène des mains. La bonne pratique repose donc sur la complémentarité, pas sur la substitution.
La morgue doit mettre à disposition des points d’hygiène facilement accessibles. Si le personnel doit parcourir une longue distance pour se laver les mains ou trouver une solution hydroalcoolique, la probabilité d’une omission augmente. L’ergonomie du site contribue donc à l’application réelle des mesures. Les distributeurs, lavabos, essuie-mains et contenants de déchets doivent être placés au plus près des usages.
La technique utilisée a également son importance. Une hygiène des mains rapide mais incomplète peut laisser persister des zones non traitées. Les professionnels doivent connaître les gestes corrects, la durée nécessaire et les situations dans lesquelles un lavage à l’eau et au savon est préférable à une désinfection hydroalcoolique, notamment en présence de souillures visibles. La précision du geste conditionne son efficacité.
L’hygiène des mains a aussi une fonction de transition. Elle marque le passage d’une activité à une autre. Lorsqu’un professionnel termine une manipulation à risque puis se désinfecte les mains avant de reprendre un acte administratif ou logistique, il coupe la chaîne de transmission potentielle. Dans un environnement complexe, ces transitions propres sont essentielles pour éviter la propagation diffuse du risque.
Ce geste simple a également une dimension culturelle. Dans les structures les plus performantes, l’hygiène des mains n’est pas vécue comme une contrainte supplémentaire, mais comme un réflexe professionnel fondamental. Cette culture se construit par l’exemplarité, la répétition des consignes, l’aménagement intelligent des espaces et parfois des rappels réguliers. La qualité sanitaire d’une morgue se lit souvent dans la qualité de ces réflexes quotidiens.
Il ne faut pas négliger non plus l’impact de l’état des mains sur l’observance. Des irritations cutanées, un manque de produits adaptés ou une mauvaise tolérance à certains agents nettoyants peuvent conduire à une baisse de la fréquence ou de la qualité du geste. Une organisation sérieuse veille donc aussi au confort d’usage, sans jamais compromettre l’efficacité.
Enfin, l’hygiène des mains protège au-delà de la seule morgue. Un professionnel qui quitte la zone technique avec des mains insuffisamment propres peut contaminer des espaces communs, des véhicules, du matériel partagé ou son propre environnement personnel. Ce geste est donc une frontière entre le risque maîtrisé et le risque diffus.
Dans la lutte contre les contaminations croisées, l’hygiène des mains représente ainsi une mesure à la fois modeste et majeure. Parce qu’elle se répète tout au long de la journée, elle conditionne la réussite de toutes les autres barrières mises en place.
La désinfection systématique des surfaces et du matériel
Une morgue évite les contaminations croisées en accordant une attention permanente aux surfaces et au matériel, car ces éléments sont parmi les vecteurs les plus fréquents de transmission indirecte. Un plan de travail, une poignée, une table roulante, un brancard, une cellule réfrigérée, un support de préparation ou un simple interrupteur peuvent devenir des relais silencieux si leur entretien n’est pas strictement encadré.
Le principe de base est clair : tout ce qui entre en contact avec un corps, un conditionnement, un fluide biologique ou un opérateur exposé doit être considéré comme potentiellement contaminé jusqu’à son nettoyage ou sa désinfection selon le protocole adapté. Cette règle de prudence permet d’éviter les approximations. Elle impose une réaction systématique plutôt qu’une évaluation improvisée de la situation.
La désinfection commence par l’identification des points critiques. Toutes les surfaces n’ont pas le même niveau de risque, mais certaines sont particulièrement sensibles parce qu’elles sont souvent touchées ou directement exposées. Les tables de manipulation, les poignées de chambres froides, les commandes d’équipement, les rebords de chariots, les poignées de porte, les surfaces de pesée ou les plans utilisés pour les documents opérationnels doivent faire l’objet d’une vigilance élevée. Dans une morgue bien gérée, cette hiérarchisation est connue et intégrée aux routines.
La fréquence de nettoyage dépend des usages. Une surface peut nécessiter une désinfection après chaque prise en charge, plusieurs fois par jour, ou immédiatement en cas de souillure visible. L’erreur serait de s’en tenir à un seul ménage quotidien pour des zones où les manipulations sont nombreuses. Les contaminations croisées se produisent entre deux opérations, pas seulement en fin de journée. C’est pourquoi l’entretien doit être pensé en continu.
Le choix des produits utilisés est également essentiel. Une désinfection efficace suppose un produit adapté au type de surface, au niveau de risque biologique et aux conditions d’emploi. Utiliser un produit inadapté, mal dosé ou appliqué trop rapidement revient à se donner bonne conscience sans garantie réelle. Les protocoles précisent donc généralement la méthode, le temps de contact, les conditions de rinçage éventuel et les précautions de sécurité pour les agents.
Le nettoyage précède souvent la désinfection proprement dite. Une surface chargée de matières organiques ne peut pas être correctement désinfectée si elle n’est pas d’abord débarrassée des souillures visibles. La confusion entre ces deux étapes est fréquente. Or, dans une morgue, cette distinction est capitale. On ne neutralise pas efficacement un risque biologique sur un support encore souillé. Le résultat apparent peut sembler satisfaisant, alors que le danger persiste.
Le matériel mobile exige une attention particulière. Un brancard ou un chariot qui transporte successivement plusieurs corps sans désinfection intermédiaire devient un vecteur évident de contamination croisée. C’est pourquoi les équipements de transport doivent être remis en état après chaque usage, y compris dans leurs parties moins visibles : poignées, roues, barres latérales, attaches, surfaces inférieures. La rigueur se mesure souvent à ces détails.
Les instruments réutilisables, lorsqu’ils existent dans certaines activités liées à la morgue, suivent également un circuit spécifique. Ils ne doivent jamais revenir dans un stock propre sans traitement complet. Leur transport vers le nettoyage doit se faire dans des conditions sécurisées, sans exposition inutile des autres espaces. La séparation entre matériel sale, matériel en cours de traitement et matériel prêt à l’emploi est indispensable.
La désinfection ne concerne pas seulement les équipements principaux. Les objets annexes comptent aussi : stylos partagés, tablettes, dossiers plastifiés, téléphones internes, poignées de conteneurs, robinets, boutons de commande. Ce sont souvent ces éléments secondaires qui échappent aux routines alors qu’ils concentrent les contacts. Une approche mature de la prévention intègre ces micro-surfaces dans le protocole général.
La traçabilité peut renforcer l’efficacité du dispositif. Dans certaines organisations, les nettoyages critiques sont enregistrés, signés ou vérifiés. Cela ne remplace pas la qualité du geste, mais cela structure l’exigence et permet d’identifier rapidement une défaillance si un incident survient. La désinfection cesse alors d’être une tâche invisible pour devenir un acte reconnu et contrôlé.
Enfin, la qualité de la désinfection dépend de la formation et du temps réellement alloué. Un personnel pressé, mal informé ou insuffisamment équipé ne pourra pas maintenir un haut niveau de sécurité. La morgue qui évite les contaminations croisées est celle qui considère le nettoyage comme une mission stratégique, pas comme une finition accessoire.
En pratique, la désinfection systématique des surfaces et du matériel agit comme un filet de sécurité permanent. Même lorsqu’un contact potentiellement contaminant a eu lieu, le protocole de remise en état empêche que cette exposition ne se propage à l’opération suivante. C’est cette régularité, presque méthodique, qui protège durablement l’ensemble de la chaîne mortuaire.
La gestion des fluides biologiques et des souillures accidentelles
Les fluides biologiques représentent l’un des principaux facteurs de contamination croisée dans une morgue. Sang, liquides de décomposition, sécrétions, écoulements liés au décès ou à des dispositifs médicaux peuvent contaminer rapidement un support, un textile, un équipement de transport ou une surface de travail. La morgue évite ces contaminations non pas en espérant leur absence, mais en prévoyant précisément la manière de les contenir, de les absorber, de les éliminer et de restaurer la propreté de l’environnement.
Le premier principe consiste à anticiper le risque. Cela signifie utiliser des conditionnements adaptés, prévoir des protections absorbantes, manipuler les corps avec des équipements appropriés et identifier rapidement les situations susceptibles de générer un écoulement. Plus le risque est anticipé, moins l’incident devient diffus. Une souillure contenue à la source est infiniment plus simple à gérer qu’une dispersion sur plusieurs surfaces ou zones de passage.
Lorsqu’un écoulement survient, la réactivité est essentielle. Une souillure laissée sur un sol, une table ou un chariot crée immédiatement une zone de contamination potentielle. Chaque pas, chaque roue de brancard, chaque contact ultérieur peut étendre la surface exposée. La rapidité d’intervention permet donc de limiter l’extension du problème. Cela suppose que les agents sachent exactement quoi faire, avec quel matériel et dans quel ordre.
Le traitement d’une souillure accidentelle obéit à un protocole clair. Il faut d’abord sécuriser la zone pour empêcher les circulations inutiles. Ensuite, absorber ou contenir le fluide à l’aide du matériel approprié. Puis éliminer les déchets produits selon le circuit prévu. Enfin, nettoyer et désinfecter la surface concernée en respectant le temps de contact du produit utilisé. Cette séquence doit être réalisée sans improvisation, car une intervention confuse peut aggraver la contamination au lieu de la résorber.
Le choix du matériel d’absorption et de nettoyage a une importance concrète. Les supports utilisés doivent permettre de retenir efficacement le liquide sans l’étaler davantage. Les agents portent les protections nécessaires pour éviter que leurs mains, leur tenue ou leurs chaussures deviennent à leur tour des vecteurs. Le matériel utilisé pour la gestion d’une souillure ne doit pas être réemployé dans une zone propre sans traitement adéquat.
Le sol mérite une vigilance particulière. Les contaminations croisées ne se limitent pas aux plans de travail ou aux supports directement manipulés. Une goutte ou une traînée au sol peut être transportée par les semelles, les roues, les bas de vêtements ou les roulettes de dispositifs mobiles. Une morgue attentive surveille donc non seulement les surfaces visibles à hauteur de travail, mais aussi les sols, angles, seuils et zones de manœuvre.
Le traitement des souillures doit également intégrer la question des textiles. Draps, alèses, protections absorbantes et vêtements de travail exposés ne peuvent pas être laissés dans le circuit ordinaire. Ils doivent être retirés, isolés et orientés vers le traitement du linge souillé ou vers la filière de déchets adaptée, selon leur nature. Un textile contaminé abandonné sur un support ou déplacé sans précaution constitue un risque majeur de transmission indirecte.
La gestion des fluides biologiques implique aussi de réduire le nombre d’intervenants. Lorsqu’un incident survient, il n’est pas utile de mobiliser plusieurs personnes sans raison. Plus il y a de mouvements, plus les risques de diffusion augmentent. Une prise en charge calme, par un personnel formé et équipé, est bien plus efficace qu’une intervention désordonnée.
Il faut également garder à l’esprit que certaines souillures ne sont pas immédiatement visibles. Un support apparemment propre peut avoir été exposé à un écoulement minime ou à une projection discrète. C’est pourquoi la morgue ne s’appuie pas seulement sur l’inspection visuelle. Elle applique des nettoyages systématiques après certaines manipulations, même en l’absence d’incident spectaculaire. Cette prudence évite de laisser persister des contaminations invisibles.
La documentation des incidents peut enfin améliorer la prévention. Lorsqu’une souillure importante se répète dans un type de situation donné, l’analyse permet de revoir le conditionnement, le matériel utilisé, la séquence de travail ou le positionnement des protections absorbantes. La gestion des fluides devient alors une source d’apprentissage collectif.
En résumé, la morgue évite les contaminations croisées liées aux fluides biologiques en combinant anticipation, confinement, réaction rapide, matériel adapté et désinfection méthodique. Elle ne suppose jamais qu’un écoulement sera sans conséquence. Elle agit immédiatement pour que l’exposition reste localisée, traitable et sans impact sur les autres corps, les autres espaces et les autres personnes.
Les protocoles spécifiques selon la nature du risque infectieux
Toutes les prises en charge en morgue ne présentent pas exactement le même profil de risque. Même si les précautions standards restent la base de la prévention, certaines situations exigent des mesures renforcées. La morgue évite les contaminations croisées en adaptant ses protocoles à la nature du risque infectieux, sans jamais relâcher les protections de base pour les cas jugés ordinaires.
Cette adaptation commence par l’information disponible au moment de la réception du corps. Le contexte hospitalier, les données cliniques, les consignes de transport, l’existence d’une pathologie transmissible identifiée ou suspectée, ainsi que certaines circonstances particulières, orientent le niveau de vigilance. L’important n’est pas de multiplier inutilement les mesures exceptionnelles, mais de disposer d’une capacité d’ajustement rapide et cohérente.
Lorsqu’un risque infectieux spécifique est signalé, la morgue peut renforcer plusieurs dimensions de sa prise en charge. Le circuit d’entrée peut être plus court et plus direct. Le nombre d’intervenants autorisés peut être limité. Le conditionnement du corps peut être maintenu sans ouverture inutile. L’emplacement de conservation peut être isolé. Les équipements de protection individuelle peuvent être adaptés. Les opérations non indispensables peuvent être différées ou supprimées. Chaque décision vise à limiter les occasions de transmission.
L’un des enjeux majeurs est d’éviter que l’information sur le risque reste théorique. Une mention sur un document ne protège personne si elle ne se traduit pas concrètement dans l’organisation des gestes. Les équipes doivent pouvoir identifier immédiatement le niveau de précaution attendu et accéder sans délai au matériel nécessaire. L’information doit donc être claire, discrète si besoin, mais opérationnelle.
Il faut également veiller à ne pas créer de confusion entre risque connu et absence de risque. Un corps sans mention particulière n’est pas un corps sans danger potentiel. Les précautions standards existent justement parce que toutes les infections ne sont pas identifiées au moment de la prise en charge. La personnalisation des protocoles vient s’ajouter à la prudence universelle, elle ne la remplace jamais.
Dans certains cas, les manipulations sont volontairement réduites au strict minimum. Cela peut concerner des situations où l’ouverture du conditionnement, certaines préparations ou certaines interventions techniques augmenteraient inutilement le risque. La prévention des contaminations croisées passe alors par une stratégie de non-exposition : moins on manipule, moins on diffuse.
Les surfaces, matériels et zones ayant accueilli un corps à risque particulier peuvent faire l’objet d’une désinfection renforcée ou d’une remise en état spécifique. Là encore, le but n’est pas seulement de protéger l’agent qui intervient à ce moment-là, mais aussi le suivant, ainsi que tous les flux qui traverseront ensuite l’espace concerné. Une morgue performante pense toujours à l’étape suivante.
La gestion des déchets et des textiles prend aussi une importance accrue dans ces situations. Les éléments ayant servi à la prise en charge doivent suivre des filières adaptées, sans mélange avec les circuits ordinaires. Le marquage, le confinement et l’évacuation doivent être rigoureux pour éviter qu’un résidu d’intervention ne redevienne une source secondaire de contamination.
La communication interne est un autre pilier. Les changements d’équipe, les relais entre service mortuaire, transporteurs, médecins ou opérateurs funéraires doivent être organisés de façon fiable. Une précaution renforcée non transmise équivaut presque à une absence de précaution. À l’inverse, une information bien relayée permet de maintenir la sécurité tout au long du parcours du corps.
L’existence de protocoles spécifiques a enfin une vertu organisationnelle majeure : elle évite les réactions improvisées, anxieuses ou excessives. Dans un environnement sensible, la peur mal cadrée peut produire autant d’erreurs que l’insouciance. Des procédures claires permettent de garder une ligne d’action rationnelle, proportionnée et sécurisée.
La morgue évite donc les contaminations croisées non seulement grâce à des mesures universelles, mais aussi en modulant sa réponse selon la nature du risque infectieux. Cette capacité d’adaptation, fondée sur l’information, la formation et la discipline, renforce la robustesse de l’ensemble du dispositif.
La traçabilité, l’identification et la réduction des manipulations inutiles
On pense souvent à la désinfection, aux gants ou au froid lorsqu’il est question de contamination croisée en morgue. Pourtant, la traçabilité et l’identification jouent elles aussi un rôle majeur. Une erreur de dossier, une confusion d’emplacement, une absence d’étiquetage ou un suivi approximatif peuvent entraîner des manipulations répétées, des déplacements superflus, des ouvertures inutiles de conditionnements et des expositions évitables. La sécurité sanitaire dépend donc aussi de la qualité du suivi administratif et logistique.
Chaque corps doit être identifié de manière fiable dès son arrivée. Cette identification concerne le défunt lui-même, mais aussi son conditionnement, son support de transport, son emplacement de conservation et les documents ou données qui l’accompagnent. Lorsque toutes ces informations concordent, les équipes gagnent du temps, évitent les doutes et réduisent les gestes parasites. À l’inverse, le moindre doute sur l’identité ou la localisation d’un corps peut provoquer une série d’actions inutiles et risquées.
La traçabilité permet de savoir qui a manipulé quoi, quand et dans quel contexte. Cela ne sert pas seulement à répondre à des exigences administratives. En matière de prévention des contaminations croisées, cette connaissance permet de reconstituer un parcours, de vérifier si les protocoles ont été suivis, d’identifier les points d’exposition potentiels et de limiter l’ampleur d’une investigation si un incident est constaté. Une organisation traçable réagit plus vite et plus précisément.
Réduire les manipulations inutiles est une conséquence directe d’une bonne traçabilité. Si un corps est bien enregistré, correctement placé et facilement localisable, il n’est pas nécessaire de déplacer plusieurs supports pour le retrouver, d’ouvrir plusieurs compartiments ou de refaire des vérifications physiques répétées. Chaque mouvement évité est un risque évité. Cette logique peut paraître administrative, mais elle a des effets très concrets sur la biosécurité.
La préparation des transferts repose également sur cette exigence. Qu’il s’agisse d’un passage vers une salle de présentation, d’un départ vers une entreprise funéraire, d’un examen médico-légal ou d’un autre type de prise en charge, le dossier doit être prêt, clair et cohérent avant que le mouvement ait lieu. Une sortie retardée par une pièce manquante, une identité mal confirmée ou une consigne absente prolonge l’exposition et multiplie les allers-retours.
La traçabilité concerne aussi le matériel. Savoir quel chariot a été utilisé, quel compartiment a accueilli un corps, quelle table a servi à une manipulation particulière ou quel lot de consommables a été mobilisé permet d’organiser le nettoyage et de vérifier les séquences. Sans ce suivi, le matériel passe d’une tâche à l’autre sans historique visible, ce qui fragilise la prévention.
La qualité de l’identification a aussi une incidence humaine importante. Lorsque les familles doivent voir le défunt ou lorsqu’un transfert est organisé, toute confusion crée non seulement une souffrance majeure, mais aussi une désorganisation opérationnelle. Or la désorganisation est l’ennemie de la sécurité sanitaire. Plus les équipes doivent corriger dans l’urgence, plus les protocoles risquent d’être contournés.
Le recours à des systèmes d’étiquetage clairs, résistants et lisibles renforce cette sécurité. Les supports doivent rester identifiables dans les conditions réelles de travail, y compris au froid, en présence d’humidité ou après manipulation. Une information qui s’efface, se décolle ou devient ambiguë peut suffire à déclencher une chaîne d’erreurs.
La transmission entre professionnels est un autre volet essentiel. Chaque changement d’équipe, chaque reprise de poste ou chaque intervention extérieure doit s’appuyer sur des informations fiables. Une donnée manquante sur l’état du conditionnement, le niveau de précaution ou l’emplacement réel du corps peut conduire à des gestes inadaptés. La traçabilité n’est donc pas un document figé ; c’est un langage commun entre intervenants.
Enfin, dans une logique d’amélioration continue, les incidents ou quasi-incidents liés à l’identification doivent être analysés. Une erreur sans conséquence apparente aujourd’hui peut devenir demain la cause d’une exposition plus grave. Les structures les plus sûres sont celles qui apprennent aussi des écarts mineurs.
En définitive, la morgue évite les contaminations croisées non seulement en nettoyant bien, mais aussi en sachant exactement ce qu’elle fait, où, avec qui et sur quoi. La traçabilité transforme l’organisation en outil de prévention. En réduisant l’incertitude, elle réduit les manipulations inutiles, et donc les risques.
Le traitement du linge, des déchets et des consommables souillés
Le linge, les déchets et les consommables utilisés en morgue représentent une source fréquente de contamination indirecte. On pense souvent au corps et au matériel principal, mais les draps, alèses, protections absorbantes, essuie-mains, surblouses jetables, gants usagés et autres éléments de travail peuvent transporter des agents biologiques s’ils ne sont pas gérés selon un circuit parfaitement maîtrisé. La morgue évite les contaminations croisées en traitant ces éléments non comme de simples résidus, mais comme des composants à risque du processus global.
Le linge souillé est l’un des premiers points de vigilance. Lorsqu’un drap ou une protection textile a été en contact avec un corps, un écoulement ou une surface exposée, il ne doit pas être manipulé comme du linge ordinaire. Le simple fait de le secouer, de le plier à la hâte ou de le déposer momentanément sur un support propre peut suffire à disséminer des particules ou des souillures. Le geste de retrait doit donc être calme, contrôlé et orienté immédiatement vers le contenant prévu.
Le circuit du linge doit être distinct de celui du linge propre. Cette évidence apparente est en réalité un fondement majeur de la prévention. Si les sacs de linge souillé transitent dans les mêmes conditions que les textiles propres, toute la logique de séparation disparaît. La morgue organise donc généralement un stockage temporaire dédié, fermé, identifiable et facilement nettoyable, afin d’éviter tout mélange ou toute confusion.
Les déchets suivent eux aussi un circuit spécifique. Les éléments à usage unique exposés à des fluides biologiques ou à des manipulations à risque ne doivent jamais être abandonnés sur un plan de travail, un rebord de chariot ou au sol, même brièvement. Ils doivent être éliminés immédiatement dans des contenants adaptés, idéalement placés à proximité de la zone d’intervention. Cette proximité est importante : plus le point d’élimination est accessible, plus l’application du protocole est fluide et constante.
La qualité des contenants joue un rôle concret. Un sac fragile, trop rempli, mal fermé ou posé au mauvais endroit peut devenir une source secondaire de contamination. Les déchets doivent être conditionnés de manière à ne pas être re-manipulés inutilement. L’objectif est de contenir le risque dès le premier geste d’élimination, pas au moment où l’incident a déjà commencé.
Les consommables souillés ne doivent jamais rester en attente dans une zone de travail sous prétexte qu’ils seront évacués plus tard. Cette habitude, parfois banalisée dans les contextes tendus, favorise la contamination des surfaces voisines et augmente le nombre de points de contact. Une organisation sûre repose sur une élimination au fil de l’eau, sans accumulation inutile.
Le transport interne des déchets est lui aussi encadré. Les contenants fermés empruntent un parcours défini vers le local de stockage temporaire ou vers la filière concernée. Ils ne doivent pas traverser les zones propres ni être posés dans des espaces de circulation partagés sans précaution. Chaque déplacement de déchet mal sécurisé constitue une occasion de contamination croisée.
Le lien entre déchets et hygiène des mains est particulièrement fort. Un agent qui manipule un sac de déchets, retire une protection souillée ou ferme un contenant sans effectuer l’hygiène des mains au bon moment peut transférer la contamination vers des surfaces très diverses. C’est pourquoi la gestion des résidus n’est jamais dissociée des autres mesures barrières.
Le stockage des consommables propres doit à l’inverse être protégé de toute exposition. Gants neufs, draps propres, protections absorbantes, housses, produits d’entretien et petits matériels doivent rester dans des zones fermées ou sécurisées, à l’écart des flux contaminés. Leur proximité avec les postes de travail ne doit pas conduire à les installer dans des espaces exposés. Un stock propre contaminé silencieusement annule une partie du dispositif préventif.
La gestion de ces flux suppose une bonne formation des équipes, y compris de celles qui n’interviennent pas directement sur les corps. Personnel de nettoyage, agents logistiques, transporteurs internes et prestataires éventuels doivent comprendre que le déchet mortuaire n’est pas un rebut ordinaire. Le risque ne s’arrête pas au moment où l’objet quitte la main du professionnel technique.
Enfin, la qualité de cette organisation a une influence sur l’ensemble du climat de travail. Un service où les déchets s’accumulent, où le linge souillé attend, où les contenants débordent ou circulent sans logique favorise le relâchement général. À l’inverse, un environnement net, ordonné et immédiatement réactif soutient la discipline sanitaire.
La morgue évite donc les contaminations croisées en maîtrisant rigoureusement les flux de linge, de déchets et de consommables souillés. Ce travail, parfois peu visible, est en réalité l’un des indicateurs les plus fiables du niveau réel d’hygiène d’une structure.
La ventilation, la qualité de l’air et le contrôle de l’environnement
Lorsqu’on évoque la prévention des contaminations croisées en morgue, l’attention se porte souvent sur les surfaces et les contacts directs. Pourtant, l’environnement aérien joue lui aussi un rôle important. Même si tous les risques ne sont pas aéroportés, la qualité de l’air, la ventilation des locaux et la maîtrise de l’environnement contribuent fortement à la sécurité globale. Une morgue bien pensée ne se contente pas de gérer ce qui se voit. Elle contrôle aussi ce qui circule dans l’air, ce qui se dépose et ce qui peut se diffuser d’un espace à un autre.
La ventilation a d’abord pour fonction d’assurer un renouvellement de l’air cohérent avec les activités réalisées. Dans un local fermé, les odeurs, l’humidité, certaines particules et certains contaminants environnementaux peuvent s’accumuler si l’air ne circule pas correctement. Cette stagnation dégrade les conditions de travail, complique l’entretien et peut favoriser la persistance de micro-organismes sur certaines surfaces. Un air bien renouvelé contribue au maintien d’un environnement plus stable et plus propre.
Dans les zones techniques, la maîtrise des flux d’air permet aussi d’éviter qu’un espace ne diffuse vers un autre. Lorsque des activités potentiellement exposantes ont lieu dans une salle donnée, il est préférable que l’organisation aéraulique empêche l’air de cette zone de migrer librement vers des secteurs plus propres ou vers des espaces d’accueil. Le confinement environnemental ne repose donc pas seulement sur les portes, mais aussi sur la manière dont l’air est géré.
L’humidité et la température ambiante, en dehors des cellules froides, influencent également l’hygiène générale. Des locaux mal ventilés, trop humides ou insuffisamment entretenus peuvent voir apparaître des dégradations de surface, des difficultés de séchage après nettoyage ou une sensation de lourdeur qui nuit à la qualité des procédures. La maîtrise environnementale soutient ainsi l’efficacité de la désinfection et la durabilité des matériaux.
La ventilation facilite en outre le confort des équipes. Ce point n’est pas secondaire. Un personnel qui travaille dans un environnement trop chargé, mal aéré ou inconfortable risque davantage de raccourcir certaines tâches, d’accélérer le nettoyage ou de réduire son temps de présence dans une zone exigeante. En améliorant le cadre physique de travail, on améliore indirectement l’observance des protocoles.
Les systèmes de ventilation doivent cependant être entretenus. Un dispositif mal maintenu, encrassé ou défaillant peut devenir lui-même un problème. Filtres, bouches d’extraction, entrées d’air et circuits techniques nécessitent une surveillance régulière. La prévention des contaminations croisées passe donc aussi par la maintenance discrète mais essentielle des installations.
Dans certaines situations, l’ouverture intempestive de portes ou la mauvaise gestion des circulations peut perturber le fonctionnement prévu de la ventilation. C’est pourquoi les règles d’accès et les comportements des équipes doivent être cohérents avec la conception technique du site. Une belle installation mal utilisée perd beaucoup de son efficacité.
La qualité de l’air s’apprécie aussi par l’absence de signes d’alerte : odeurs persistantes anormales hors contexte maîtrisé, condensation, sensation de confinement, dépôts inhabituels, difficultés récurrentes de séchage ou inconfort respiratoire des agents. Ces signaux faibles doivent être pris au sérieux, car ils peuvent révéler un dysfonctionnement environnemental susceptible d’augmenter le risque indirect de contamination.
La ventilation ne remplace évidemment ni le nettoyage ni les équipements de protection. Elle agit comme une couche supplémentaire de sécurité. Dans une stratégie de prévention, les barrières les plus efficaces sont souvent celles qui s’additionnent : moins de diffusion aérienne, moins de dépôts, meilleure qualité des surfaces, meilleur confort, meilleure stabilité des conditions de travail.
Il faut enfin noter que le contrôle de l’environnement contribue à la séparation symbolique et pratique des espaces. Une salle bien ventilée, techniquement maîtrisée et distincte des zones d’accueil participe à la lisibilité générale du site. On comprend mieux où l’on entre, ce qu’on y fait et quels niveaux de précaution s’appliquent.
En somme, la morgue évite les contaminations croisées non seulement par les mains, les gants et les désinfectants, mais aussi par une gestion rigoureuse de l’air et de l’environnement. Cette dimension, moins visible, renforce pourtant toute la chaîne de sécurité.
La formation continue du personnel et la discipline des gestes
Aucun dispositif matériel, aussi sophistiqué soit-il, ne peut protéger durablement une morgue si le personnel n’est pas formé, entraîné et engagé dans une discipline quotidienne des gestes. Les contaminations croisées ne résultent pas seulement d’un manque d’équipement. Elles proviennent souvent d’un relâchement progressif, d’habitudes incomplètes, d’une mauvaise compréhension du risque ou d’une différence entre la procédure écrite et la pratique réelle. C’est pourquoi la formation continue occupe une place centrale dans la prévention.
Travailler en morgue exige des compétences techniques, mais aussi une culture sanitaire solide. Les agents doivent comprendre pourquoi chaque règle existe. Lorsqu’un professionnel saisit le sens profond d’une consigne, il l’applique avec davantage de constance qu’en la percevant comme une obligation abstraite. Expliquer le mécanisme des contaminations croisées, illustrer les situations à risque et montrer les conséquences possibles renforce donc considérablement l’adhésion aux protocoles.
La formation initiale permet d’acquérir les bases : hygiène des mains, port des équipements de protection, réception des corps, manipulation sécurisée, désinfection, gestion des souillures, tri des déchets, circulation dans les zones et réactions en cas d’incident. Mais cette première étape ne suffit pas. Avec le temps, les automatismes peuvent se déformer. Des pratiques locales informelles peuvent apparaître. Des raccourcis peuvent être tolérés. La formation continue sert précisément à réajuster les comportements.
Les rappels réguliers ont une efficacité réelle. Ils permettent de remettre l’accent sur des gestes apparemment simples mais facilement négligés, comme le changement de gants entre deux séquences, le nettoyage d’un point de contact secondaire ou l’ordre correct de retrait des protections. Dans les activités répétitives, les écarts ne naissent pas forcément d’une ignorance, mais d’une routine mal contrôlée. Le rappel prévient cette dérive.
La mise en situation est particulièrement utile. Lire une procédure ne remplace pas l’apprentissage en conditions proches du réel. Savoir réagir à une fuite de liquide biologique, à un défaut de conditionnement, à une arrivée simultanée de plusieurs corps ou à une panne partielle d’équipement suppose d’avoir déjà réfléchi aux gestes adaptés. Les exercices renforcent la réactivité et réduisent l’improvisation.
La discipline collective est tout aussi importante que la compétence individuelle. Une morgue fonctionne rarement sur des actes isolés. Les professionnels se relaient, partagent des espaces, utilisent les mêmes équipements et s’inscrivent dans une chaîne d’actions. Si un seul maillon applique mal les mesures, l’ensemble peut être fragilisé. La sécurité dépend donc d’une exigence partagée, portée à la fois par la hiérarchie, les référents techniques et les collègues eux-mêmes.
Le droit de rappeler une règle fait partie de cette culture. Dans un environnement mature, un agent peut signaler à un collègue un oubli de protection ou une surface non remise en état sans que cela soit vécu comme une attaque personnelle. Cette possibilité de correction immédiate est précieuse. Elle évite que l’erreur mineure ne devienne un incident plus important.
La formation doit aussi intégrer les nouveaux arrivants, les remplaçants et les intervenants occasionnels. Une structure n’est jamais plus sûre que son membre le moins préparé. Un agent temporaire, un prestataire de nettoyage ou un intervenant externe non familiarisé avec les circuits de la morgue peut, malgré sa bonne volonté, introduire un risque majeur. L’accueil, le briefing et l’encadrement de ces profils sont donc indispensables.
L’analyse des incidents ou quasi-incidents constitue une autre ressource pédagogique essentielle. Une erreur rattrapée à temps, une confusion évitée de justesse ou une souillure mal gérée peuvent devenir des supports de progression collective. L’important n’est pas seulement d’identifier l’écart, mais de comprendre pourquoi il s’est produit et comment éviter sa répétition.
La discipline des gestes se construit enfin dans l’environnement quotidien. Des protocoles lisibles, un matériel disponible, une organisation claire et un management cohérent facilitent les bons comportements. À l’inverse, un manque chronique de temps, de moyens ou de lisibilité pousse naturellement aux compromis. Former, c’est donc aussi créer les conditions dans lesquelles la bonne pratique est possible.
La morgue évite les contaminations croisées parce que ses professionnels savent quoi faire, pourquoi ils le font, et le font de manière répétée, contrôlée et collective. La compétence humaine n’est pas un complément du système : elle en est le moteur principal.
Le contrôle qualité, les audits internes et la gestion des incidents
Prévenir les contaminations croisées en morgue ne consiste pas seulement à définir de bonnes règles. Il faut aussi vérifier qu’elles sont réellement appliquées, qu’elles fonctionnent dans la durée et qu’elles résistent aux situations inhabituelles. C’est là qu’interviennent le contrôle qualité, les audits internes et la gestion structurée des incidents. Une morgue sûre est une morgue qui se contrôle elle-même avec rigueur.
Le contrôle qualité commence par l’observation du fonctionnement réel. Les protocoles écrits peuvent être excellents sur le papier, mais seule la pratique quotidienne permet de savoir s’ils sont applicables, compris et respectés. Les audits internes servent précisément à comparer le prévu et le vécu. Ils permettent d’identifier les écarts, les points forts, les zones de fragilité et les besoins d’ajustement.
Un audit utile ne se limite pas à cocher des cases. Il examine l’état des locaux, la disponibilité des équipements de protection, l’organisation des flux, la propreté des surfaces, la gestion du matériel, le stockage des consommables, la traçabilité des opérations, le respect des circuits du linge et des déchets, ainsi que les réflexes du personnel. Plus l’analyse est concrète, plus elle contribue à la prévention effective des contaminations croisées.
Le contrôle qualité peut aussi s’appuyer sur des indicateurs simples mais pertinents. Fréquence des incidents de souillure, nombre d’écarts de traçabilité, défauts de nettoyage constatés, ruptures de stock en équipements, retards de traitement du linge souillé ou anomalies dans les circuits de déchets sont autant de signaux utiles. Ils permettent de sortir d’une approche purement intuitive pour piloter l’hygiène de manière plus objective.
La gestion des incidents est un point décisif. Un incident ne doit jamais être considéré comme une simple contrariété à effacer rapidement. Qu’il s’agisse d’une fuite de liquide, d’un oubli de désinfection, d’un défaut d’équipement, d’une confusion d’emplacement, d’un croisement de flux ou d’une rupture de conditionnement, chaque événement révèle quelque chose du système. Le traiter correctement, c’est à la fois sécuriser l’instant présent et améliorer l’avenir.
Une bonne gestion d’incident comporte plusieurs étapes : sécurisation immédiate, traitement opérationnel, traçabilité de l’événement, analyse des causes et définition d’actions correctives. L’objectif n’est pas de désigner un coupable à la hâte, mais de comprendre le mécanisme qui a permis l’écart. Était-ce un défaut de matériel, une procédure floue, une surcharge ponctuelle, un manque de formation, une absence de signalétique ou une mauvaise coordination ? Cette compréhension conditionne la qualité de la réponse.
Le retour d’expérience est particulièrement précieux. Lorsque les équipes analysent ensemble les incidents significatifs, elles développent une vigilance plus fine. Elles apprennent à repérer les signaux faibles et à corriger plus tôt les situations à risque. Une morgue qui capitalise sur ses événements indésirables devient plus robuste avec le temps.
Le contrôle qualité a également une fonction rassurante pour l’encadrement comme pour les professionnels. Savoir que les pratiques sont observées, revues et améliorées favorise un climat de responsabilité. Cela montre que l’hygiène n’est pas un sujet secondaire laissé à l’appréciation individuelle, mais un engagement collectif suivi dans la durée.
Les audits peuvent aussi révéler des problèmes structurels invisibles dans le quotidien. Par exemple, un local mal placé, un point d’eau insuffisant, une signalétique ambiguë, un stockage trop éloigné ou un cheminement mal pensé peuvent expliquer des écarts répétés. Sans regard analytique, ces difficultés sont souvent attribuées à tort à un manque de rigueur des agents. Le contrôle qualité permet de distinguer ce qui relève des personnes et ce qui relève de l’organisation.
Il est également utile de réévaluer régulièrement les protocoles face à l’évolution des pratiques, des équipements et des recommandations. Une morgue n’est pas un système figé. De nouveaux matériels peuvent apparaître, certaines activités se transformer, les volumes varier ou les exigences réglementaires évoluer. La qualité consiste aussi à maintenir les procédures à jour.
Enfin, la capacité à reconnaître honnêtement une limite ou un écart constitue un signe de maturité institutionnelle. Les structures les plus sûres ne sont pas celles qui prétendent ne jamais avoir de problème, mais celles qui les détectent, les traitent et les utilisent pour progresser.
La morgue évite donc les contaminations croisées en se soumettant elle-même à un contrôle continu. Grâce aux audits, au suivi qualité et à l’analyse méthodique des incidents, elle transforme l’expérience en amélioration concrète et consolide ses barrières au fil du temps.
La relation avec les familles sans compromettre la sécurité sanitaire
La morgue n’est pas seulement un espace technique. Elle est aussi, dans de nombreux cas, un lieu de transition humaine où les proches peuvent être amenés à voir, reconnaître ou accompagner le défunt. Cette dimension impose une exigence supplémentaire : préserver la dignité, le calme et l’accueil des familles sans jamais relâcher la sécurité sanitaire. Éviter les contaminations croisées, dans ce contexte, signifie protéger les proches tout en maintenant des conditions adaptées au recueillement.
La première mesure consiste à séparer strictement les circuits techniques des parcours destinés aux familles. Les proches ne doivent pas traverser des zones de réception des corps, des espaces de nettoyage, des couloirs de déchets ou des salles de préparation. Cette séparation protège leur santé, mais aussi leur expérience émotionnelle. Une morgue bien conçue organise donc un accès dédié, discret et maîtrisé vers les espaces de présentation.
Avant toute venue, le corps doit être préparé selon les conditions compatibles avec le contexte sanitaire. Cela suppose que les manipulations nécessaires aient déjà été réalisées, que la salle de présentation soit propre, que les surfaces soient désinfectées, que les équipements techniques visibles soient réduits autant que possible et que le parcours soit prêt. Cette préparation limite les interventions de dernière minute, toujours plus risquées.
Les professionnels qui accompagnent les familles doivent eux-mêmes respecter les transitions d’hygiène. On ne passe pas d’une manipulation technique exposante à un accueil de proches sans changement de tenue si nécessaire, hygiène des mains et réorganisation de son environnement. Là encore, la contamination croisée peut survenir non pas pendant un acte central, mais au moment du passage d’une fonction à une autre.
L’espace destiné aux familles doit être pensé comme une zone maîtrisée. Cela implique un mobilier simple, nettoyable, peu encombré, avec un entretien régulier entre deux accueils. Les objets présents doivent être limités pour éviter les surfaces de contact inutiles. Plus l’espace est sobre et fonctionnel, plus il est facile à maintenir à un niveau élevé de propreté.
Lorsque des consignes particulières s’imposent en raison du contexte du défunt, elles doivent être appliquées avec tact et clarté. Il peut s’agir de limiter certains gestes, de réduire la durée de présence ou d’adapter la manière dont le défunt est présenté. L’enjeu est de concilier la protection sanitaire avec le respect des proches. Une communication maladroite ou anxiogène peut aggraver la douleur du moment. À l’inverse, une explication sobre et respectueuse permet de maintenir la confiance.
Les flux des familles doivent aussi être organisés pour éviter les croisements entre groupes, surtout lorsque les espaces sont réduits. Une planification des horaires et une gestion fluide des accès réduisent les encombrements, limitent les contacts sur les surfaces communes et permettent un nettoyage ou une remise en ordre entre deux accueils. La sécurité sanitaire bénéficie ici d’une bonne qualité d’accueil.
Le personnel doit enfin être attentif aux objets manipulés par les familles : chaises, poignées, tables d’appoint, mouchoirs, parfois effets remis ou récupérés selon les procédures en place. Ces points de contact doivent être intégrés au protocole d’entretien. Une zone apparemment calme peut devenir un lieu de transmission si elle est considérée à tort comme hors du périmètre technique.
La relation avec les familles rappelle une vérité importante : l’hygiène en morgue n’a pas pour but de rendre les lieux froids ou impersonnels. Elle vise au contraire à permettre un accueil digne, serein et sûr. Un environnement bien organisé, propre et maîtrisé protège autant qu’il apaise. La prévention des contaminations croisées n’est donc pas en opposition avec l’humanité du lieu ; elle en est l’une des conditions.
Ainsi, la morgue évite les contaminations croisées en concevant un accueil où le respect du deuil et la rigueur sanitaire avancent ensemble. Les familles peuvent être reçues dans de bonnes conditions parce que tout le travail invisible d’organisation, de nettoyage, de séparation des circuits et de préparation a été accompli en amont.
Une approche globale fondée sur la superposition des barrières
Si l’on cherche à résumer la manière dont la morgue évite les contaminations croisées, il faut abandonner l’idée d’une solution unique. Ce n’est ni la réfrigération seule, ni le nettoyage seul, ni les gants seuls qui assurent la sécurité. Ce qui fait réellement la différence, c’est la superposition cohérente de plusieurs barrières. Chacune compense les limites des autres et réduit la probabilité qu’un incident local devienne une contamination diffuse.
La première barrière est spatiale. La séparation des zones, des circuits et des usages empêche de nombreux contacts à risque avant même qu’ils n’aient lieu. La deuxième est humaine : formation, discipline des gestes, hygiène des mains, port correct des protections, attention constante à ce que l’on touche et à ce que l’on transporte. La troisième est matérielle : surfaces adaptées, équipements nettoyables, contenants de qualité, systèmes de conservation fiables. La quatrième est organisationnelle : traçabilité, protocoles, contrôle qualité, réaction aux incidents, répartition claire des responsabilités. La cinquième est environnementale : ventilation, propreté globale, gestion des flux et maintien de conditions stables.
Cette logique de couches successives est essentielle, car aucune organisation n’est à l’abri d’un aléa. Un gant peut se déchirer. Une souillure peut survenir. Un agent peut oublier un geste. Un matériel peut nécessiter une intervention urgente. Une arrivée imprévue peut déséquilibrer le rythme habituel. C’est précisément parce que ces événements restent possibles qu’il faut plusieurs lignes de défense. Si l’une d’elles faiblit ponctuellement, les autres continuent à protéger.
La robustesse d’une morgue se mesure donc moins à l’absence totale d’incidents qu’à sa capacité à empêcher leur propagation. Une contamination localisée, immédiatement gérée, tracée et neutralisée n’a pas le même impact qu’un incident ignoré, mal compris ou diffusé à travers les surfaces, les déchets, les circulations et les personnes. La maîtrise du risque repose sur cette faculté à contenir.
Cette approche globale a aussi une dimension culturelle. Dans une structure performante, chacun comprend que son geste individuel s’inscrit dans une chaîne plus vaste. Le personnel de réception, l’agent de nettoyage, le responsable de la conservation, le professionnel chargé de l’accueil des familles, le logisticien et l’encadrement participent tous au même objectif. La contamination croisée n’est jamais le problème d’un seul poste. Elle concerne tout le système.
L’intérêt de cette vision d’ensemble est qu’elle permet de repérer les failles cachées. Par exemple, on peut disposer d’excellents produits désinfectants mais d’une mauvaise circulation interne. Ou bien d’une bonne sectorisation, mais d’une traçabilité insuffisante. Ou encore d’un personnel très attentif, mais d’un stockage des consommables mal protégé. Une prévention efficace suppose d’aligner les différents niveaux de protection plutôt que de surestimer un point fort isolé.
Cette stratégie globale est également ce qui permet de concilier sécurité, efficacité et dignité. Une morgue ne peut pas fonctionner comme un laboratoire totalement fermé, ni comme un simple lieu de passage. Elle doit accueillir des réalités humaines, administratives, techniques et parfois judiciaires. La prévention des contaminations croisées doit donc être suffisamment solide pour s’adapter à cette complexité sans perdre en cohérence.
Il faut enfin souligner qu’une bonne prévention se voit souvent à son invisibilité. Lorsque les circuits sont fluides, les espaces nets, les gestes calmes, les équipements disponibles et les incidents rares, le visiteur ou le proche n’aperçoit pas nécessairement toute l’architecture sanitaire sous-jacente. Pourtant, c’est bien cette organisation discrète qui protège l’ensemble des personnes concernées.
La morgue évite les contaminations croisées en construisant un environnement où chaque détail compte, depuis l’arrivée du corps jusqu’au nettoyage final des surfaces, depuis l’identification administrative jusqu’à la gestion du linge souillé, depuis la formation des agents jusqu’à l’accueil des familles. La sécurité n’y est pas un acte isolé, mais une manière continue de penser, d’aménager et d’agir.
Les bénéfices concrets pour les professionnels, les familles et la qualité de service
Éviter les contaminations croisées dans une morgue ne relève pas seulement d’une obligation technique ou réglementaire. Cette exigence produit des bénéfices concrets pour toutes les parties concernées. Elle protège les professionnels, rassure les familles, améliore la qualité de service et renforce la fiabilité globale de l’établissement. En d’autres termes, l’hygiène rigoureuse ne constitue pas une contrainte périphérique. Elle est au cœur de la qualité opérationnelle.
Pour les professionnels, le premier bénéfice est évidemment la réduction de l’exposition aux agents biologiques et aux souillures. Travailler dans un environnement où les circuits sont maîtrisés, les équipements disponibles, les surfaces désinfectées et les protocoles connus diminue le stress lié au risque invisible. Cette sécurité favorise aussi une meilleure concentration sur les autres dimensions du travail, notamment l’identification, la manutention ou l’accompagnement des proches.
Une organisation sanitaire solide réduit également la fatigue mentale. Lorsqu’un agent doit constamment improviser, vérifier ce qui est propre ou souillé, chercher du matériel ou corriger les écarts laissés par les interventions précédentes, il s’épuise plus vite et risque davantage l’erreur. À l’inverse, un système bien structuré simplifie le travail sans le banaliser. Il rend les tâches plus prévisibles, donc plus sûres.
Pour les familles, les bénéfices sont moins techniques mais tout aussi importants. Un espace propre, calme, bien préparé et sans confusion visible inspire confiance. Même si les proches ne perçoivent pas tous les détails des protocoles, ils ressentent la qualité d’organisation. Cette perception compte beaucoup dans un moment souvent marqué par la vulnérabilité émotionnelle. La rigueur sanitaire devient alors une forme de respect.
La qualité de service s’en trouve également renforcée. Une morgue qui évite les contaminations croisées est généralement aussi une morgue qui trace bien ses opérations, limite les erreurs, réduit les manipulations inutiles, prépare mieux les présentations et gère plus efficacement les flux. L’hygiène et la qualité de service se nourrissent mutuellement. Les lieux les plus ordonnés sont souvent aussi les plus fiables dans leur fonctionnement global.
Sur le plan institutionnel, une bonne maîtrise du risque réduit les incidents, les interruptions d’activité, les reprises de nettoyage, les pertes de temps et les conflits entre intervenants. Elle favorise une meilleure coordination avec les autres acteurs : services hospitaliers, transporteurs, opérateurs funéraires, autorités ou équipes médico-légales. Une structure fiable sur le plan sanitaire inspire davantage confiance à ses partenaires.
Il existe aussi un bénéfice économique indirect. Les contaminations croisées, les incidents de souillure mal gérés, les erreurs de circuit ou les défauts de nettoyage génèrent des coûts cachés : temps perdu, surconsommation de matériel, interventions correctives, usure prématurée des équipements, nécessité de formations d’urgence ou blocage temporaire de certaines zones. Prévenir coûte presque toujours moins cher que réparer.
La qualité de l’image du service entre également en jeu. Une morgue mal tenue, désorganisée ou perçue comme peu rigoureuse nuit à la réputation de l’établissement. À l’inverse, un fonctionnement discret mais irréprochable soutient la confiance des usagers et des professionnels. Dans un domaine aussi sensible, la réputation repose beaucoup sur la constance et la fiabilité.
Enfin, cette maîtrise du risque contribue à préserver le sens du travail. Les professionnels de la morgue exercent une mission exigeante qui demande précision, retenue et humanité. Pouvoir accomplir cette mission dans un cadre propre, sûr et structuré renforce la qualité éthique du geste professionnel. Prévenir les contaminations croisées, ce n’est pas seulement éviter un danger. C’est créer les conditions d’un travail digne, pour les morts comme pour les vivants.
Ainsi, les bénéfices dépassent largement la seule prévention infectieuse. Ils touchent à la sécurité, à la confiance, à l’efficacité, à l’image et à l’humanité du service. C’est pourquoi les morgues les plus rigoureuses font de cette prévention un axe central et permanent de leur fonctionnement.
Ce qu’un client ou une famille doit retenir sur la sécurité en morgue
Pour une famille, un proche ou un interlocuteur extérieur, les procédures internes d’une morgue peuvent sembler complexes ou lointaines. Pourtant, il est utile de comprendre l’essentiel : si la morgue applique correctement ses protocoles, elle est conçue pour limiter fortement les risques de contamination croisée grâce à une organisation stricte, des équipements adaptés et des gestes professionnels répétés. La sécurité n’y dépend pas d’un seul élément, mais d’un ensemble cohérent de protections.
Ce qu’il faut retenir en premier lieu, c’est que les corps ne sont pas gérés au hasard. Leur arrivée, leur conservation, leur éventuelle présentation et leur transfert suivent des circuits définis. Les espaces techniques sont séparés des espaces d’accueil. Les surfaces et les équipements sont nettoyés selon des protocoles précis. Les professionnels portent des protections adaptées et appliquent des règles d’hygiène strictes. Cette structure réduit les contacts inutiles et empêche la diffusion d’un risque d’une zone à une autre.
Il faut aussi savoir que la morgue ne traite pas seulement les situations manifestement problématiques. Elle adopte des précautions de base pour l’ensemble des prises en charge, ce qui évite de dépendre uniquement des informations médicales connues. Lorsqu’un risque particulier existe, des mesures complémentaires peuvent être ajoutées, comme un isolement renforcé, une limitation des manipulations ou une désinfection spécifique.
Pour les familles, la présence d’espaces distincts et de parcours dédiés est particulièrement importante. Cela signifie qu’un moment de recueillement ou de reconnaissance n’est pas organisé au milieu d’activités techniques. Le lieu où l’on reçoit les proches est préparé, entretenu et protégé. Cette attention ne répond pas seulement à des exigences d’image. Elle participe directement à la sécurité sanitaire et au respect du deuil.
Un autre point essentiel est la traçabilité. Dans une morgue bien organisée, tout est fait pour éviter les confusions et les manipulations inutiles. Les corps sont identifiés, localisés et suivis avec précision. Cette rigueur administrative, parfois invisible pour les proches, joue pourtant un rôle central dans la sécurité et la qualité du service.
Il est également rassurant de savoir que les incidents potentiels ne sont pas censés être gérés de façon improvisée. Les fuites, souillures ou anomalies de circuit donnent lieu à des procédures connues et à une réaction rapide. Ce professionnalisme permet de contenir le risque sans compromettre l’ensemble du fonctionnement.
Du point de vue d’un client, d’une famille ou d’un partenaire funéraire, les signes d’une morgue sérieuse sont souvent les mêmes : locaux propres, parcours clairs, personnel calme et équipé, absence d’encombrement, informations cohérentes, organisation fluide et respectueuse. Ce que l’on perçoit à l’extérieur reflète souvent une discipline interne plus profonde.
En définitive, la morgue évite les contaminations croisées grâce à une combinaison de séparation des zones, contrôle des circulations, conservation réfrigérée, hygiène des mains, désinfection du matériel, gestion des déchets, traçabilité et formation du personnel. Pour les proches, cela signifie que le lieu est conçu pour protéger à la fois la santé, la dignité du défunt et la qualité de l’accompagnement.
Les points clés à connaître avant de faire confiance à une structure mortuaire
Choisir ou évaluer une structure mortuaire ne se fait pas toujours dans un contexte où l’on dispose de temps, de recul ou de connaissances techniques. Pourtant, certains éléments simples permettent de comprendre si l’établissement applique réellement une logique de prévention des contaminations croisées. Pour un client, une famille ou un partenaire, cette lecture peut être précieuse.
Le premier indicateur est la lisibilité de l’organisation. Une structure bien tenue montre une séparation claire entre les espaces techniques et les espaces d’accueil. Les circulations ne semblent pas improvisées. Le personnel sait où aller, quoi faire et comment répondre aux questions. Ce calme apparent est souvent le signe d’une organisation solide.
Le deuxième critère est la propreté visible, non seulement dans les espaces ouverts aux familles, mais aussi dans l’ensemble de l’environnement accessible. Une hygiène sérieuse ne se limite pas à l’apparence. Toutefois, un lieu encombré, mal rangé, avec du matériel qui traîne ou des zones mal entretenues doit alerter. L’ordre matériel est souvent le reflet de l’ordre sanitaire.
Le troisième point concerne le professionnalisme des équipes. Un personnel qui applique naturellement l’hygiène des mains, utilise les protections adaptées, évite les contacts inutiles et agit avec méthode inspire une confiance justifiée. La prévention des contaminations croisées se lit souvent dans les habitudes les plus simples.
La qualité de l’information donnée aux proches constitue un autre repère. Une structure fiable explique avec sobriété ce qui est possible, ce qui ne l’est pas, et pourquoi certaines règles existent. Elle n’installe pas d’inquiétude inutile, mais elle ne banalise pas non plus les précautions. Cette transparence maîtrisée est un bon signe.
Enfin, la capacité de la morgue à concilier sécurité et dignité reste essentielle. Une prévention bien menée ne rend pas le lieu inhumain. Au contraire, elle permet de préserver des conditions d’accueil stables, respectueuses et rassurantes. La qualité sanitaire et la qualité humaine ne s’opposent pas : elles se renforcent mutuellement.
Repères essentiels pour comprendre la sécurité sanitaire en morgue
| Élément observé | Ce que cela signifie pour le client | Bénéfice concret |
|---|---|---|
| Séparation des espaces | Les zones techniques et les zones d’accueil ne se mélangent pas | Moins de risques de contact avec des flux sensibles |
| Circuits organisés | Les corps, le matériel, les déchets et les visiteurs suivent des parcours distincts | Réduction des croisements et des erreurs |
| Conservation réfrigérée maîtrisée | Les corps sont conservés dans des conditions stables et confinées | Limitation des dégradations et des manipulations inutiles |
| Personnel équipé et formé | Les agents utilisent les bonnes protections au bon moment | Meilleure sécurité pour tous les intervenants |
| Hygiène des mains rigoureuse | Les contacts entre zones à risque et zones propres sont interrompus | Baisse du risque de transmission indirecte |
| Désinfection du matériel | Les brancards, tables et surfaces sont remis en état après usage | Protection du corps suivant et du personnel |
| Gestion stricte des fluides et souillures | Les incidents sont contenus et traités immédiatement | Évite la diffusion à d’autres surfaces ou espaces |
| Tri du linge et des déchets | Les éléments souillés suivent un circuit séparé | Réduction du risque environnemental |
| Traçabilité fiable | Chaque corps et chaque opération sont suivis précisément | Moins de confusions, moins de manipulations |
| Accueil des familles dans un espace préparé | Le recueillement se fait dans un cadre propre et maîtrisé | Sécurité sanitaire et respect du moment |
FAQ sur la prévention des contaminations croisées en morgue
La morgue peut-elle totalement supprimer tout risque de contamination croisée ?
Aucune structure ne peut promettre un risque absolument nul dans l’absolu, mais une morgue bien organisée peut le réduire très fortement grâce à la superposition de plusieurs barrières : séparation des zones, hygiène des mains, désinfection, équipements de protection, traçabilité et protocoles stricts.
Pourquoi la séparation des espaces est-elle si importante ?
Parce qu’elle évite qu’un élément provenant d’une zone technique ou souillée circule dans un espace plus propre ou destiné aux familles. Cette séparation limite les contacts indirects et facilite le contrôle sanitaire.
Le froid dans les chambres mortuaires tue-t-il tous les microbes ?
Non. Le froid ralentit surtout les processus de dégradation et contribue à stabiliser l’état du corps. Il aide à mieux maîtriser l’environnement, mais il ne remplace ni le nettoyage, ni la désinfection, ni les autres mesures de prévention.
Les professionnels portent-ils toujours des protections ?
Ils portent des protections adaptées à la tâche réalisée et au niveau de risque. L’important n’est pas seulement de porter un équipement, mais de l’utiliser correctement, de le changer au bon moment et de l’enlever selon le protocole.
Pourquoi l’hygiène des mains reste-t-elle essentielle même avec des gants ?
Parce que les gants peuvent être contaminés, mal retirés ou utilisés trop longtemps. L’hygiène des mains permet d’interrompre les transferts invisibles entre les corps, les surfaces, le matériel et les autres zones du service.
Que se passe-t-il en cas de fuite ou de souillure accidentelle ?
La zone est sécurisée, la souillure est contenue, le matériel utilisé est éliminé ou orienté vers le bon circuit, puis la surface est nettoyée et désinfectée selon un protocole précis. L’objectif est d’empêcher toute diffusion.
Les familles risquent-elles d’être exposées lors d’une visite ?
Dans une organisation correcte, le risque est fortement limité. Les familles empruntent un parcours distinct des zones techniques et sont accueillies dans un espace préparé, propre et entretenu entre les visites.
La traçabilité a-t-elle un lien avec l’hygiène ?
Oui. Une bonne traçabilité réduit les manipulations inutiles, les erreurs d’emplacement et les ouvertures répétées de compartiments. Moins il y a de gestes inutiles, moins il y a de possibilités de contamination croisée.
Le linge et les déchets jouent-ils vraiment un rôle dans la prévention ?
Oui, un rôle majeur. Un drap, une alèse ou un consommable souillé peuvent transporter des agents biologiques s’ils sont mal retirés, mal stockés ou déplacés dans un circuit non adapté.
Comment reconnaître une structure mortuaire sérieuse sur ce point ?
On observe généralement des locaux propres et ordonnés, des parcours clairs, un personnel calme et équipé, une organisation cohérente, une bonne qualité d’accueil et une impression générale de rigueur sans agitation inutile.
Pourquoi parle-t-on de contaminations croisées et pas seulement de contamination ?
Parce que le problème n’est pas seulement la présence initiale d’un risque, mais son transfert d’un support à un autre : d’un corps à un chariot, d’un chariot à une poignée, d’une poignée à un agent, puis à une autre zone. Toute la prévention vise à casser cette chaîne.
La prévention sanitaire réduit-elle l’humanité du lieu ?
Non, au contraire. Plus une morgue est bien organisée sur le plan sanitaire, plus elle peut offrir un accueil digne, serein et respectueux. La rigueur protège à la fois les personnes et la qualité du moment vécu.