Comprendre le rôle stratégique de la morgue dans l’écosystème hospitalier
La morgue hospitalière est souvent perçue comme un espace isolé, discret, presque en marge du fonctionnement global d’un établissement de santé. Pourtant, elle constitue un maillon essentiel de la chaîne hospitalière. Elle accueille des corps provenant de services très divers, parfois dans des contextes complexes : décès liés à des maladies infectieuses, prise en charge post-opératoire, décès en réanimation, situations médico-légales, pathologies chroniques lourdes, accidents ou encore cas nécessitant une conservation temporaire avant transfert. Dans cet environnement, la désinfection ne relève pas d’une simple exigence de propreté. Elle représente une mesure structurante de prévention des risques professionnels.
Le personnel hospitalier qui intervient dans une morgue peut appartenir à plusieurs catégories : agents mortuaires, brancardiers, personnels techniques, équipes de nettoyage spécialisées, soignants, médecins, anatomopathologistes, cadres de santé, agents de maintenance, intervenants funéraires, prestataires externes et parfois forces de l’ordre ou autorités judiciaires. Tous n’ont pas la même fréquence d’exposition ni les mêmes missions, mais tous peuvent être concernés, directement ou indirectement, par la qualité du protocole de désinfection appliqué dans ces locaux.
L’enjeu est double. D’une part, il s’agit de protéger les professionnels contre les agents biologiques présents sur les surfaces, dans les fluides ou dans l’air ambiant selon les contextes. D’autre part, il faut éviter que la morgue devienne un point de circulation de contaminants vers d’autres zones de l’hôpital. Une désinfection efficace agit donc comme une barrière sanitaire. Elle protège les personnes qui travaillent sur place, celles qui y passent ponctuellement et, plus largement, le fonctionnement de l’établissement.
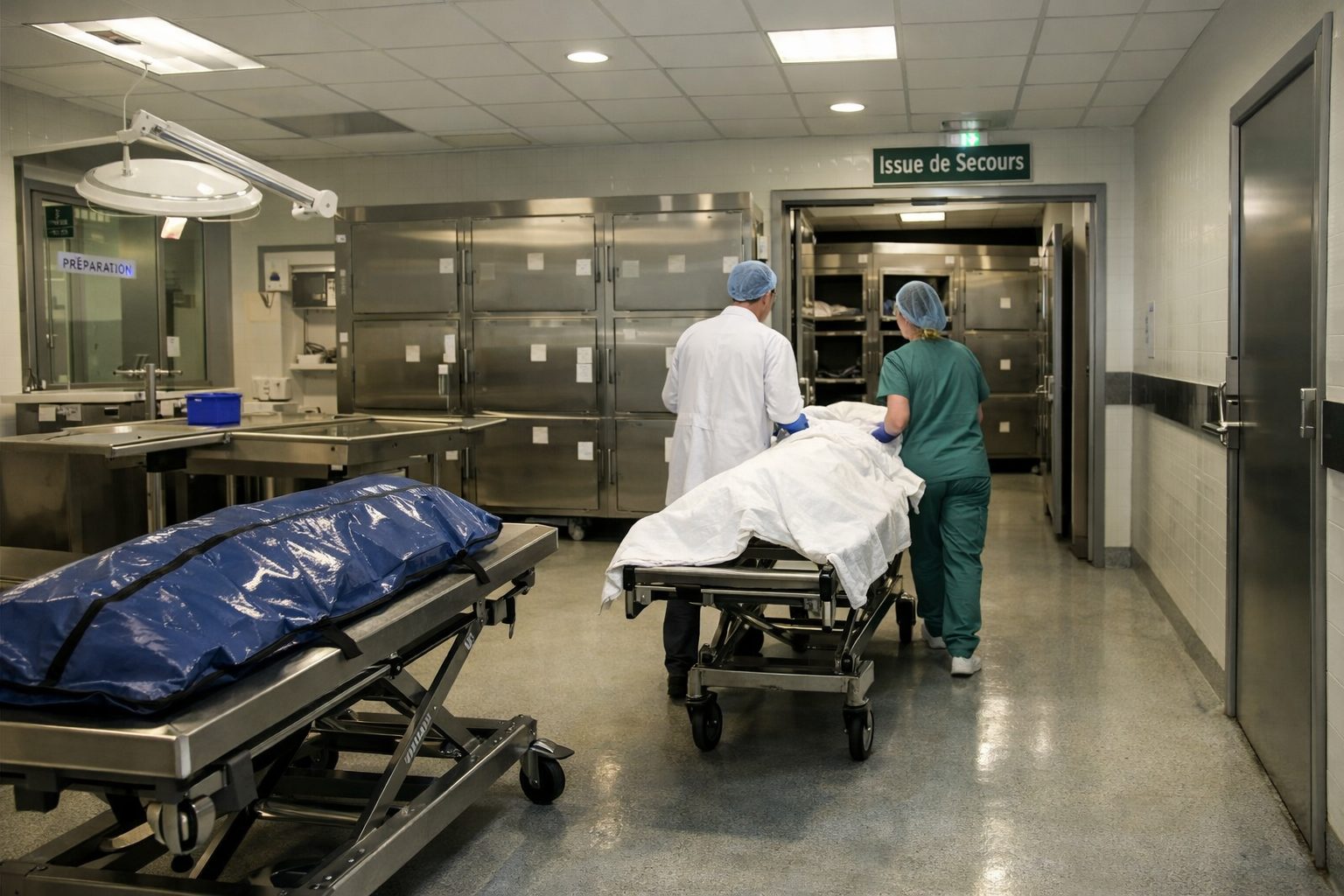
Dans l’imaginaire collectif, la morgue est associée au calme et à l’immobilité. En réalité, c’est un lieu technique, soumis à une organisation précise, à des flux, à des équipements spécialisés, à des procédures de manutention et à des exigences réglementaires fortes. Le corps humain après le décès peut encore être porteur de micro-organismes pathogènes. Les surfaces de travail, les poignées, les tables de préparation, les chariots, les chambres froides, les siphons, les instruments, les équipements de protection et les zones de circulation peuvent ainsi devenir des supports de contamination si le nettoyage et la désinfection ne sont pas réalisés avec méthode.
La désinfection de morgue protège donc le personnel hospitalier parce qu’elle réduit la charge microbienne dans un espace où le risque d’exposition n’est jamais théorique. Elle fait partie des fondamentaux de la sécurité au travail, au même titre que les équipements de protection individuelle, la formation, la ventilation, la traçabilité et l’organisation des circuits. Sans elle, l’établissement s’expose à des accidents professionnels, à des contaminations croisées, à des interruptions d’activité et à une dégradation de la confiance des équipes.
Pourquoi le risque biologique reste présent après le décès
Une idée fausse persiste parfois : le décès ferait disparaître instantanément le risque infectieux. En pratique, ce n’est pas le cas. La mort d’une personne ne neutralise pas automatiquement les bactéries, les virus, les champignons ou d’autres agents biologiques présents dans l’organisme ou dans certains fluides. Selon la pathologie initiale, les conditions de conservation, le délai entre le décès et la prise en charge, ainsi que les actes réalisés avant ou après le décès, le corps peut rester une source potentielle d’exposition.
Certaines infections respiratoires, digestives, cutanées ou systémiques peuvent encore poser un risque lors des manipulations. Les liquides biologiques, les sécrétions, les exsudats, le sang résiduel, les pansements souillés, certains dispositifs médicaux laissés en place ou encore les draps et housses de transport participent à cette réalité opérationnelle. Le danger ne réside pas uniquement dans le contact direct avec le corps. Il peut aussi se manifester à travers les surfaces souillées, les projections, les objets contaminés, les mains mal désinfectées ou les équipements insuffisamment entretenus.
La morgue concentre ainsi une série de facteurs de risque. Le personnel peut être exposé lors du transfert du corps, de son installation en chambre froide, de la toilette mortuaire, de la préparation à une levée de corps, d’un examen externe, d’une autopsie ou d’une simple manipulation administrative impliquant l’ouverture d’un compartiment ou le déplacement d’un support. Chaque étape crée des points de contact. Or, plus les points de contact sont nombreux, plus la discipline de désinfection devient déterminante.
Le risque peut également varier selon la nature des lieux. Une morgue moderne bien ventilée, dotée de circuits clairs, d’un zonage propre et sale, d’un matériel adapté et de protocoles rigoureux, n’expose pas les équipes de la même manière qu’un espace exigu, peu renouvelé en air, mal entretenu ou soumis à une forte pression d’activité. C’est précisément pour compenser les incertitudes liées aux situations réelles que la désinfection doit être pensée comme systématique, standardisée et proportionnée au niveau de risque.
Cette vigilance continue protège le personnel hospitalier de deux façons. Elle agit d’abord en prévention primaire, en diminuant les probabilités de contact avec des micro-organismes viables. Elle intervient ensuite en prévention secondaire, en limitant l’impact d’un incident, par exemple lorsqu’une projection a lieu, lorsqu’une surface a été souillée ou lorsqu’un doute existe sur l’historique infectieux du défunt. Une morgue bien désinfectée réduit la charge du risque, même quand l’information clinique est incomplète.
Les principaux dangers auxquels le personnel est exposé en morgue
La protection du personnel hospitalier passe d’abord par une lecture lucide des dangers concrets. Dans une morgue, l’exposition ne se limite pas à une menace abstraite. Elle se traduit par des risques précis, observables dans les gestes quotidiens et dans l’environnement technique.
Le premier danger est le contact avec des fluides biologiques. Lors du transfert ou de la préparation d’un corps, des écoulements peuvent se produire. Même lorsqu’ils sont limités, ils suffisent à contaminer des gants, des surfaces, un sol, un plan de travail ou un matériel roulant. Sans désinfection adaptée, ces zones deviennent des réservoirs invisibles de contamination.
Le deuxième danger est la contamination manuportée. Les mains sont un vecteur majeur de transmission dans tous les environnements de soins, et la morgue n’échappe pas à cette logique. Un agent touche un chariot, ouvre une porte, ajuste une housse, manipule un document, remet en place un équipement : sans rupture correcte des chaînes de transmission, chaque geste peut propager des micro-organismes vers d’autres objets ou vers d’autres professionnels.
Le troisième danger concerne les surfaces fréquemment sollicitées. Poignées, boutons de commande, poignets de chariots, commandes de monte-charge, rampes, tables, rebords, plans de préparation, robinets, interrupteurs, claviers et terminaux de saisie font partie des zones à haut risque. Une surface visuellement propre n’est pas nécessairement microbiologiquement sûre. C’est ici que la désinfection méthodique prend toute sa valeur.
Le quatrième danger est lié aux aérosols et aux microprojections, notamment lorsqu’un nettoyage mal conduit disperse au lieu de neutraliser, ou lorsque certaines interventions techniques provoquent des remises en suspension. Les procédures de désinfection, le choix des produits, le type de support utilisé et les gestes de l’opérateur ont donc un impact direct sur la sécurité.
Le cinquième danger concerne la circulation croisée entre la morgue et d’autres secteurs. Un agent peut sortir de la zone mortuaire pour aller chercher du matériel, transmettre une information, accompagner une famille, croiser des collègues ou intervenir ailleurs dans l’établissement. Si la désinfection des locaux, du matériel et des mains est insuffisante, le risque ne reste pas confiné.
Enfin, il faut ajouter les dangers indirects : fatigue, routine, sous-estimation du risque, tension émotionnelle, surcharge de travail, défaut de formation ou manque de lisibilité des protocoles. Dans ces contextes, même un bon niveau d’équipement ne suffit pas. La désinfection protège réellement le personnel lorsqu’elle est intégrée à une culture de sécurité, répétée, contrôlée et comprise par tous.
La désinfection comme barrière de protection avant même les équipements individuels
Les équipements de protection individuelle jouent un rôle essentiel : gants, surblouses, masques, lunettes, visières, tabliers imperméables, protections de chaussures selon les situations. Pourtant, ils ne constituent pas à eux seuls la réponse principale. Une erreur fréquente consiste à croire qu’un agent bien protégé par son équipement peut évoluer sans risque dans un environnement insuffisamment désinfecté. C’est une illusion.
Les équipements individuels protègent la personne au moment de l’acte, mais ils ne neutralisent pas durablement l’environnement. Une surface contaminée reste contaminée. Un chariot mal désinfecté devient un vecteur. Une table insuffisamment traitée expose l’opérateur suivant. Un sol souillé augmente la probabilité de dissémination. L’équipement individuel intervient donc comme dernière ligne, pas comme unique rempart.
La désinfection, elle, agit en amont. Elle réduit le niveau général de contamination et transforme l’espace de travail en environnement maîtrisé. C’est cette maîtrise de fond qui permet ensuite aux équipements d’être pleinement efficaces. Autrement dit, le personnel hospitalier est mieux protégé lorsque les barrières se cumulent : organisation, ventilation, zonage, désinfection, hygiène des mains, équipements, traçabilité et formation.
Dans une morgue, cette logique est particulièrement importante, car de nombreux gestes sont répétitifs. Le risque n’est pas seulement dans l’acte exceptionnel, il se niche dans l’ordinaire. Ouvrir une chambre froide, tirer un support, positionner un corps, nettoyer un plan, jeter un consommable, déplacer un bac, contacter un service, réceptionner un transfert : tous ces gestes deviennent plus sûrs lorsque l’environnement a été désinfecté selon une fréquence adaptée et avec des produits appropriés.
Cette approche en couches successives améliore aussi le sentiment de sécurité des équipes. Un professionnel qui sait que les procédures sont rigoureuses, que les surfaces critiques sont traitées, que les contrôles existent et que la désinfection n’est pas laissée au hasard, travaille avec davantage de sérénité. Cette sérénité n’est pas un confort secondaire. Elle influence la qualité des gestes, la concentration, le respect des procédures et, in fine, la protection collective.
Ce que la désinfection élimine concrètement dans une morgue
Parler de désinfection de façon générale ne suffit pas. Pour comprendre comment elle protège le personnel hospitalier, il faut préciser ce qu’elle cherche à éliminer ou à réduire. L’objectif d’une désinfection n’est pas forcément la stérilité absolue de tous les espaces, mais une baisse contrôlée de la charge microbienne à un niveau compatible avec la sécurité des usages.
Dans une morgue, la désinfection cible en priorité les micro-organismes susceptibles d’être présents sur les surfaces, les instruments, les équipements roulants, les plans de travail, les dispositifs de conservation, les poignées, les zones humides et les abords des circuits de manipulation. Cela inclut différents types de bactéries environnementales ou pathogènes, des virus pouvant persister sur certaines matières pendant un temps variable, ainsi que certains champignons.
L’efficacité réelle dépend de plusieurs facteurs. Le choix du produit est déterminant : spectre d’activité, temps de contact, compatibilité avec les matériaux, stabilité, modalités d’application, sécurité d’emploi pour l’opérateur. Le mode opératoire l’est tout autant : nettoyage préalable si nécessaire, dilution correcte, utilisation d’un support propre, respect du temps d’action, ordre logique de traitement du propre vers le sale et du haut vers le bas, renouvellement des consommables, élimination adaptée des déchets.
Une désinfection bien menée réduit le risque de contamination par contact direct ou indirect. Par exemple, si une table de préparation a été souillée puis convenablement nettoyée et désinfectée, le professionnel suivant ne sera pas exposé au même niveau de risque qu’en l’absence de traitement. De la même manière, si les poignées de portes, commandes et chariots sont intégrés à une routine stricte, la chaîne de transmission par les mains est nettement freinée.
Il faut également rappeler que la désinfection ne compense pas un mauvais entretien général. Une surface encombrée, abîmée, poreuse ou mal conçue sera plus difficile à sécuriser. C’est pourquoi la protection du personnel hospitalier repose aussi sur la qualité des revêtements, l’ergonomie des équipements et la facilité de décontamination des matériels utilisés.
Les zones critiques de la morgue qui exigent une vigilance renforcée
Toutes les surfaces d’une morgue n’ont pas le même niveau de sensibilité. Certaines zones appellent une attention renforcée, car elles cumulent fréquence de contact, risque de souillure et importance fonctionnelle. Identifier ces zones permet d’orienter les efforts de désinfection là où ils produisent le plus d’effet sur la protection du personnel hospitalier.
Les tables de préparation figurent parmi les zones les plus critiques. Elles accueillent le corps pendant différentes manipulations et peuvent être exposées à des liquides biologiques, à des draps souillés, à des consommables utilisés ou à des projections. Leur désinfection doit être systématique, complète et tracée.
Les chariots et supports de transport sont également prioritaires. Ils circulent entre services, couloirs, ascenseurs et zones techniques. Lorsqu’ils ne sont pas parfaitement nettoyés et désinfectés entre deux usages, ils peuvent transporter le risque d’une zone à l’autre. Cela concerne autant les surfaces visibles que les poignées, roulettes, barres de guidage et mécanismes d’ajustement.
Les chambres froides, leurs poignées, joints, plans de glissement et commandes doivent aussi faire l’objet d’un protocole précis. Ce sont des espaces fréquemment sollicités, parfois dans l’urgence, et leur sécurisation conditionne celle des actes d’ouverture, de fermeture et de manutention.
Les sols représentent un autre point sensible. Ils peuvent recevoir des écoulements, des gouttes, des particules ou des résidus transportés par les roues et les chaussures. Un sol mal entretenu n’augmente pas seulement le risque microbiologique. Il favorise aussi les accidents de glissade, ce qui ajoute une dimension supplémentaire à la sécurité du personnel.
Les sanitaires attenants, les vestiaires, les zones de lavage des mains, les éviers techniques, les bondes, les siphons, les bacs de prélavage et les circuits d’évacuation ne doivent jamais être négligés. Ils participent au maintien ou à la rupture de l’écosystème microbien local. Une mauvaise gestion de ces zones affaiblit toute la stratégie de prévention.
Enfin, les points de contact administratifs ou numériques méritent une vigilance croissante : poignées de tiroirs, écrans tactiles, claviers, téléphones, lecteurs de badge, commandes de portes automatiques. Parce qu’ils sont associés à des tâches non perçues comme “sales”, ils échappent parfois aux routines. Pourtant, ils jouent un rôle majeur dans la circulation des contaminants par les mains.
Comment un protocole rigoureux réduit le risque de contamination croisée
Le mot “protocole” peut sembler abstrait ou administratif. Dans une morgue, il désigne pourtant un ensemble de gestes très concrets qui protègent les professionnels au quotidien. La désinfection n’est réellement efficace que lorsqu’elle s’inscrit dans un protocole lisible, stable et contrôlable. Sans protocole, même des produits performants et des équipes consciencieuses peuvent laisser des failles.
La contamination croisée survient lorsqu’un contaminant passe d’une personne, d’un corps, d’un objet ou d’une zone à un autre support, puis à une autre personne ou à une autre zone. C’est précisément ce que le protocole vise à empêcher. Il définit qui fait quoi, quand, comment, avec quel produit, sur quelle surface, selon quelle fréquence et avec quelle traçabilité.
Un protocole bien construit précise, par exemple, la différence entre le nettoyage courant, la désinfection après manipulation, la remise en état après incident, la désinfection terminale d’une zone, la gestion des déchets, le traitement des textiles, la décontamination du matériel réutilisable et l’ordre des opérations. Cette précision limite les interprétations personnelles, la routine approximative et les oublis.
Pour le personnel hospitalier, le bénéfice est immédiat. Lorsqu’une règle claire impose la désinfection d’un chariot après chaque transfert, la probabilité qu’un agent manipule ensuite un support contaminé diminue fortement. Lorsqu’une table doit être traitée entre deux prises en charge, l’utilisateur suivant ne dépend pas de l’impression visuelle laissée par son collègue. Lorsqu’une procédure encadre la gestion d’un écoulement, l’équipe gagne en réactivité et en sécurité.
Le protocole réduit aussi les angles morts entre métiers. Dans les environnements complexes, les risques apparaissent souvent aux interfaces : entre agents mortuaires et prestataires, entre nettoyage hôtelier et nettoyage spécialisé, entre services cliniques et secteur mortuaire, entre technique et soignant. Si les responsabilités sont floues, certaines tâches ne sont faites par personne ou sont faites trop tard. Une désinfection protectrice repose donc sur une répartition explicite des missions.
Il ne faut pas sous-estimer la dimension psychologique de cette organisation. Dans un secteur émotionnellement chargé comme la morgue, le protocole apaise. Il apporte un cadre. Il permet aux professionnels de se concentrer sur la justesse du geste plutôt que sur l’improvisation. Et cette stabilité contribue directement à la protection collective.
Le rôle central de l’hygiène des mains dans l’efficacité globale de la désinfection
Aucune stratégie de désinfection de morgue ne peut protéger durablement le personnel hospitalier si l’hygiène des mains n’est pas prise au sérieux. Les mains relient tout : les surfaces, les équipements, les corps, les consommables, les poignées, les téléphones, les blouses, les gants et les visages. Elles sont à la fois outil de travail et principal vecteur de propagation.
La désinfection des locaux réduit la présence des contaminants dans l’environnement, mais l’hygiène des mains évite de les redistribuer. Les deux dimensions sont indissociables. Une surface correctement désinfectée peut être recontaminée en quelques secondes par une main souillée. À l’inverse, des mains parfaitement nettoyées ne suffisent pas à sécuriser un environnement mal entretenu. La protection du personnel naît de l’articulation entre environnement désinfecté et pratiques manuelles maîtrisées.
Dans une morgue, l’hygiène des mains doit intervenir avant l’enfilage des gants, après leur retrait, après tout contact avec une surface potentiellement contaminée, après la gestion des déchets, après le nettoyage de matériel, avant de toucher un équipement administratif, avant de quitter la zone et après tout incident. Les gants n’annulent pas cette obligation. Ils créent une barrière, mais leurs surfaces externes peuvent devenir contaminées très rapidement.
Une culture solide de l’hygiène des mains renforce aussi la qualité de la désinfection, car elle oblige les équipes à percevoir les surfaces comme des maillons de transmission. Cette conscience modifie le comportement. Elle réduit les gestes inutiles, encourage la discipline dans les circuits et favorise l’identification des points de contact oubliés.
Pour le personnel hospitalier, le bénéfice va au-delà du risque infectieux immédiat. Une bonne hygiène des mains diminue le stress professionnel, car elle donne un moyen d’action concret et immédiat face à l’incertitude. Dans des situations où l’historique infectieux du défunt est incomplet ou en attente de confirmation, la rigueur sur les mains devient une ressource de sécurité essentielle.
Les produits de désinfection : un choix technique qui influence directement la sécurité
On ne protège pas les équipes avec n’importe quel produit, ni avec n’importe quelle méthode d’application. Le choix des désinfectants utilisés en morgue a un impact direct sur la sécurité du personnel hospitalier, à deux niveaux : l’efficacité microbiologique et la sécurité d’usage.
Un produit doit d’abord être adapté au niveau de risque et aux surfaces concernées. Un désinfectant insuffisamment actif, mal dilué, appliqué trop rapidement ou incompatible avec le matériau perd une grande partie de son intérêt. À l’inverse, un produit trop agressif, irritant, mal ventilé ou mal manipulé peut exposer le personnel à d’autres risques : inhalation, irritation cutanée, atteinte oculaire, dégradation des supports ou réaction chimique en cas de mélange inapproprié.
C’est pourquoi la désinfection protectrice ne se résume jamais à “passer un produit”. Elle suppose une réflexion sur les familles de produits, leurs usages autorisés, leurs conditions de stockage, leurs temps de contact, leurs incompatibilités, leurs supports d’application et la formation des utilisateurs. Un bon protocole précise tout cela. Il évite notamment les erreurs fréquentes : surdosage, sous-dosage, utilisation d’un produit sur une surface non prévue, essuyage immédiat empêchant le temps de contact, mélange accidentel, réemploi de lavettes souillées, préparation anticipée d’une solution devenue inefficace.
Le personnel hospitalier bénéficie aussi d’un choix technique pertinent parce qu’il gagne en prévisibilité. Lorsque les produits sont standardisés, identifiés, accessibles, accompagnés d’instructions claires et intégrés à une logique de stock cohérente, les équipes travaillent avec moins d’hésitations et moins de bricolage. Cette stabilité réduit le risque d’erreur opérationnelle.
Un autre aspect souvent sous-estimé concerne l’acceptabilité des produits. Une solution de désinfection très efficace mais difficile à utiliser, trop odorante, irritante ou contraignante sera parfois mal appliquée. À l’inverse, un produit ergonomique, bien intégré à la routine et compatible avec le rythme réel du travail sera mieux respecté. La sécurité ne dépend donc pas uniquement des performances théoriques, mais aussi de l’adéquation entre le produit, le lieu et les pratiques.
La fréquence de désinfection : pourquoi la régularité protège autant que l’intensité
Dans les environnements à risque, la fréquence de désinfection compte autant que le niveau d’exigence ponctuel. Une morgue ne devient pas sûre parce qu’elle est très bien nettoyée une fois par jour puis laissée sans reprise malgré des manipulations multiples. La protection du personnel hospitalier dépend de la régularité des interventions.
Il faut distinguer plusieurs temporalités. Il y a la désinfection programmée, liée à l’entretien courant et aux routines journalières. Il y a la désinfection entre deux prises en charge ou après un acte donné. Il y a la désinfection renforcée après un incident, une souillure visible ou une situation à risque particulier. Enfin, il y a les remises en état plus complètes à fréquence définie, souvent hebdomadaire ou selon le niveau d’activité.
Cette organisation temporelle protège le personnel parce qu’elle évite l’accumulation silencieuse du risque. Une surface légèrement souillée, puis réutilisée, puis de nouveau touchée, puis exposée à d’autres manipulations devient progressivement un foyer de dissémination. En intervenant tôt et régulièrement, on casse cette dynamique.
La fréquence doit être pensée en fonction de l’activité réelle. Une morgue très sollicitée, recevant des transferts nombreux ou assurant des actes techniques fréquents, ne peut pas fonctionner avec le même rythme d’entretien qu’une structure à faible rotation. De même, certaines zones ont besoin d’une vigilance par usage, tandis que d’autres relèvent davantage d’une désinfection planifiée.
Pour les équipes, cette régularité crée un environnement fiable. Elle limite les situations ambiguës du type : “Est-ce que cela a déjà été fait ?”, “Qui devait le faire ?”, “Peut-on réutiliser ce chariot ?”, “Cette table est-elle sécurisée ?”. Or chaque incertitude favorise soit un risque réel, soit une perte de temps, soit une tension entre collègues. La désinfection régulière protège donc aussi l’organisation et la qualité relationnelle du travail.
La traçabilité, levier discret mais décisif de protection des équipes
La traçabilité peut donner l’impression d’une contrainte administrative supplémentaire. En réalité, dans une morgue, elle constitue un outil de protection concret pour le personnel hospitalier. Tracer la désinfection, c’est rendre visible ce qui ne l’est pas naturellement : la date, l’heure, la zone traitée, le produit utilisé, l’agent responsable, l’incident éventuel, la non-conformité constatée, la remise en état effectuée.
Sans traçabilité, la sécurité repose sur la mémoire individuelle et sur la confiance implicite. Cela peut fonctionner ponctuellement, mais c’est fragile. En cas d’oubli, de changement d’équipe, de surcharge d’activité, d’urgence ou de litige, personne ne sait précisément ce qui a été fait. Avec une traçabilité simple et fiable, le doute diminue.
Pour le personnel, l’avantage est immédiat. Un agent qui entre dans la zone sait si la désinfection programmée a bien été réalisée. Une équipe qui reprend le relais peut identifier les opérations déjà faites. Un responsable peut détecter des irrégularités récurrentes et ajuster l’organisation. En cas d’exposition accidentelle, la reconstitution des événements devient plus précise, ce qui améliore la réponse post-incident.
La traçabilité contribue aussi à la reconnaissance du travail réel. Les tâches de désinfection sont souvent peu visibles alors qu’elles ont une forte valeur préventive. Les enregistrer, c’est affirmer qu’elles ne sont ni accessoires ni secondaires. Cette reconnaissance renforce l’adhésion des équipes et la continuité des bonnes pratiques.
Il ne s’agit pas de multiplier les formulaires inutiles. Une traçabilité protectrice doit être lisible, rapide à renseigner, adaptée au terrain et exploitée intelligemment. Lorsqu’elle devient purement bureaucratique, elle perd son sens. Lorsqu’elle soutient la vigilance et la coordination, elle devient un véritable outil de sécurité.
La formation des équipes : sans compréhension du risque, la désinfection perd de sa force
Un protocole parfait sur le papier ne protège personne s’il n’est pas compris. La désinfection de morgue protège le personnel hospitalier à condition que les équipes sachent pourquoi elles réalisent chaque geste, quels risques elles préviennent et quelles erreurs elles doivent éviter. La formation n’est donc pas un complément. Elle est une composante centrale de l’efficacité.
Former, ce n’est pas seulement expliquer le nom des produits ou montrer le rangement du matériel. C’est relier les procédures à des situations concrètes : écoulement lors d’un transfert, poignée oubliée, chariot réutilisé trop vite, gants gardés trop longtemps, sortie de zone sans friction hydroalcoolique, matériel propre posé sur une surface recontaminée, confusion entre nettoyage et désinfection, mauvaise dilution, non-respect du temps de contact.
Cette pédagogie est déterminante parce que beaucoup de défaillances ne viennent pas d’un refus de bien faire, mais d’une perception partielle du risque. Certains professionnels sous-estiment la persistance des agents biologiques après le décès. D’autres pensent qu’une surface sèche n’est plus dangereuse. D’autres encore confondent un produit détergent avec un désinfectant. La formation corrige ces angles morts.
Le personnel hospitalier bénéficie également d’une formation adaptée parce qu’elle réduit la charge mentale. Lorsqu’un geste est compris, répété, contextualisé et entraîné, il devient plus fluide et plus sûr. L’agent n’a plus besoin d’improviser ou d’hésiter. Cette fluidité limite les oublis et favorise la cohérence entre les équipes.
Il faut aussi penser la formation dans le temps. Une session unique à l’arrivée ne suffit pas. Les pratiques évoluent, les produits changent, les équipes tournent, les habitudes se relâchent. Des rappels réguliers, des mises en situation, des audits pédagogiques et des retours d’expérience sont indispensables pour maintenir un niveau de protection élevé.
L’importance du zonage et des circuits dans la sécurité de la morgue
La désinfection protège le personnel hospitalier plus efficacement lorsqu’elle s’appuie sur un zonage clair. Dans une morgue, le risque n’est pas seulement lié aux objets. Il dépend aussi de la manière dont l’espace est organisé. Un circuit bien conçu permet de séparer les zones propres, les zones techniques, les zones de stockage, les espaces de passage, les secteurs à forte manipulation et les points de sortie.
Pourquoi cela compte-t-il autant ? Parce que la désinfection n’a pas la même logique selon l’endroit. Une zone de réception n’est pas traitée comme une chambre froide. Un vestiaire ne suit pas les mêmes règles qu’une salle de préparation. Une zone administrative ne doit pas être contaminée par des flux techniques. En structurant l’espace, on structure aussi les comportements. On évite qu’un matériel sale croise un circuit propre ou qu’un agent circule sans changement de gants d’une zone à risque vers une zone neutre.
Le zonage améliore également l’efficacité des interventions de nettoyage et de désinfection. Les équipes savent quelles priorités appliquer, quels supports utiliser et comment progresser sans recontaminer ce qui vient d’être traité. Cela réduit le risque de faire un geste juste au mauvais endroit ou au mauvais moment.
Pour les professionnels, un espace lisible réduit le stress opérationnel. On sait où déposer, où attendre, où se frictionner les mains, où changer ses protections, où éliminer les déchets, où accéder au matériel propre. Cette lisibilité protège autant qu’un produit de désinfection, car elle rend les bonnes pratiques plus naturelles et les mauvaises plus visibles.
Même dans des locaux anciens ou contraints, une réflexion sur les circuits peut améliorer nettement la sécurité. Signalétique simple, repérage des zones critiques, rangement cohérent, séparation des flux, mise à disposition stratégique du matériel de désinfection : autant d’éléments qui renforcent concrètement la protection du personnel hospitalier.
Le traitement du matériel roulant et des équipements partagés
Dans de nombreux établissements, la sécurité de la morgue est pensée à travers les pièces fixes : chambres froides, sols, tables, murs, éviers. Pourtant, les équipements partagés et roulants constituent souvent l’un des principaux vecteurs de contamination. Chariots, brancards, supports, conteneurs, bacs, pinces, accessoires de manutention, outils de nettoyage, bennes, poignées de guidage et dispositifs mobiles doivent être intégrés au cœur de la stratégie de désinfection.
Le problème vient de leur mobilité. Un matériel contaminé ne reste pas sur place. Il circule. Il peut sortir de la morgue, passer par un ascenseur, rejoindre un couloir, croiser un autre service, être touché par plusieurs personnes et revenir plus tard. Sans procédure robuste, il relie les zones à risque entre elles.
La désinfection de ces équipements protège donc le personnel hospitalier de manière très directe. Elle réduit le risque de toucher une poignée souillée, de pousser un chariot contaminé, de déposer un support propre sur une structure insuffisamment traitée ou d’utiliser un outil de manutention déjà exposé. Elle protège aussi les agents de nettoyage eux-mêmes, qui manipulent ces équipements dans le cadre de leur mission.
Un point crucial est la distinction entre matériel propre, matériel en attente de désinfection et matériel indisponible pour cause de souillure ou de maintenance. Lorsque cette distinction n’est pas claire, les erreurs de réutilisation augmentent. Une simple codification visuelle, un emplacement défini ou un système d’étiquetage peuvent alors jouer un rôle important.
Il faut également penser au nettoyage du matériel de nettoyage. Une frange, une lavette, un seau ou un support devenu contaminé peut annuler tout le bénéfice de la désinfection. Le personnel est réellement protégé lorsque les outils eux-mêmes sont intégrés au protocole, renouvelés au bon moment et retraités correctement après usage.
Que change une désinfection de qualité dans les situations à forte charge émotionnelle
La morgue n’est pas un lieu technique comme les autres. Elle confronte les professionnels à la mort, au deuil, à la souffrance des familles, à des situations parfois traumatiques et à une forte intensité symbolique. Dans ce contexte, la désinfection a aussi une fonction indirecte mais majeure : elle soutient la stabilité professionnelle des équipes.
Un environnement rigoureusement entretenu donne un cadre. Il signifie que le lieu est tenu, respecté, maîtrisé. Cette maîtrise n’efface pas la charge émotionnelle du travail, mais elle évite qu’elle se double d’un sentiment de désordre ou d’insécurité. Pour le personnel hospitalier, savoir que l’espace est propre, désinfecté, préparé et contrôlé est une forme de soutien psychologique opérationnel.
Dans les situations difficiles, la routine technique protège. Un protocole de désinfection bien intégré permet de se recentrer sur des gestes précis lorsque l’émotion est forte. Il apporte un rythme, une structure, un repère. Cela vaut particulièrement après un décès brutal, un contexte infectieux anxiogène, un afflux inhabituel de corps ou un épisode sanitaire exceptionnel.
Cette dimension est souvent sous-estimée par les organisations. Or la qualité de la désinfection influe sur la perception du lieu par les équipes, par les collègues venant ponctuellement et par les familles lorsqu’elles accèdent à certains espaces. Un environnement négligé dégrade la confiance, alourdit la pénibilité du travail et peut donner le sentiment que la sécurité n’est pas une priorité institutionnelle.
Inversement, une morgue bien tenue renvoie un message clair : le personnel compte, les risques sont pris au sérieux, l’activité mortuaire fait pleinement partie de l’exigence hospitalière. Cette reconnaissance améliore l’engagement, le respect des procédures et la fidélisation des professionnels dans des fonctions parfois difficiles à pourvoir.
Les conséquences d’une désinfection insuffisante pour les professionnels et l’établissement
Pour mesurer la valeur protectrice de la désinfection, il est utile d’envisager l’inverse : que se passe-t-il lorsqu’elle est insuffisante ? Les conséquences ne se limitent pas à un simple défaut d’entretien. Elles peuvent affecter directement la santé, l’organisation et la crédibilité de l’établissement.
Pour les professionnels, le premier impact est l’exposition accrue aux agents biologiques. Cela peut se traduire par des contacts cutanés, des projections, des contaminations indirectes, des irritations liées à des improvisations de produit, voire des déclarations d’accidents de travail ou de situations d’exposition à risque. Même lorsque l’incident n’a pas de suite infectieuse, il génère stress, surveillance, démarches administratives et perte de confiance.
Le deuxième impact est organisationnel. Une morgue dont les procédures de désinfection sont instables produit des retards, des doutes, des conflits de responsabilité, des reprises de nettoyage, des interruptions de flux et une utilisation moins efficiente du matériel. Le personnel consacre alors une énergie importante à compenser les manques du système.
Le troisième impact est managérial et juridique. En cas d’incident, l’absence de protocole, de traçabilité ou de formation fragilise l’établissement. La question de l’obligation de sécurité envers les salariés devient centrale. La désinfection n’est donc pas seulement une pratique technique. Elle s’inscrit dans la responsabilité globale de l’employeur.
Le quatrième impact touche la réputation interne et externe. Les équipes parlent entre elles. Une morgue réputée mal entretenue ou mal sécurisée alimente la défiance. Les prestataires et partenaires deviennent plus réticents. Les familles, lorsqu’elles perçoivent un manque de rigueur, voient leur confiance ébranlée. Cette atteinte symbolique peut être profonde, car le secteur mortuaire engage une sensibilité particulière.
Enfin, une désinfection insuffisante fatigue moralement les équipes. Travailler dans un lieu dont on doute de la sécurité oblige à rester en alerte permanente, à multiplier les gestes compensatoires et à supporter une charge mentale évitable. La bonne désinfection protège donc aussi contre l’usure professionnelle.
Comment la désinfection participe à la continuité des soins et à la sécurité globale de l’hôpital
La morgue n’est pas un univers isolé du reste de l’hôpital. Elle en est une extension fonctionnelle. À ce titre, la qualité de sa désinfection a des effets qui dépassent largement ses murs. Elle participe à la continuité des soins, à la fluidité logistique et à la sécurité sanitaire de l’ensemble de l’établissement.
Lorsqu’un corps est transféré depuis un service de soins vers la morgue, plusieurs équipes interviennent et plusieurs espaces sont mobilisés. Si les protocoles de désinfection ne sont pas robustes, le risque accompagne le flux. Un chariot peut traverser un couloir commun. Un agent peut revenir dans son service après une manipulation. Un ascenseur peut être partagé. Un local annexe peut être sollicité. La morgue n’est donc jamais totalement séparée des autres unités.
La désinfection protège le personnel hospitalier au sens large, y compris ceux qui ne travaillent pas en permanence dans la morgue. Brancardiers, soignants, agents d’entretien, équipes techniques, sécurité incendie, maintenance biomédicale, services logistiques ou administratifs peuvent être concernés par la qualité du dispositif. Plus la morgue est bien sécurisée, moins elle diffuse de risques vers les circuits hospitaliers.
Cette fonction de continuité est particulièrement visible en période de tension sanitaire. Lorsque l’activité augmente, que les délais se raccourcissent ou que des pathologies infectieuses préoccupent les équipes, une morgue bien désinfectée devient un facteur de résilience institutionnelle. Elle permet de maintenir des flux sûrs, d’éviter les interruptions imprévues et de soutenir les autres services.
Il faut aussi souligner l’importance de la coordination avec les équipes de prévention du risque infectieux, de santé au travail et de qualité. La morgue ne doit pas être pensée comme une zone à part gérée uniquement en interne. Lorsqu’elle est intégrée à la stratégie globale de l’hôpital, la désinfection gagne en cohérence, en suivi et en efficacité.
Le lien entre désinfection, qualité de vie au travail et fidélisation des équipes
La qualité de vie au travail dans une morgue dépend de nombreux facteurs : charge émotionnelle, reconnaissance, encadrement, moyens matériels, coopération entre métiers, horaires, niveau de formation, exposition au risque. Parmi ces éléments, la qualité de la désinfection tient une place plus importante qu’on ne le croit.
Un professionnel qui perçoit son environnement comme sûr, maîtrisé et respectueux de sa santé travaille dans de meilleures conditions. Il ressent moins de tension anticipatoire, moins d’inquiétude vis-à-vis des contaminations invisibles et davantage de confiance envers son institution. À l’inverse, un lieu où les produits manquent, où les surfaces restent douteuses, où le matériel est réutilisé sans traçabilité ou où les incidents sont banalisés devient rapidement épuisant.
La désinfection protège donc aussi le personnel hospitalier en agissant sur le climat de travail. Elle favorise la coopération, car les règles communes rassurent. Elle valorise les métiers, car elle montre que les tâches de sécurité sont reconnues et soutenues. Elle réduit la conflictualité autour des responsabilités, car les procédures clarifient qui intervient et quand.
Dans des métiers parfois pénibles et peu visibles, ces éléments comptent énormément pour la fidélisation. Un agent reste plus volontiers dans un secteur où il se sent considéré et protégé. Les établissements qui négligent cette dimension prennent le risque de voir s’installer l’absentéisme, le turnover, la démotivation ou une baisse progressive de l’adhésion aux protocoles.
Investir dans la désinfection n’est donc pas seulement un coût lié à l’hygiène. C’est un levier de gestion humaine. Cela traduit une culture managériale qui place la sécurité concrète au centre, et pas seulement dans les documents cadres.
L’apport des audits et des contrôles pour maintenir une désinfection réellement protectrice
La désinfection ne reste efficace dans le temps que si elle est observée, évaluée et ajustée. Les audits, contrôles de pratiques, vérifications visuelles, retours d’expérience et éventuellement contrôles ciblés de conformité jouent un rôle crucial dans la protection du personnel hospitalier.
Pourquoi ces contrôles sont-ils si utiles ? Parce qu’avec le temps, même les bonnes organisations se relâchent. Une étape saute, un produit change, une équipe s’adapte localement, un matériel vieillit, une habitude se déforme. Sans regard extérieur ou sans autoévaluation structurée, ces glissements deviennent la norme.
L’audit permet de repérer plusieurs types de faiblesses : zones oubliées, mauvaise fréquence, confusion entre nettoyage et désinfection, défaut de traçabilité, matériel mal rangé, support de nettoyage inadapté, non-respect du temps de contact, absence de renouvellement des consommables, stockage non conforme ou défaut de compréhension des consignes. Chacune de ces faiblesses représente un risque potentiel pour le personnel.
L’intérêt n’est pas de sanctionner, mais de corriger. Un audit bien mené protège les équipes parce qu’il transforme les écarts en opportunités d’amélioration. Il rappelle que la désinfection est un processus vivant, pas une routine figée. Il permet aussi de valoriser les bonnes pratiques déjà en place, ce qui renforce l’engagement des professionnels.
Les retours d’expérience après incident sont particulièrement précieux. Lorsqu’un écoulement non anticipé, une projection, un doute sur une surface ou une rupture de circuit se produit, l’analyse de l’événement aide à ajuster le protocole. Le personnel est ainsi mieux protégé à l’avenir, non pas malgré l’incident, mais grâce à ce qu’il permet de comprendre.
Pourquoi la désinfection de morgue est aussi une question de respect professionnel et humain
Réduire la désinfection de morgue à un sujet strictement technique serait incomplet. Elle est aussi une question de respect : respect du personnel hospitalier, respect du défunt, respect des familles et respect de l’institution de soin. Cette dimension éthique renforce encore sa fonction protectrice.
Pour les équipes, un lieu bien désinfecté signifie que leur santé n’est pas considérée comme une variable d’ajustement. Cela dit implicitement : votre travail difficile mérite un environnement sûr. Ce message est puissant, surtout dans un secteur souvent discret et peu valorisé.
Pour le défunt, la qualité de la prise en charge passe aussi par la qualité du cadre matériel. Même si la désinfection vise d’abord la sécurité, elle participe à la dignité du lieu. Un espace propre, maîtrisé, apaisé, sans négligence visible, soutient une approche respectueuse de la mort.
Pour les familles, même lorsqu’elles n’entrent pas dans toutes les zones techniques, l’organisation générale se ressent. La qualité perçue d’un secteur mortuaire tient beaucoup à l’atmosphère, à l’ordre, à la netteté, au professionnalisme. Une désinfection rigoureuse contribue à cette confiance.
Enfin, pour l’hôpital, elle rappelle que la sécurité et la dignité ne s’arrêtent pas au moment du décès. Elles se prolongent jusqu’à la dernière étape de la prise en charge. Cette continuité est essentielle dans la culture du soin.
Ce que recherche concrètement un établissement lorsqu’il renforce la désinfection de sa morgue
Quand un établissement décide d’améliorer la désinfection de sa morgue, il ne cherche pas seulement à “faire plus propre”. Il vise en réalité plusieurs objectifs stratégiques qui convergent tous vers la protection du personnel hospitalier.
Le premier objectif est la réduction du risque d’exposition biologique. Cela reste le cœur du sujet : moins de contamination environnementale, moins de contact à risque, moins d’incidents, moins d’incertitudes.
Le deuxième est la sécurisation des flux. Une morgue bien désinfectée fonctionne mieux. Les équipements peuvent être remis en service plus sereinement, les circuits sont plus lisibles, les zones critiques sont sous contrôle et les interactions avec les autres services sont moins risquées.
Le troisième objectif est la standardisation des pratiques. Renforcer la désinfection permet de limiter la dépendance aux habitudes individuelles. L’établissement gagne en cohérence, y compris lors des remplacements, des périodes de forte activité ou de l’arrivée de nouveaux agents.
Le quatrième est l’amélioration du climat de travail. Quand la sécurité environnementale progresse, les équipes sont généralement plus confiantes, plus stables et plus enclines à respecter les procédures dans leur ensemble.
Le cinquième est la conformité et la traçabilité. L’établissement se donne les moyens de démontrer son sérieux, de suivre ses pratiques et de corriger ses écarts. Cela protège aussi les encadrants et la gouvernance en cas de questionnement.
Enfin, le sixième objectif est l’image de qualité. Dans un domaine aussi sensible que la prise en charge mortuaire, la rigueur concrète compte énormément. Une morgue bien désinfectée reflète une institution qui va au bout de ses responsabilités.
Les bonnes pratiques qui font réellement la différence au quotidien
Au-delà des grands principes, certaines bonnes pratiques ont un impact immédiat et tangible sur la protection du personnel hospitalier en morgue. Ce sont souvent elles qui transforment un protocole correct en dispositif réellement robuste.
La première consiste à distinguer clairement nettoyage et désinfection. Nettoyer enlève les salissures visibles et une partie de la contamination. Désinfecter réduit spécifiquement la charge microbienne. Confondre les deux expose à un faux sentiment de sécurité.
La deuxième est de traiter systématiquement les points de contact fréquents. Ce sont souvent les éléments les plus “banals” qui participent le plus à la transmission : poignées, commandes, robinets, rampes, poignets de chariots, écrans, interrupteurs.
La troisième est de respecter le temps de contact des produits. Une désinfection essuyée trop vite ou interrompue avant son action réelle perd une partie de son efficacité.
La quatrième est de renouveler les supports d’application dès qu’ils deviennent souillés. Réutiliser une lavette contaminée ou un support saturé revient à étaler le risque au lieu de le supprimer.
La cinquième est de désinfecter sans disperser. Les gestes doivent limiter les projections et la remise en suspension. L’ordre d’intervention et la technique comptent autant que le produit.
La sixième est d’intégrer immédiatement tout incident au circuit de traitement : écoulement, rupture de housse, souillure localisée, doute sur une poignée, contact imprévu avec un équipement. Plus la réponse est rapide, plus le personnel est protégé.
La septième est de rendre la désinfection visible dans l’organisation : matériel disponible, check-lists simples, traçabilité claire, zones identifiées, responsabilité connue. Ce qui est visible est plus souvent fait correctement.
Enfin, la huitième est de ne jamais laisser s’installer la routine aveugle. Une morgue est un lieu où l’expérience est précieuse, mais où l’habitude peut devenir dangereuse si elle remplace la vigilance. La désinfection protège lorsqu’elle reste un acte conscient.
Ce que les prestataires spécialisés apportent à la protection du personnel hospitalier
Dans certains contextes, les établissements font appel à des prestataires spécialisés pour tout ou partie des opérations de désinfection en morgue. Cette externalisation partielle ou ciblée ne remplace pas la responsabilité de l’hôpital, mais elle peut renforcer significativement la protection du personnel hospitalier si elle est bien cadrée.
L’intérêt principal réside dans l’expertise. Les intervenants spécialisés maîtrisent généralement les techniques de décontamination, la gestion des zones sensibles, les contraintes des produits, les temps de contact, les circuits propres et sales ainsi que la remise en état après incident ou situation exceptionnelle. Leur intervention peut donc élever le niveau général de sécurité.
Ils apportent aussi de la régularité. Lorsqu’un site connaît des variations d’activité ou des difficultés de personnel, un prestataire bien intégré peut aider à maintenir la continuité des protocoles sans relâchement. Cette constance protège les équipes hospitalières qui restent exposées au quotidien.
Autre avantage : la spécialisation favorise souvent une meilleure traçabilité, une gestion plus rigoureuse des consommables et une mise à jour plus fréquente des procédures. Dans les environnements sensibles, ces apports ont une valeur concrète.
Cependant, la protection du personnel ne progresse que si la coordination est solide. Les rôles doivent être clairs, les interfaces définies, les protocoles partagés et les exigences homogènes entre personnels internes et externes. Une externalisation mal pilotée peut au contraire créer des zones grises dangereuses.
L’idéal est donc une coopération fluide : l’établissement fixe ses standards, vérifie leur application, associe les équipes concernées et s’assure que la désinfection reste pensée du point de vue du risque réel, pas seulement du cahier des charges. Dans cette configuration, le recours à un prestataire peut devenir un véritable levier de protection.
Tableau des bénéfices concrets de la désinfection de morgue pour les équipes hospitalières
| Enjeu pour l’établissement | Action de désinfection mise en place | Bénéfice direct pour le personnel | Impact opérationnel pour le client hospitalier |
|---|---|---|---|
| Réduction du risque biologique | Désinfection systématique des surfaces, tables, chariots et points de contact | Moins d’exposition aux agents pathogènes | Environnement de travail plus sûr et plus conforme |
| Sécurisation des manipulations | Protocoles entre chaque prise en charge et après chaque incident | Gestes réalisés avec davantage de sérénité | Baisse des interruptions, des doutes et des reprises |
| Limitation des contaminations croisées | Traitement des circuits, zonage et hygiène des mains renforcée | Moins de transfert de contaminants entre zones et métiers | Meilleure protection de l’ensemble de l’hôpital |
| Fiabilité des équipements partagés | Décontamination des chariots, supports et matériels roulants | Réduction du risque lors des transports et manutentions | Matériel disponible plus rapidement et sans ambiguïté |
| Protection durable des équipes | Formation, rappels de procédures et traçabilité des opérations | Montée en compétence et diminution du stress professionnel | Organisation plus stable et plus facile à piloter |
| Réactivité face aux situations sensibles | Procédure immédiate après souillure, écoulement ou cas à risque | Réponse plus rapide et plus sécurisée | Continuité d’activité même en contexte tendu |
| Amélioration du climat de travail | Désinfection visible, régulière et contrôlée | Sentiment d’être protégé et reconnu | Meilleure fidélisation des professionnels |
| Qualité perçue du service mortuaire | Environnement maîtrisé, propre et techniquement cohérent | Confiance renforcée dans les procédures | Image institutionnelle plus fiable auprès des familles et partenaires |
FAQ
Pourquoi la morgue représente-t-elle un risque pour le personnel hospitalier ?
Parce qu’elle concentre des situations où les professionnels peuvent être exposés à des fluides biologiques, à des surfaces contaminées, à du matériel partagé et à des circuits techniques sensibles. Le risque ne disparaît pas automatiquement après le décès, ce qui rend la désinfection indispensable.
La désinfection suffit-elle à elle seule pour protéger les équipes ?
Non. Elle fait partie d’un ensemble de mesures complémentaires comprenant l’hygiène des mains, les équipements de protection individuelle, la formation, le zonage, la ventilation, la traçabilité et l’organisation des flux. Son efficacité est maximale lorsqu’elle s’intègre à cette approche globale.
Pourquoi les surfaces semblent-elles propres alors qu’elles peuvent rester dangereuses ?
Parce que l’absence de salissure visible ne signifie pas l’absence de contamination microbiologique. Des micro-organismes peuvent persister sur des poignées, des tables, des chariots ou des commandes sans être détectables à l’œil nu.
Quels sont les équipements les plus souvent oubliés dans les protocoles de désinfection ?
Les points de contact fréquents comme les poignées, les interrupteurs, les écrans, les lecteurs de badge, les poignets de chariots, les roulettes et certains accessoires mobiles sont souvent moins visibles dans les routines, alors qu’ils jouent un rôle important dans la transmission manuportée.
Pourquoi la traçabilité des opérations est-elle si importante ?
Elle permet de savoir précisément ce qui a été désinfecté, quand, par qui et avec quel produit. Cela réduit les doutes entre équipes, facilite la reprise d’activité, améliore la gestion des incidents et renforce la sécurité globale du secteur mortuaire.
Une morgue faiblement fréquentée a-t-elle vraiment besoin de protocoles stricts ?
Oui. Même avec une activité modérée, le risque biologique peut exister. La fréquence des opérations peut être adaptée, mais la rigueur des principes ne doit pas être relâchée. Le danger vient souvent d’un faux sentiment de sécurité lié à la faible rotation.
Quel est le lien entre désinfection et qualité de vie au travail ?
Un environnement bien désinfecté réduit le stress lié aux contaminations invisibles, améliore le sentiment de sécurité, soutient la confiance dans l’organisation et limite l’usure psychologique. Cela contribue à de meilleures conditions de travail dans un secteur déjà exigeant sur le plan émotionnel.
Pourquoi former régulièrement les équipes si les protocoles sont déjà écrits ?
Parce qu’un protocole écrit ne garantit pas sa bonne compréhension. Les pratiques évoluent, les produits changent, les habitudes se déforment et de nouveaux professionnels arrivent. La formation maintient le niveau de vigilance et corrige les erreurs d’interprétation.
Les prestataires externes améliorent-ils toujours la sécurité ?
Ils peuvent l’améliorer fortement s’ils sont spécialisés, bien intégrés et pilotés avec des exigences claires. En revanche, sans coordination rigoureuse avec les équipes internes, ils peuvent créer des zones de flou sur les responsabilités et affaiblir la cohérence du dispositif.
Quel est le principal bénéfice d’une désinfection de morgue bien organisée pour un hôpital ?
Le principal bénéfice est la réduction durable du risque pour les professionnels tout en maintenant des flux sûrs, une meilleure continuité d’activité, une qualité perçue plus élevée et une organisation plus fiable dans un secteur particulièrement sensible.