Comprendre le rôle de la chambre mortuaire dans l’organisation hospitalière
La chambre mortuaire occupe une place particulière dans l’hôpital. Elle n’est ni un simple lieu technique, ni un espace administratif, ni un service d’accueil comparable aux autres unités de soins. Elle représente une zone de transition extrêmement sensible, située à la croisée de plusieurs réalités : la fin du parcours hospitalier du patient, les obligations réglementaires de l’établissement, les attentes des proches, les impératifs logistiques et la nécessité absolue de préserver la dignité du défunt. En période normale, cette mission exige déjà une rigueur importante. En période de forte activité, elle devient encore plus délicate, car l’hôpital doit absorber une hausse du nombre de décès ou de prises en charge post-mortem sans laisser se dégrader la qualité humaine et organisationnelle du service.
Pour bien comprendre comment l’hôpital adapte sa chambre mortuaire, il faut d’abord rappeler que cet espace répond à une finalité précise. Il permet l’accueil temporaire des défunts après le décès, dans des conditions de conservation, d’identification et de respect strictes. Il organise également la relation entre l’établissement, les familles, les opérateurs funéraires, les autorités compétentes et, selon les cas, les services médico-légaux. La chambre mortuaire est donc un maillon structurant du fonctionnement hospitalier. Lorsqu’une période de forte activité survient, l’hôpital ne peut pas se contenter d’augmenter mécaniquement sa capacité. Il doit réviser simultanément ses procédures, ses circuits, ses effectifs, sa communication et ses priorités.
Cette forte activité peut avoir plusieurs origines. Elle peut être saisonnière, par exemple lors des épisodes hivernaux particulièrement sévères, de fortes vagues de chaleur, d’épidémies ou de tensions durables sur certains services comme la gériatrie, les urgences ou la réanimation. Elle peut aussi résulter d’un événement exceptionnel : accident collectif, crise sanitaire, catastrophe locale, afflux inhabituel de patients fragiles ou saturation territoriale des établissements voisins. Dans tous les cas, la chambre mortuaire devient un indicateur très concret de la résilience hospitalière. Sa capacité d’adaptation révèle le degré de préparation de l’établissement face à une montée en charge.
Adapter la chambre mortuaire ne signifie pas seulement trouver des places supplémentaires. Cela implique d’anticiper les flux, de hiérarchiser les interventions, de garantir la traçabilité des corps, d’éviter les erreurs d’identification, de soutenir les équipes confrontées à une pression émotionnelle forte, d’informer les familles avec tact, et d’assurer la continuité des échanges avec les partenaires extérieurs. La difficulté tient au fait que cette adaptation doit se faire rapidement, parfois dans l’urgence, tout en maintenant des standards très élevés. La moindre faille peut avoir des conséquences majeures, qu’elles soient humaines, éthiques, juridiques ou réputationnelles.
Dans cette logique, la chambre mortuaire ne peut jamais être pensée isolément. Son fonctionnement dépend du lien avec les unités de soins, la direction de l’hôpital, les services techniques, la sécurité, l’administration, l’hygiène, les transports internes, les pompes funèbres, les médecins et parfois les magistrats ou les forces de l’ordre. En période de tension, l’adaptation est donc systémique. Elle repose sur une chaîne de coordination plus large que le seul périmètre mortuaire.
Ce qui distingue les hôpitaux les mieux préparés, c’est souvent leur capacité à intégrer la chambre mortuaire dans leur stratégie globale de gestion des pics d’activité. Là où certains établissements subissent la tension, d’autres l’encadrent grâce à des plans gradués, des seuils d’alerte, des procédures de renfort et une gouvernance claire. L’enjeu est simple : continuer à assurer un accompagnement digne, fluide et sécurisé même lorsque le volume de prises en charge augmente fortement.
Identifier ce que recouvre une période de forte activité
L’expression période de forte activité peut sembler générale, mais dans le contexte hospitalier, elle renvoie à des situations très concrètes. Pour la chambre mortuaire, il ne s’agit pas seulement d’un ressenti de surcharge. C’est une phase durant laquelle les ressources habituelles, dimensionnées pour une activité ordinaire, deviennent insuffisantes ou proches de leurs limites. Cette tension peut être mesurée à partir de plusieurs indicateurs : hausse du nombre de décès sur une courte période, augmentation du nombre de corps présents simultanément, saturation des emplacements réfrigérés, allongement des délais de transfert, multiplication des demandes familiales, ou encore complexification des démarches administratives liées à des décès nombreux.
Une forte activité ne signifie pas nécessairement une crise spectaculaire. Elle peut prendre la forme d’une montée progressive, presque silencieuse, qui désorganise les équipes si elle n’est pas détectée tôt. Par exemple, quelques décès supplémentaires par jour sur plusieurs semaines peuvent suffire à déstabiliser une chambre mortuaire aux capacités limitées. L’accumulation crée alors une tension diffuse : les créneaux de transfert se resserrent, les familles sont reçues dans des délais plus courts, les partenaires funéraires sollicitent davantage l’équipe, et les professionnels ont moins de marges pour gérer les imprévus. Ce type de pression prolongée use les organisations autant qu’un pic brutal.
À l’inverse, certaines périodes de forte activité surviennent de manière très abrupte. Une épidémie, une panne régionale de structures voisines, un événement collectif ou une augmentation soudaine des admissions de patients très fragiles peuvent faire grimper rapidement les besoins. Dans ce cas, l’hôpital doit activer sans délai des solutions d’urgence. L’enjeu n’est plus seulement l’optimisation, mais la continuité du service sans rupture.
Il est également important de comprendre que la forte activité en chambre mortuaire ne se réduit pas au nombre absolu de défunts. La complexité des situations compte tout autant. Certains décès impliquent des formalités spécifiques, des besoins de conservation particuliers, des délais contraints, une intervention médico-légale, des échanges avec des autorités ou des conditions de restitution particulières. Quelques dossiers complexes peuvent mobiliser beaucoup plus de temps qu’un volume plus important mais standardisé. L’hôpital doit donc évaluer à la fois la quantité et la nature des prises en charge.
La notion de forte activité dépend enfin de la taille de l’établissement. Un petit hôpital peut être mis en grande difficulté par une hausse modérée, tandis qu’un centre hospitalier important peut absorber un volume supérieur grâce à des équipements plus nombreux et à une organisation plus robuste. Il n’existe donc pas un seuil universel. Chaque établissement définit ses points de vigilance en fonction de ses capacités, de son historique et de son environnement territorial.
Pour bien adapter sa chambre mortuaire, l’hôpital doit disposer d’une lecture très fine de cette activité. Il ne suffit pas de constater qu’il y a trop de flux. Il faut savoir précisément d’où vient la tension, à quel moment elle apparaît, quels acteurs sont les plus sollicités, quelles opérations prennent le plus de temps et quelles ressources atteignent leur point de rupture. Cette analyse conditionne la pertinence des réponses apportées.
Anticiper la montée en charge avant la saturation
L’une des clés de l’adaptation réside dans l’anticipation. Plus l’hôpital identifie tôt une montée en charge, plus il peut mettre en place des mesures souples, graduées et maîtrisées. À l’inverse, lorsqu’il agit trop tard, les marges de manœuvre se réduisent et l’organisation devient essentiellement réactive. Or, en chambre mortuaire, la gestion dans l’urgence pure expose à des risques élevés : erreurs d’identification, retards de prise en charge, tensions avec les familles, fatigue excessive des équipes et perte de fluidité avec les opérateurs extérieurs.
L’anticipation repose d’abord sur la surveillance de signaux faibles. Les établissements les plus organisés suivent la fréquentation de la chambre mortuaire presque comme ils suivent l’occupation des lits. Ils observent l’évolution des décès par service, la durée moyenne de présence des corps, le taux d’occupation des cases réfrigérées, les délais de sortie, les périodes saisonnières sensibles et les tensions observées dans les établissements du territoire. Lorsque plusieurs indicateurs se dégradent en même temps, l’hôpital peut déclencher des mesures préventives avant que la saturation ne soit effective.
Cette logique suppose des outils de pilotage fiables. Cela peut passer par des tableaux de bord quotidiens, des remontées d’alerte structurées, des réunions de coordination, ou encore des procédures de signalement rapides entre la chambre mortuaire, les soins, la direction et les services supports. L’objectif n’est pas de produire une bureaucratie supplémentaire, mais de disposer d’une vision opérationnelle en temps réel. Plus cette vision est claire, plus la réponse peut être proportionnée.
L’anticipation inclut aussi la planification des périodes connues pour être plus tendues. Certains pics reviennent de façon cyclique. Les épisodes hivernaux, les tensions caniculaires, certaines périodes de congés ou les phases d’épidémie respiratoire peuvent faire partie des scénarios déjà identifiés. L’hôpital peut alors préparer des renforts, vérifier les équipements, ajuster les astreintes, rappeler les procédures sensibles et s’assurer que les partenaires extérieurs sont eux aussi prêts à absorber une montée d’activité.
Un autre aspect fondamental de l’anticipation tient à la réserve de solutions. L’établissement qui a cartographié à l’avance ses leviers de renfort réagit mieux qu’un établissement qui improvise. Ces leviers peuvent concerner les ressources humaines, les espaces, les équipements frigorifiques, les transports internes, la répartition des horaires, ou les conventions avec d’autres structures. L’idée n’est pas d’activer tout en même temps, mais de disposer d’un éventail de réponses mobilisables selon l’intensité de la situation.
Enfin, l’anticipation a une dimension humaine. Prévenir les équipes qu’une période sensible approche, rappeler les consignes, organiser des points rapides et clarifier les priorités permet de réduire le stress lié à l’incertitude. Dans des missions aussi délicates que celles de la chambre mortuaire, la préparation psychologique et opérationnelle fait une réelle différence. Elle aide les professionnels à rester concentrés, cohérents et solidaires au moment où l’activité s’accélère.
Ajuster les capacités d’accueil et de conservation
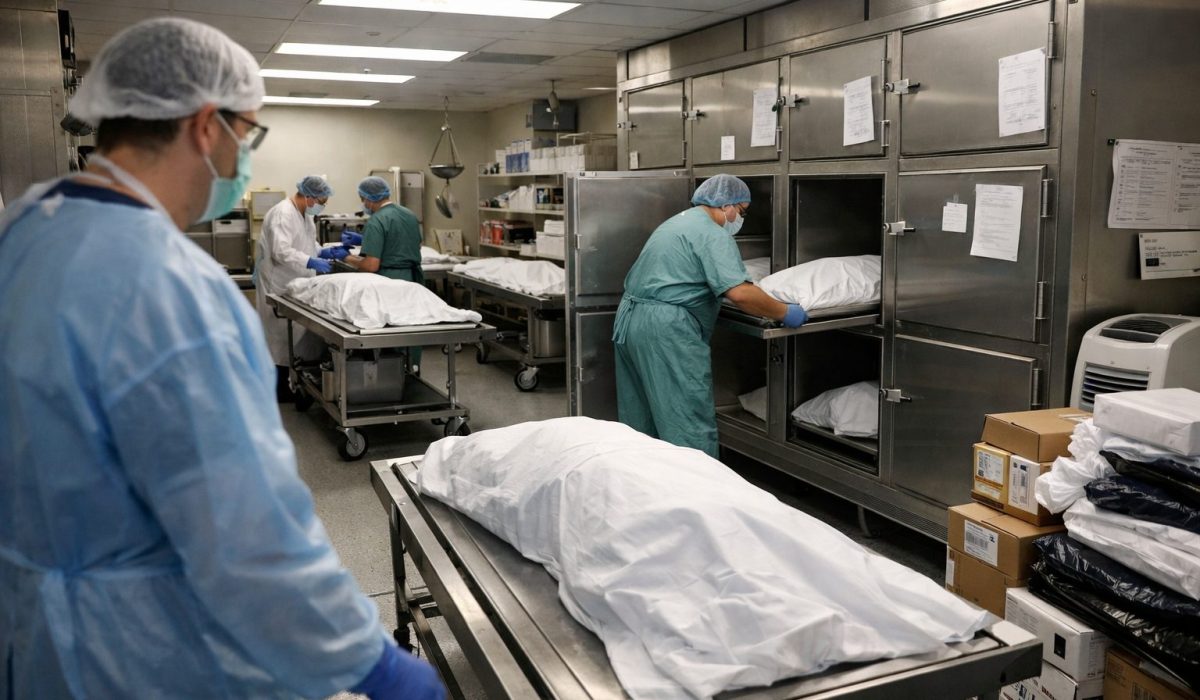
Lorsque l’activité augmente, la première préoccupation visible concerne la capacité physique d’accueil des défunts. La chambre mortuaire dispose généralement d’un nombre limité de places de conservation, souvent en cases réfrigérées, dimensionnées selon l’activité habituelle de l’établissement. En période de forte activité, l’hôpital doit éviter que cette capacité n’atteigne un niveau critique, car la saturation matérielle compromet rapidement toute l’organisation.
L’ajustement peut prendre plusieurs formes. Il peut d’abord consister à optimiser l’occupation des emplacements existants. Cela suppose une excellente visibilité sur les entrées et les sorties, une mise à jour en temps réel des disponibilités, et une coordination étroite avec les familles et les opérateurs funéraires afin de limiter les délais évitables. L’objectif n’est jamais d’accélérer au détriment du respect des proches, mais de fluidifier les étapes administratives et logistiques pour que les places ne restent pas bloquées inutilement.
Dans certains cas, l’hôpital peut recourir à des équipements supplémentaires temporaires. Cela peut inclure l’installation de solutions frigorifiques mobiles ou l’activation d’espaces prévus pour des situations exceptionnelles. Ces dispositifs demandent toutefois une préparation sérieuse. Ils ne peuvent être déployés sans réflexion sur l’accès, la sécurité, la confidentialité, l’hygiène, la traçabilité et les conditions de travail des professionnels. Une capacité supplémentaire mal intégrée crée autant de problèmes qu’elle en résout.
L’établissement peut aussi travailler sur la durée moyenne de séjour en chambre mortuaire. Cette durée dépend en partie de facteurs extérieurs, comme la disponibilité des familles, les contraintes de transport, les formalités administratives ou les choix funéraires. Pourtant, une meilleure information des proches, un contact plus rapide avec les opérateurs et des circuits documentaires fluides permettent souvent de réduire les temps d’attente sans dégrader l’accompagnement. Dans les périodes tendues, chaque heure gagnée dans le respect des règles compte.
L’ajustement des capacités ne doit jamais conduire à dépersonnaliser la prise en charge. Le danger, en période de surcharge, est de traiter la conservation comme un simple sujet de stockage. Or la chambre mortuaire ne gère pas des unités anonymes, mais des personnes décédées, identifiées, inscrites dans une histoire familiale et parfois entourées de circonstances sensibles. Même si l’hôpital déploie des solutions temporaires, il doit maintenir des standards stricts de dignité, de discrétion et de sécurité.
Les établissements les plus vigilants établissent souvent plusieurs niveaux de réponse. Tant que l’activité reste élevée mais contrôlable, ils jouent sur l’optimisation des flux. Lorsque le seuil supérieur est atteint, ils activent des moyens complémentaires. Si la tension devient exceptionnelle, ils peuvent élargir la coordination territoriale avec d’autres structures. Cette gradation évite à la fois la sous-réaction et la sur-réaction. Elle permet de préserver les ressources tout en maintenant une capacité d’absorption réaliste.
Renforcer les effectifs et redistribuer les rôles
Une chambre mortuaire n’est pas adaptée par les équipements seuls. Ce sont les femmes et les hommes qui permettent au service de tenir sous tension. En période de forte activité, l’une des premières nécessités consiste donc à renforcer les effectifs ou, à défaut, à redistribuer les rôles de façon intelligente. La difficulté vient du fait que les compétences mobilisées dans cet espace ne s’improvisent pas totalement. Il faut connaître les procédures, maîtriser la traçabilité, comprendre les contraintes réglementaires, savoir interagir avec les familles et agir avec une grande retenue professionnelle.
Le renfort humain peut prendre différentes formes. Dans certains établissements, des agents déjà formés peuvent être rappelés ou redéployés temporairement. Dans d’autres, l’hôpital prévoit des équipes de soutien mobilisables en cas de tension. Il peut aussi revoir les amplitudes horaires, renforcer certaines plages critiques de la journée ou augmenter la présence sur les moments où les entrées et sorties sont les plus nombreuses. L’important est de concentrer les ressources là où elles produisent le plus d’effet.
La redistribution des rôles est tout aussi essentielle. Lorsque l’activité augmente, tout ne peut pas reposer sur les mêmes personnes. Certaines tâches doivent être recentrées sur leur cœur de compétence, tandis que d’autres peuvent être soutenues par des fonctions administratives, logistiques ou de coordination. Par exemple, si les agents mortuaires sont saturés par la gestion physique des flux, des renforts administratifs peuvent contribuer à fluidifier les dossiers, les appels ou les rendez-vous. Cette complémentarité allège la pression globale.
Il faut également distinguer les missions qui exigent une présence experte de celles qui peuvent être standardisées. La réception d’une famille endeuillée dans un contexte délicat, la vérification d’identité, la gestion d’un dossier sensible ou la coordination avec un médecin ne relèvent pas du même niveau de technicité que certaines tâches répétitives. En période de forte activité, les responsables cherchent souvent à protéger les compétences critiques, afin qu’elles restent disponibles pour les opérations les plus sensibles.
Le renfort humain n’est utile que s’il s’accompagne d’un encadrement clair. Dans les moments de tension, les consignes ambiguës créent des pertes de temps et des erreurs. Les équipes ont besoin de savoir qui décide, qui valide, qui informe, qui trace et qui coordonne avec l’extérieur. Une gouvernance floue désorganise rapidement le service. Au contraire, un pilotage simple, visible et stable sécurise les professionnels.
Enfin, renforcer les effectifs ne suffit pas si l’on néglige la charge émotionnelle du travail. En chambre mortuaire, l’activité intense n’est pas seulement physique et administrative. Elle expose à une accumulation de situations humaines difficiles. Les professionnels peuvent être confrontés à la répétition de décès, à la détresse des proches, à des circonstances traumatiques ou à un sentiment d’impuissance. En période de forte activité, le soutien managérial, les temps de régulation et la reconnaissance du travail accompli sont donc des composantes réelles de l’adaptation. Une équipe fragilisée psychologiquement tient moins bien la durée, même si les effectifs sont théoriquement suffisants.
Sécuriser la traçabilité et l’identification à chaque étape
Lorsque l’activité augmente, la sécurisation de l’identification devient une priorité absolue. Le risque majeur d’une période de forte activité est la confusion : confusion entre dossiers, entre effets personnels, entre horaires, entre lieux de destination, voire, dans les cas les plus graves, entre défunts eux-mêmes. C’est précisément pour éviter tout incident de cette nature que les hôpitaux renforcent les procédures de traçabilité au moment où la pression monte.
La traçabilité commence dès le constat du décès et se poursuit sans interruption jusqu’à la sortie du corps. Chaque étape doit pouvoir être vérifiée : identité du défunt, heure, lieu, service d’origine, mouvements internes, conditions de conservation, interventions réalisées, personnes ayant accédé au dossier, remise à l’opérateur ou à l’autorité compétente. En période normale, cette chaîne documentaire est déjà indispensable. En période tendue, elle devient le principal rempart contre les erreurs.
Les établissements les mieux organisés évitent de relâcher les contrôles sous prétexte d’aller plus vite. Au contraire, ils rappellent les doubles vérifications, standardisent les transmissions et limitent les zones d’incertitude. Une activité forte n’autorise pas l’approximation ; elle impose davantage de méthode. Certaines équipes utilisent des check-lists, d’autres renforcent les contrôles croisés entre agents, d’autres encore centralisent certaines validations pour réduire les dispersions. L’objectif reste toujours le même : qu’aucun mouvement ne puisse avoir lieu sans certitude sur l’identité et la destination.
La traçabilité concerne aussi les effets personnels. En période de forte activité, leur gestion peut devenir une source de tension importante si elle n’est pas organisée avec rigueur. Les familles sont particulièrement attentives à ce sujet, et à juste titre. L’hôpital doit donc s’assurer que les objets, documents ou valeurs associés au défunt sont enregistrés, sécurisés et remis selon les procédures prévues. Une mauvaise gestion des effets personnels abîme profondément la relation de confiance avec les proches.
La numérisation peut contribuer à sécuriser la traçabilité, à condition que les outils soient fiables et bien utilisés. Les systèmes informatiques facilitent le suivi des mouvements, la consultation des dossiers et l’actualisation des statuts. Mais ils ne remplacent pas la vigilance humaine. En situation de surcharge, un outil mal alimenté ou mal compris peut au contraire amplifier les erreurs. C’est pourquoi les procédures doivent rester simples, robustes et compréhensibles par tous.
La sécurité de l’identification a enfin une dimension éthique. Au-delà de la conformité réglementaire, elle traduit le respect dû à la personne décédée. Maintenir une identité claire, certaine et protégée, même dans un contexte de forte activité, signifie que l’hôpital refuse toute banalisation. Cette exigence structure les comportements et donne leur sens aux protocoles.
Fluidifier les liens avec les services de soins
La chambre mortuaire ne peut fonctionner correctement que si les interfaces avec les services de soins sont fluides. En période de forte activité, ces interfaces deviennent encore plus déterminantes. Les retards, incompréhensions ou informations incomplètes en provenance des unités cliniques ont des conséquences immédiates : transfert différé, documents manquants, erreurs de dossier, mauvaise coordination avec la famille ou perte de visibilité sur les flux entrants. L’hôpital adapte donc sa chambre mortuaire en travaillant aussi sur la qualité des échanges avec les services qui déclarent les décès.
Cette adaptation commence par la standardisation des transmissions. Plus les services adressent des informations homogènes, complètes et lisibles, plus la chambre mortuaire gagne en efficacité. Lorsque l’activité est élevée, il n’est pas possible de compenser en permanence des dossiers incomplets par des appels successifs ou des recherches dispersées. Les établissements insistent alors sur les formulaires conformes, les délais de signalement, la qualité des identités, la complétude des pièces nécessaires et le respect des circuits définis.
Les relations avec les équipes de soins doivent également rester coopératives. Une période de forte activité touche rarement la chambre mortuaire seule. Les services de médecine, de gériatrie, d’urgences ou de réanimation peuvent eux aussi être sous pression. L’hôpital doit donc éviter que la tension ne se transforme en reproches croisés. Les coordinations courtes, les points de situation partagés et les référents identifiés permettent d’installer une logique de résolution plutôt qu’une logique de friction.
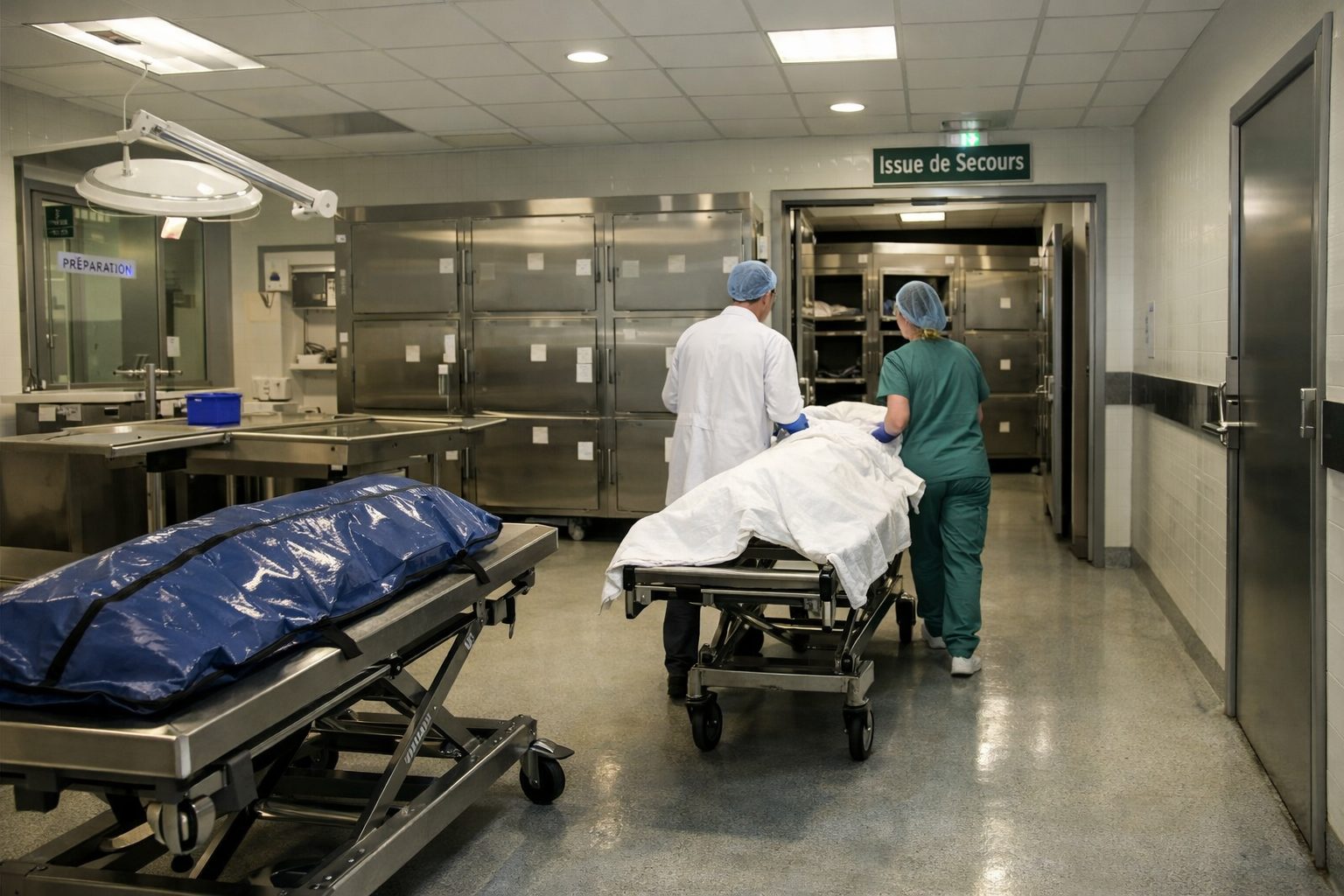
Le moment du transfert du défunt depuis le service vers la chambre mortuaire est particulièrement sensible. Il doit répondre à des règles de dignité, de sécurité et de discrétion. En période de forte activité, le volume plus important de transferts peut générer des chevauchements ou des attentes. L’hôpital adapte alors les plages de circulation, renforce les équipes de transport interne ou affine les priorités pour éviter les engorgements. La fluidité logistique repose ici sur un dialogue précis entre ceux qui initient le transfert et ceux qui le reçoivent.
Les services de soins jouent aussi un rôle dans la relation avec les familles. Très souvent, ce sont eux qui annoncent le décès, répondent aux premières questions et orientent les proches vers les démarches suivantes. Si les informations transmises sont imprécises ou divergentes, la chambre mortuaire se retrouve ensuite à gérer des incompréhensions supplémentaires. En période de forte activité, l’alignement des messages devient donc capital. Les familles doivent recevoir des informations cohérentes sur les délais, les modalités d’accueil, les documents utiles et les étapes à venir.
Enfin, fluidifier les liens avec les soins permet à la chambre mortuaire de rester concentrée sur ses missions essentielles. Moins elle doit corriger des erreurs en amont, plus elle peut consacrer du temps à l’accueil des proches, à la gestion rigoureuse des flux et à la sécurisation des sorties. L’adaptation de la chambre mortuaire passe ainsi, de manière très concrète, par la qualité du travail collectif entre unités hospitalières.
Repenser les circuits de circulation dans l’hôpital
En période de forte activité, la circulation des corps, des équipes et des intervenants extérieurs doit être revue avec attention. Une chambre mortuaire performante peut être fragilisée si les circuits physiques de l’hôpital deviennent chaotiques. Les temps d’attente augmentent, les croisements inadaptés se multiplient, les professionnels perdent du temps et la discrétion attendue par les familles n’est plus garantie. L’hôpital adapte donc sa chambre mortuaire en repensant, parfois très finement, les flux de circulation autour de cet espace.
Le premier enjeu est celui de la discrétion. Les transferts doivent s’effectuer dans des conditions qui respectent la personne décédée et préservent les autres usagers de l’hôpital. Lorsque l’activité augmente, la tentation pourrait être de multiplier les passages sans revoir l’organisation. Ce serait une erreur. Les établissements cherchent au contraire à définir des itinéraires privilégiés, des horaires plus adaptés et des modalités de transport qui réduisent les contacts inutiles avec les zones de forte fréquentation.
Le second enjeu concerne la fluidité opérationnelle. Si plusieurs transferts internes ou sorties vers des opérateurs funéraires ont lieu au même moment dans des espaces restreints, des engorgements apparaissent. Les hôpitaux peuvent alors planifier davantage les créneaux, répartir les mouvements dans la journée ou renforcer la coordination avec les services concernés. Cette organisation n’a rien de secondaire : elle conditionne la capacité réelle de la chambre mortuaire à absorber un volume accru.
Les accès réservés aux professionnels extérieurs sont également un point clé. Les opérateurs funéraires, parfois plus nombreux en période de forte activité, doivent pouvoir intervenir sans désorganiser l’établissement. Cela suppose des règles claires d’accès, des horaires compatibles avec l’activité, des lieux d’attente adaptés et une procédure d’identification rigoureuse. Là encore, la qualité du circuit physique évite les pertes de temps et les tensions relationnelles.
Certains hôpitaux vont jusqu’à réévaluer temporairement l’usage de certains espaces. Sans modifier l’identité du lieu, ils peuvent redéfinir des zones de préparation, d’attente ou de passage pour éviter les croisements inappropriés. L’essentiel est de préserver deux principes : la dignité du défunt et la sécurité des professionnels. Une circulation mal pensée met en difficulté ces deux exigences.
Enfin, repenser les circuits ne relève pas uniquement du plan du bâtiment. Cela implique aussi une discipline collective. Les règles de circulation doivent être connues, rappelées et appliquées. En période de tension, la qualité d’un parcours ne dépend pas seulement de la configuration des couloirs, mais de la cohérence des comportements. C’est pourquoi les hôpitaux qui tiennent le mieux ces périodes sont souvent ceux qui combinent organisation spatiale et rigueur de mise en œuvre.
Maintenir un accueil digne et clair pour les familles
L’adaptation de la chambre mortuaire ne peut pas être évaluée uniquement à l’aune de ses performances logistiques. Elle se juge aussi à sa capacité à continuer d’accueillir les familles avec dignité, clarté et humanité lorsque l’activité s’intensifie. C’est l’un des défis les plus difficiles, car la hausse des flux tend à réduire le temps disponible, à fragmenter l’attention et à accroître la fatigue des professionnels. Pourtant, c’est précisément dans ces moments-là que les proches ont le plus besoin de repères et de considération.
Pour les familles, l’hôpital est souvent perçu comme un environnement complexe et impressionnant. Après un décès, la désorientation émotionnelle accentue encore cette difficulté. Lorsque la chambre mortuaire traverse une période de forte activité, l’établissement doit donc compenser la pression interne par une information encore plus lisible. Les proches doivent savoir qui contacter, quand se présenter, quelles démarches prévoir, quels documents apporter, dans quels délais s’organise la suite et à quelles conditions la présentation du défunt peut avoir lieu.
Une communication claire réduit fortement les tensions. Beaucoup d’incompréhensions naissent moins de la contrainte elle-même que de son manque d’explication. Si un délai est nécessaire, s’il existe des horaires précis, si certaines formalités sont obligatoires, les familles l’acceptent mieux lorsqu’on leur en donne le sens avec tact. En période de forte activité, l’hôpital adapte donc souvent ses supports d’information, formalise davantage les messages téléphoniques, centralise les réponses et veille à la cohérence des propos tenus par les différents interlocuteurs.
L’accueil physique doit lui aussi être protégé. Même si le rythme s’accélère, les familles ne peuvent pas être reçues comme de simples flux à traiter. L’environnement, le ton employé, la confidentialité, le temps laissé aux échanges et la disponibilité à répondre aux questions restent essentiels. L’adaptation réussie ne consiste pas à maintenir exactement le même temps pour chaque entretien, ce qui n’est pas toujours réaliste, mais à préserver une qualité relationnelle suffisante pour que les proches se sentent respectés et guidés.
La présentation du défunt représente un moment particulièrement sensible. En période de forte activité, l’hôpital doit organiser les créneaux avec précision tout en évitant un effet de chaîne impersonnel. Cela suppose une planification fine, un encadrement discret et un accompagnement adapté. Les professionnels veillent à limiter les attentes, à éviter les chevauchements et à offrir un cadre calme, malgré la tension globale du service.
L’accueil des familles comprend enfin la gestion des émotions difficiles. Colère, incompréhension, culpabilité, sidération ou besoin d’explications peuvent s’exprimer plus fortement lorsque les délais sont contraints. Les équipes doivent alors conjuguer fermeté organisationnelle et empathie. L’hôpital adapte sa chambre mortuaire en outillant ses professionnels pour cet équilibre délicat : tenir le cadre sans déshumaniser la relation.
Renforcer la coordination avec les opérateurs funéraires
En période de forte activité, la chambre mortuaire ne peut préserver sa fluidité sans une relation solide avec les opérateurs funéraires. Ces partenaires interviennent au moment de la prise en charge externe du défunt, selon les choix des familles et les cadres réglementaires en vigueur. Lorsque les décès augmentent, eux aussi peuvent connaître une tension importante. L’hôpital doit donc adapter sa chambre mortuaire en renforçant la coordination avec ces acteurs pour éviter les blocages en chaîne.
Cette coordination commence par la lisibilité des règles d’intervention. Les opérateurs doivent connaître clairement les modalités d’accès, les pièces nécessaires, les horaires de retrait, les délais applicables et les consignes d’identification. En temps normal, certaines approximations peuvent être absorbées. En période de forte activité, elles se transforment immédiatement en retards ou en conflits d’organisation. Plus les règles sont simples et explicites, plus les sorties peuvent être planifiées correctement.
L’hôpital peut également instaurer une régulation plus fine des créneaux. Lorsque plusieurs opérateurs sollicitent la chambre mortuaire dans les mêmes plages horaires, le risque d’engorgement est réel. Une planification rigoureuse permet d’éviter les files d’attente, les chevauchements et la désorganisation des équipes. Cette planification ne doit pas être perçue comme une contrainte inutile, mais comme un outil au service de tous : de l’hôpital, des opérateurs et surtout des familles.
En période de tension, la qualité de la transmission documentaire devient centrale. Les autorisations, identités, éléments de sortie et confirmations doivent être irréprochables. Une sortie retardée pour cause de document manquant occupe inutilement une place précieuse et peut provoquer une incompréhension familiale. Les établissements les plus rigoureux rappellent donc les exigences documentaires dès le premier contact et vérifient les dossiers suffisamment tôt pour limiter les rejets de dernière minute.
La coordination avec les opérateurs funéraires a aussi une dimension relationnelle. Dans les périodes de forte activité, chacun travaille sous pression. Les tensions peuvent naître facilement si les délais s’allongent ou si les contraintes se multiplient. L’hôpital a intérêt à entretenir un dialogue professionnel, stable et respectueux avec les intervenants réguliers. Des échanges francs, sans confusion des rôles, permettent de résoudre plus vite les difficultés et de préserver un climat de confiance.
Il est enfin utile de rappeler que les opérateurs funéraires jouent un rôle visible aux yeux des familles. Un défaut de coordination entre eux et l’hôpital rejaillit directement sur l’expérience vécue par les proches. Lorsque la chambre mortuaire s’adapte efficacement, les familles perçoivent généralement un parcours plus cohérent : les informations concordent, les délais sont maîtrisés, les remises se font sans heurt. Cette continuité est le fruit d’une coopération structurée, particulièrement précieuse dans les périodes chargées.
Mettre à jour les protocoles et procédures d’exception
La forte activité impose souvent de passer d’un mode ordinaire à un mode dégradé maîtrisé ou à un mode renforcé. Cette transition ne peut pas reposer sur l’improvisation. C’est pourquoi l’hôpital adapte sa chambre mortuaire en mettant à jour des protocoles spécifiques applicables en cas de tension. Ces procédures d’exception ne visent pas à baisser les standards, mais à organiser différemment les priorités et les moyens lorsque le contexte l’exige.
Un bon protocole d’exception définit d’abord des seuils. À partir de quel niveau d’occupation considère-t-on que la situation nécessite un renfort ? À quel moment active-t-on une capacité supplémentaire ? Quand la direction doit-elle être informée ? À partir de quel seuil une coordination territoriale est-elle engagée ? En l’absence de ces repères, les décisions arrivent souvent trop tard ou varient selon les interlocuteurs. La prévisibilité des réactions organisationnelles constitue donc un facteur majeur de sécurité.
Ces protocoles doivent aussi préciser les responsabilités. En période de forte activité, les délais de décision se raccourcissent. Les équipes doivent savoir qui peut valider un transfert exceptionnel, qui déclenche un renfort, qui contacte les partenaires, qui priorise certaines opérations et qui centralise l’information. Cette clarification évite la dilution des responsabilités, très pénalisante sous contrainte temporelle.
Les procédures d’exception portent également sur les modalités de travail. Elles peuvent prévoir des circuits administratifs simplifiés tout en restant conformes, une priorisation des tâches, une répartition modifiée des horaires, ou des règles spécifiques pour l’utilisation temporaire d’espaces ou d’équipements complémentaires. L’essentiel est que ces ajustements aient été pensés avant leur mise en œuvre. Une procédure écrite, connue et testée vaut mieux qu’une série d’arrangements informels décidés dans l’urgence.
La mise à jour des protocoles doit intégrer les retours d’expérience. Après chaque épisode de forte activité, les établissements gagnent à analyser ce qui a fonctionné, ce qui a coincé, où les pertes de temps sont apparues et quels incidents ont été évités ou non. Cette analyse alimente l’amélioration continue. Une chambre mortuaire bien adaptée n’est pas seulement celle qui résiste à une crise ; c’est aussi celle qui apprend d’elle.
Enfin, les protocoles d’exception doivent rester accessibles et compris. Un document trop long, trop théorique ou trop éloigné des réalités du terrain sera peu utile au moment critique. L’hôpital a intérêt à formaliser des versions opérationnelles, claires, synthétiques et facilement mobilisables. En période de forte activité, la meilleure procédure est celle qui aide réellement à agir correctement, rapidement et sans ambiguïté.
S’appuyer sur une gouvernance de crise claire
Lorsque la chambre mortuaire est sous tension, la qualité de la gouvernance devient déterminante. Une organisation peut disposer d’équipements suffisants et d’équipes compétentes, mais se retrouver en difficulté si la chaîne de décision est incertaine. L’hôpital adapte donc sa chambre mortuaire en l’inscrivant dans une gouvernance de crise ou de tension qui permet des arbitrages rapides, cohérents et documentés.
Cette gouvernance commence par la reconnaissance du problème. Tant que la forte activité n’est pas explicitement identifiée comme un sujet de pilotage, les équipes de terrain gèrent seules, souvent au prix d’une surcharge invisible. Lorsque la direction et l’encadrement reconnaissent la tension, ils peuvent soutenir plus concrètement les professionnels, arbitrer des moyens, coordonner les services supports et faire circuler l’information utile. La visibilité institutionnelle du sujet est donc un premier levier d’adaptation.
Une gouvernance claire repose sur des responsables identifiés. Il doit être évident de savoir qui pilote au quotidien la chambre mortuaire, qui assure le lien avec la direction, qui coordonne avec les autres services et qui prend les décisions en cas d’imprévu majeur. Dans les périodes de forte activité, l’ambiguïté hiérarchique coûte cher. Elle ralentit les arbitrages et accroît le stress des équipes, qui ne savent plus vers qui se tourner.
Les points de situation réguliers font également partie de cette gouvernance. Il ne s’agit pas nécessairement de longues réunions, mais de séquences courtes permettant de partager les données clés : occupation, prévisions de flux, incidents, besoins de renfort, difficultés particulières, coordination externe. Ces temps structurent la réaction collective et évitent que chacun travaille à partir d’informations partielles ou obsolètes.
La gouvernance de crise doit par ailleurs intégrer les services supports. La chambre mortuaire ne peut absorber seule une forte activité si les services techniques ne répondent pas rapidement, si l’hygiène n’est pas mobilisée, si les transports internes manquent de ressources, si la sécurité ignore certaines contraintes d’accès ou si l’administration tarde à traiter des éléments critiques. Une adaptation réussie suppose donc une mobilisation transversale, pilotée à un niveau suffisant.
Enfin, une bonne gouvernance protège la dimension éthique de l’action. Sous pression, le risque existe de réduire les décisions à des arbitrages quantitatifs. Or la chambre mortuaire touche à des enjeux de dignité, de respect des familles, de conformité et de réputation institutionnelle. La gouvernance doit rappeler ces principes et veiller à ce qu’aucune mesure d’adaptation ne les fragilise. C’est cette capacité à tenir le cadre, même en période tendue, qui distingue une réponse robuste d’une simple réaction défensive.
Protéger la qualité sanitaire et l’hygiène des locaux
L’augmentation de l’activité ne doit pas entraîner une baisse de vigilance sur l’hygiène. Bien au contraire. Plus la chambre mortuaire est sollicitée, plus les exigences sanitaires doivent être maintenues avec constance. Les flux accrus, la rotation plus rapide, la multiplicité des intervenants et la fatigue des équipes peuvent créer des fragilités si les règles d’hygiène ne sont pas rappelées et soutenues. L’hôpital adapte donc sa chambre mortuaire en protégeant étroitement la qualité sanitaire des locaux et des pratiques.
Cette protection commence par l’entretien des espaces. En période de forte activité, les rythmes de nettoyage peuvent devoir être renforcés, les priorités réajustées et les contrôles davantage tracés. Les zones de circulation, de préparation, de présentation et de conservation ne peuvent pas être gérées avec une fréquence identique à celle des périodes calmes si leur sollicitation augmente. L’établissement doit donc calibrer les interventions d’entretien au niveau réel d’usage.
Les équipements font l’objet de la même attention. Chambres froides, matériels de manutention, surfaces de travail, dispositifs de protection et systèmes d’accès doivent rester parfaitement opérationnels. Une panne ou une défaillance technique en période de forte activité a un impact démultiplié. C’est pourquoi les hôpitaux les plus prudents renforcent souvent la maintenance préventive, vérifient les consommables critiques et s’assurent que les procédures de secours sont connues.
L’hygiène implique aussi les pratiques professionnelles. Le port des équipements adaptés, le respect des procédures, la gestion des déchets et la désinfection des surfaces ne peuvent pas être relégués au second plan sous prétexte d’urgence. Ce point est essentiel, car la surcharge a tendance à pousser vers les raccourcis. L’encadrement doit donc rappeler régulièrement les fondamentaux et intervenir rapidement en cas d’écart observé.
Il ne faut pas négliger l’impact du stress sur la vigilance. Plus l’activité est dense, plus les automatismes comptent. Les formations, rappels de consignes et supports visuels peuvent aider à sécuriser les gestes. Une chambre mortuaire adaptée n’est pas seulement un espace plus grand ou mieux coordonné ; c’est aussi un lieu où les pratiques restent propres, constantes et auditables malgré l’intensification des flux.
Enfin, la qualité sanitaire participe à la qualité perçue par les familles. Un environnement propre, calme et bien tenu transmet immédiatement un message de sérieux et de respect. À l’inverse, un espace dégradé ou manifestement débordé nourrit l’inquiétude et le malaise. L’hôpital protège donc aussi sa relation avec les proches lorsqu’il investit dans l’hygiène de la chambre mortuaire en période de forte activité.
Gérer les délais sans sacrifier l’éthique de la prise en charge
Quand le nombre de prises en charge augmente, les délais deviennent un sujet central. Délais de transfert, délais de préparation, délais de présentation, délais de remise aux opérateurs, délais d’information des familles : tout le fonctionnement de la chambre mortuaire est traversé par une temporalité plus tendue. L’hôpital doit alors trouver un équilibre exigeant entre efficacité et respect. Accélérer ne peut pas signifier brusquer. Organiser plus vite ne peut pas signifier traiter avec moins d’égards.
La gestion des délais repose d’abord sur la priorisation. Toutes les situations ne présentent pas le même degré d’urgence organisationnelle. Certains dossiers nécessitent une coordination immédiate, d’autres peuvent supporter un léger différé sans conséquence humaine ou logistique. La capacité à hiérarchiser avec justesse permet de préserver les ressources pour les moments décisifs. Cette hiérarchisation doit toutefois rester transparente pour les équipes et cohérente avec les principes de l’établissement.
L’hôpital agit aussi sur les délais en améliorant les séquences qui n’apportent pas de valeur humaine particulière. Par exemple, réduire les attentes dues à des formulaires incomplets, à des appels redondants ou à une mauvaise répartition des créneaux n’enlève rien à la qualité de la prise en charge. Au contraire, cela libère du temps pour les moments où la présence humaine est essentielle, notamment avec les familles.
Le risque éthique apparaît lorsque la logique de flux prend le dessus. Si la chambre mortuaire devient uniquement un espace à vider pour retrouver des capacités, alors la mission fondamentale se déforme. Les hôpitaux les plus vigilants rappellent que la fluidité n’est pas une fin en soi. Elle n’a de sens que si elle permet de maintenir un parcours digne, lisible et sécurisé pour le défunt et pour ses proches.
Dans les périodes les plus tendues, la manière d’expliquer les délais est presque aussi importante que leur durée. Une famille peut comprendre qu’un rendez-vous soit proposé un peu plus tard si on lui présente clairement les contraintes, les possibilités et les alternatives. En revanche, elle vivra très mal un retard inexpliqué ou une impression d’abandon. L’adaptation de la chambre mortuaire passe donc aussi par la pédagogie des délais.
Cette gestion éthique du temps suppose enfin une culture professionnelle forte. Les équipes doivent pouvoir se rappeler, même sous pression, que chaque dossier correspond à une histoire singulière. Tenir ce cap demande du professionnalisme, mais aussi un cadre organisationnel qui ne pousse pas à l’indifférence. C’est précisément la responsabilité de l’hôpital que de créer les conditions permettant aux professionnels de rester justes dans l’action.
Prévoir des solutions territoriales et des coopérations externes
Lorsqu’une période de forte activité dépasse les capacités habituelles de l’établissement, l’adaptation de la chambre mortuaire peut prendre une dimension territoriale. L’hôpital n’agit plus seulement à l’intérieur de ses murs. Il mobilise des partenariats, des conventions, des relais et des capacités de soutien externes. Cette approche est particulièrement utile lorsque la tension est durable ou exceptionnelle.
La coopération territoriale peut concerner le partage d’informations entre établissements. Si plusieurs hôpitaux d’un même secteur subissent une hausse d’activité, il est utile de disposer d’une vision commune des capacités, des tensions et des possibilités de soutien. Un établissement momentanément moins chargé peut parfois absorber une partie de la pression ou fournir un appui ponctuel. Encore faut-il que les canaux de communication existent et que les modalités aient été préparées en amont.
Certaines coopérations portent sur les équipements. Des conventions peuvent prévoir l’usage de capacités complémentaires, l’accès à des moyens frigorifiques temporaires ou l’appui de structures spécifiques en cas de saturation locale. Ces solutions doivent cependant rester encadrées par des procédures précises. On ne transfère pas une charge aussi sensible sans garanties fortes de traçabilité, de conformité et de dignité.
La coopération territoriale peut aussi inclure les autorités sanitaires, les collectivités ou d’autres acteurs institutionnels lorsqu’un épisode de forte activité prend une ampleur particulière. Dans ces contextes, la chambre mortuaire n’est plus seulement un sujet interne ; elle devient un enjeu d’organisation publique plus large. L’hôpital doit alors inscrire son action dans une coordination globale, tout en conservant la qualité opérationnelle au niveau du terrain.
Les partenariats externes ont un autre avantage : ils réduisent l’isolement des équipes. Savoir que des solutions existent au-delà de l’établissement contribue à sécuriser la gestion de la montée en charge. Cela ne supprime pas la tension, mais évite le sentiment de devoir tout absorber seul. Dans des activités aussi sensibles, cette perspective compte réellement.
Enfin, la dimension territoriale rappelle une vérité importante : la chambre mortuaire fait partie d’un continuum de prise en charge. Son adaptation ne dépend pas uniquement de sa bonne organisation interne, mais aussi de la capacité de l’écosystème funéraire, hospitalier et institutionnel à fonctionner de manière coordonnée. En période de forte activité, les réponses les plus robustes sont souvent celles qui dépassent le cadre strict d’un service isolé.
Former les équipes à la gestion des pics d’activité
Une chambre mortuaire ne devient pas résiliente par hasard. La formation joue un rôle central dans sa capacité à faire face à une hausse brutale ou prolongée de l’activité. Former les équipes ne signifie pas seulement transmettre des consignes techniques. Cela consiste à préparer les professionnels à agir sous pression, à maintenir la qualité des pratiques, à gérer des situations émotionnelles complexes et à coopérer efficacement avec de multiples interlocuteurs.
La formation doit d’abord consolider les fondamentaux. Plus les gestes, contrôles et procédures sont maîtrisés en période normale, plus ils résistent à la tension. L’identification, la traçabilité, les modalités de transfert, l’accueil des familles, la gestion des effets personnels et la coordination documentaire doivent être connus avec précision. Sous stress, on revient toujours à ce qui a été intégré de manière solide.
Il est également utile de former les équipes à des scénarios de montée en charge. Les exercices, simulations ou retours d’expérience permettent d’anticiper les difficultés concrètes : manque temporaire de place, arrivée simultanée de plusieurs dossiers, afflux d’appels, gestion d’un incident technique, coordination avec des renforts extérieurs. Ce type de préparation ne vise pas à faire peur, mais à réduire l’effet de surprise. Une situation répétée en simulation paraît moins désorganisante lorsqu’elle survient réellement.
La formation doit aussi couvrir la dimension relationnelle. En période de forte activité, les familles peuvent percevoir plus fortement les délais, les contraintes et les changements d’organisation. Les professionnels ont donc besoin d’outils pour expliquer, apaiser, cadrer et accompagner. Cette compétence ne se résume pas à de la bienveillance générale. Elle relève d’un savoir-faire spécifique, mêlant écoute, clarté, retenue et maîtrise du cadre.
Les renforts temporaires, lorsqu’ils existent, doivent eux aussi être formés. Il ne suffit pas d’ajouter du personnel pour améliorer la situation. Des professionnels peu familiers des exigences mortuaires peuvent ralentir l’organisation ou créer de nouveaux risques s’ils ne sont pas correctement intégrés. Les hôpitaux les plus préparés prévoient donc des modules d’accueil, des fiches réflexes ou des binômes de soutien pour les agents mobilisés ponctuellement.
Enfin, la formation contribue à la cohésion d’équipe. Partager une culture commune des bonnes pratiques et des réponses à apporter en période de forte activité favorise la confiance mutuelle. Dans un espace où chaque geste compte, cette confiance opérationnelle est un atout majeur. Elle permet de tenir ensemble la charge, sans multiplication des doutes ou des conflits internes.
Soutenir psychologiquement les professionnels exposés
La chambre mortuaire est un lieu de travail singulier, y compris sur le plan psychologique. Les professionnels y sont confrontés à la mort de manière répétée, à des situations familiales douloureuses et à une forte exigence de retenue. En période de forte activité, cette exposition s’intensifie. Le nombre de situations difficiles augmente, le rythme se resserre et le temps de récupération diminue. L’hôpital adapte donc sa chambre mortuaire non seulement sur le plan logistique, mais aussi en apportant un soutien aux professionnels.
Ce soutien commence par une reconnaissance explicite de la charge mentale. Faire comme si l’activité intense n’avait qu’une dimension technique serait une erreur. Les équipes ont besoin que l’institution reconnaisse la difficulté particulière de leur mission, surtout lorsque les décès se multiplient. Cette reconnaissance ne remplace pas les moyens, mais elle donne un cadre légitime à la parole et évite l’isolement.
Les temps de débriefing sont souvent précieux. Ils permettent de revenir sur les journées difficiles, sur les événements marquants ou sur les tensions accumulées. Dans certaines organisations, ces temps sont très formalisés. Dans d’autres, ils prennent la forme d’échanges brefs mais réguliers. L’essentiel est que les professionnels puissent exprimer ce qu’ils vivent, identifier les points de fatigue et partager les solutions trouvées collectivement.
Le management de proximité joue un rôle central. Un responsable attentif aux signes d’épuisement, capable de répartir les charges, d’arbitrer les priorités et d’intervenir rapidement en cas de tension contribue directement à la solidité de l’équipe. À l’inverse, une surcharge ignorée ou minimisée favorise les erreurs, l’usure professionnelle et parfois le désengagement.
Dans certains contextes, un appui psychologique formalisé peut être utile, surtout après des épisodes particulièrement éprouvants ou traumatiques. La répétition de décès, la confrontation à des situations difficiles ou la pression d’une crise prolongée peuvent laisser des traces durables. Prévoir des ressources d’écoute n’est pas un luxe ; c’est une mesure de prévention.
Soutenir les professionnels, c’est aussi agir sur les conditions concrètes de travail. Des pauses possibles, un environnement fonctionnel, une organisation claire et des renforts effectifs participent à la protection psychique. Le soutien ne peut pas se limiter à des mots. Il doit se traduire dans le fonctionnement réel du service. Une chambre mortuaire adaptée est aussi une chambre mortuaire où l’on prend soin de celles et ceux qui y travaillent.
Utiliser les outils numériques avec méthode
Les outils numériques peuvent grandement aider l’hôpital à adapter sa chambre mortuaire, à condition qu’ils soient utilisés avec discernement. En période de forte activité, ils apportent de la visibilité, accélèrent certaines transmissions, réduisent les doublons et facilitent le suivi des flux. Mais leur efficacité dépend toujours de la qualité de leur intégration dans les pratiques. Un outil mal paramétré ou mal utilisé peut, au contraire, créer des confusions supplémentaires.
Le premier apport du numérique concerne la gestion en temps réel des capacités. Disposer d’une vision actualisée des emplacements disponibles, des entrées attendues, des sorties programmées et des situations particulières permet d’anticiper les points de saturation. Cette visibilité aide les responsables à prendre des décisions plus rapides et mieux fondées. Elle évite aussi les appels multiples et les informations contradictoires entre services.
Le second apport se situe au niveau de la traçabilité. Les systèmes d’information peuvent enregistrer les mouvements, horodater les étapes, centraliser les documents et sécuriser les accès aux données. En période de forte activité, cette fonction est particulièrement utile, car elle réduit le risque de perte d’information. Encore faut-il que les procédures de saisie soient simples. Si l’alimentation du système devient trop lourde, les équipes seront tentées de la reporter, ce qui annule une partie du bénéfice attendu.
Le numérique peut aussi améliorer la relation avec les partenaires extérieurs, notamment pour la préparation des dossiers, la planification de certains créneaux ou la transmission d’informations standardisées. Là encore, l’objectif n’est pas d’automatiser la relation humaine, mais d’alléger les tâches répétitives pour concentrer l’attention sur les situations sensibles.
L’usage des outils doit toutefois respecter la confidentialité. Les données liées au décès, à l’identité du défunt, aux proches et aux démarches engagées relèvent d’un haut niveau de sensibilité. En période de forte activité, lorsque les échanges se multiplient, la discipline de confidentialité doit rester irréprochable. Le numérique offre des solutions, mais impose aussi des exigences fortes de sécurisation.
Enfin, la réussite repose sur l’appropriation par les équipes. Un outil n’est utile que s’il sert réellement le terrain. C’est pourquoi les établissements les plus efficaces associent souvent les professionnels à son usage, simplifient les interfaces, clarifient les règles et évitent l’empilement de solutions disparates. La chambre mortuaire gagne alors en fluidité sans perdre sa maîtrise.
Adapter la communication institutionnelle en période sensible
Lorsque la chambre mortuaire est soumise à une forte activité, la communication institutionnelle prend une importance particulière. Il ne s’agit pas seulement de répondre aux familles individuellement, mais aussi d’assurer une cohérence globale des messages au sein de l’hôpital. Les professionnels de soins, l’accueil, l’administration, la direction, les partenaires extérieurs et parfois les autorités doivent partager une information fiable sur les modalités de fonctionnement du service.
Une communication institutionnelle adaptée commence par des messages internes clairs. Les équipes hospitalières doivent savoir si des ajustements sont en place, quels sont les horaires applicables, quels interlocuteurs contacter, quels délais anticiper et quelles procédures renforcées respecter. Sans cela, chaque service produit sa propre interprétation de la situation, ce qui finit par désorganiser la chaîne entière.
La communication institutionnelle sert aussi à protéger les familles d’informations contradictoires. Lorsqu’un décès survient dans un contexte de forte activité, les proches peuvent parler successivement à plusieurs professionnels. Si les réponses divergent sur les démarches, les délais ou les possibilités d’accueil, la confiance s’effrite rapidement. L’hôpital adapte donc souvent ses supports, ses scripts téléphoniques, ses fiches pratiques ou ses repères de langage afin d’unifier la qualité d’information transmise.
Dans certaines situations exceptionnelles, la communication peut dépasser le cadre strict du parcours individuel. Si la tension est liée à une crise sanitaire ou à un événement collectif, l’établissement peut être amené à diffuser des consignes plus générales, à répondre à des sollicitations extérieures ou à coordonner sa parole avec d’autres institutions. La chambre mortuaire n’est alors plus seulement un sujet opérationnel ; elle devient un enjeu d’image, de confiance et de lisibilité publique.
La qualité de cette communication dépend beaucoup du ton choisi. Un langage trop technique peut perdre les familles. Un langage trop flou peut créer des attentes irréalistes. L’hôpital doit donc trouver une forme de sobriété claire : dire précisément ce qui est possible, ce qui prend du temps, ce qui est obligatoire et ce qui peut être aménagé, sans brutalité ni promesse incertaine.
Enfin, adapter la communication institutionnelle, c’est reconnaître que la chambre mortuaire n’est pas un angle mort du discours hospitalier. Lorsqu’elle est sous tension, elle mérite une attention de pilotage comparable à celle d’autres services stratégiques. La qualité des messages fait partie intégrante de l’adaptation du service.
Préserver la dignité du défunt comme principe non négociable
Au cœur de toutes les adaptations possibles, un principe doit rester intangible : la dignité du défunt. Lorsque l’activité augmente, les tensions logistiques, administratives et humaines peuvent pousser l’organisation à raisonner en volumes, en délais et en capacités. Ces dimensions sont nécessaires, mais elles ne doivent jamais faire oublier la nature profonde de la mission. La chambre mortuaire n’est pas un espace de traitement industriel ; elle est un lieu où l’hôpital prolonge son devoir de respect envers la personne décédée.
Préserver la dignité signifie d’abord maintenir des gestes professionnels mesurés, respectueux et rigoureux, quelles que soient la cadence et la fatigue. Cela concerne la manière de transférer, d’identifier, de présenter, de conserver et de remettre le défunt. Lorsque l’activité devient soutenue, ces gestes ne doivent pas se dégrader. Ils sont la traduction concrète d’une éthique professionnelle.
La dignité se joue aussi dans les conditions matérielles. Un espace ordonné, propre, discret et fonctionnel participe du respect porté au défunt. En période de forte activité, l’hôpital doit veiller à ce que les solutions de renfort ou les dispositifs temporaires ne produisent pas une impression de relégation ou de dépersonnalisation. Même lorsqu’il faut improviser rapidement, la dignité doit servir de critère d’évaluation.
La relation aux proches est un autre reflet de cette dignité. Les familles perçoivent immédiatement si l’organisation traite leur parent comme un dossier de plus ou comme une personne singulière. Le choix des mots, la qualité de l’écoute, le sérieux des procédures et le respect des engagements comptent énormément. En période de forte activité, la chambre mortuaire adaptée est celle qui parvient encore à donner ce sentiment de considération.
Préserver la dignité implique parfois de renoncer à certaines simplifications apparentes. Tout ce qui irait plus vite n’est pas acceptable. Certains raccourcis, même efficaces à court terme, seraient contraires à la mission du service. L’hôpital doit donc arbitrer en gardant ce principe comme boussole. Une adaptation réussie n’est pas celle qui réduit tous les délais, mais celle qui maintient le respect dans un contexte difficile.
Cette exigence de dignité donne du sens à l’ensemble des autres mesures. Elle rappelle pourquoi l’hôpital renforce ses effectifs, sécurise la traçabilité, coordonne les partenaires et soutient les familles. Sans ce cap, l’adaptation perd sa dimension humaine. Avec lui, elle devient un effort collectif au service d’une prise en charge juste jusqu’au bout.
Tirer des enseignements pour améliorer durablement l’organisation
Une période de forte activité met l’organisation à l’épreuve, mais elle offre aussi un révélateur très précieux. Elle montre ce qui tient, ce qui rompt, ce qui ralentit et ce qui protège réellement la qualité du service. L’hôpital adapte sa chambre mortuaire sur le moment, bien sûr, mais il gagne surtout à transformer cette expérience en apprentissage durable. C’est ainsi que les crises successives deviennent des leviers d’amélioration plutôt que de simples épisodes subis.
Le premier enseignement concerne souvent les flux. Après un épisode tendu, il est utile d’analyser les heures critiques, les sources d’encombrement, les étapes les plus chronophages et les interfaces les plus fragiles. Cette lecture permet d’ajuster plus finement les plannings, les transmissions, les capacités ou les partenariats. Une amélioration modeste à un endroit précis peut avoir un impact majeur lors du prochain pic.
Les retours d’expérience doivent aussi porter sur les décisions prises. Quels seuils d’alerte ont été pertinents ? Les renforts ont-ils été déclenchés au bon moment ? Les protocoles étaient-ils assez clairs ? Les outils numériques ont-ils aidé ou ralenti ? Ce questionnement permet de fiabiliser la gouvernance future. Une chambre mortuaire plus robuste n’est pas forcément celle qui dépense le plus, mais celle qui prend mieux ses décisions.
L’expérience des familles constitue un autre matériau essentiel. Les difficultés rencontrées, les incompréhensions récurrentes, les points de satisfaction et les tensions exprimées éclairent des aspects que les indicateurs internes ne captent pas toujours. Comprendre ce qui a été vécu du côté des proches aide à affiner les modalités d’accueil, d’information et de coordination.
Les équipes, enfin, détiennent une connaissance irremplaçable. Leurs observations sur le terrain révèlent souvent des solutions pragmatiques, des irritants concrets et des ajustements utiles. Les associer à l’analyse post-crise renforce la pertinence des améliorations et valorise leur expertise. Cette démarche contribue aussi à la cohésion et à la reconnaissance professionnelle.
Améliorer durablement l’organisation suppose de passer du constat à l’action. Une leçon tirée mais non traduite dans les procédures, la formation, les équipements ou la gouvernance perd une grande partie de sa valeur. L’hôpital qui apprend réellement formalise des changements, teste ses réponses et entretient sa préparation. Ainsi, la prochaine période de forte activité sera toujours exigeante, mais elle ne sera pas abordée dans les mêmes conditions.
Ce que les familles et les partenaires attendent concrètement d’une chambre mortuaire bien adaptée
Au-delà des logiques internes, il est utile de se placer du point de vue des familles et des partenaires. Une chambre mortuaire bien adaptée en période de forte activité ne se juge pas seulement à sa capacité à éviter la saturation. Elle se mesure à ce qu’elle rend visible pour ceux qui en dépendent. Et ce regard extérieur est particulièrement exigeant, car il porte sur un moment de grande vulnérabilité.
Les familles attendent d’abord de la clarté. Elles veulent comprendre ce qui se passe, savoir à qui s’adresser, connaître les prochaines étapes et sentir que l’hôpital maîtrise la situation. Une organisation qui reste opaque ou contradictoire est immédiatement vécue comme déstabilisante. À l’inverse, un parcours expliqué avec simplicité rassure, même lorsque le contexte est tendu.
Elles attendent ensuite du respect. Cela concerne la manière dont on parle du défunt, le soin porté à sa prise en charge, l’attention accordée aux demandes spécifiques et la qualité de l’accueil. En période de forte activité, les familles n’exigent pas nécessairement une disponibilité illimitée. Elles attendent surtout qu’aucune contrainte de service ne fasse disparaître l’humanité de la relation.
Les partenaires, notamment les opérateurs funéraires, attendent pour leur part de la fiabilité. Ils ont besoin de règles stables, de dossiers corrects, de créneaux tenus et d’interlocuteurs identifiés. Une chambre mortuaire bien adaptée facilite leur travail au lieu de le rendre imprévisible. Cette fiabilité contribue directement à la fluidité du parcours pour les proches.
Les services de soins attendent, eux aussi, une organisation lisible. Ils ont besoin de savoir que les transferts seront pris en charge, que les procédures sont claires et que les situations sensibles seront gérées sans escalade permanente. Une chambre mortuaire robuste sécurise l’ensemble du fonctionnement hospitalier.
Enfin, l’institution elle-même attend d’un tel service qu’il protège sa crédibilité. Dans des moments aussi sensibles, la qualité d’organisation de la chambre mortuaire influence fortement l’image de l’hôpital. Une adaptation réussie montre qu’un établissement sait rester digne, structuré et fiable même lorsqu’il traverse une phase difficile. C’est un marqueur silencieux mais puissant de professionnalisme.
Cap sur l’essentiel pour les proches et les usagers
| Attente du client ou de la famille | Réponse attendue de l’hôpital | Ce que permet une bonne adaptation de la chambre mortuaire |
|---|---|---|
| Comprendre rapidement les démarches | Donner des informations simples, cohérentes et immédiates | Réduit l’angoisse, évite les malentendus et accélère les démarches utiles |
| Être reçu avec respect malgré la forte activité | Maintenir un accueil humain, discret et organisé | Préserve la dignité du défunt et la confiance des proches |
| Obtenir des délais réalistes | Annoncer clairement les contraintes et les horaires | Limite la frustration et améliore la relation avec les familles |
| Éviter toute erreur d’identité ou de dossier | Renforcer la traçabilité et les contrôles | Sécurise toute la prise en charge et protège l’établissement |
| Pouvoir coordonner sereinement avec les pompes funèbres | Organiser les créneaux et clarifier les documents nécessaires | Fluidifie les sorties et évite l’encombrement |
| Se sentir accompagné dans un moment difficile | Prévoir des interlocuteurs identifiés et disponibles | Rend le parcours plus compréhensible et moins brutal |
| Avoir confiance dans les conditions de conservation | Garantir des capacités adaptées et des locaux bien tenus | Rassure les familles sur le sérieux de la prise en charge |
| Ne pas subir une organisation débordée | Déclencher des renforts et des plans gradués au bon moment | Maintient la qualité de service même sous pression |
| Savoir que le défunt reste traité avec considération | Conserver des protocoles de dignité stricts | Évite toute déshumanisation liée à la saturation |
| Bénéficier d’un parcours fluide entre l’hôpital et les partenaires | Renforcer la coordination interne et externe | Réduit les temps morts et améliore l’expérience globale |
FAQ
Comment l’hôpital sait-il que sa chambre mortuaire entre dans une période de forte activité ?
L’hôpital s’appuie généralement sur plusieurs signaux : hausse du nombre de décès, augmentation du taux d’occupation des espaces de conservation, délais qui s’allongent, intensification des transferts internes et multiplication des demandes de familles ou d’opérateurs funéraires. Ce n’est pas un seul indicateur qui alerte, mais l’accumulation de tensions observables dans le fonctionnement quotidien.
L’adaptation consiste-t-elle seulement à ajouter des places de conservation ?
Non. Augmenter la capacité matérielle peut être utile, mais cela ne suffit pas. L’adaptation implique aussi le renfort des équipes, la sécurisation de l’identification, la fluidification des circuits, l’amélioration de la communication avec les familles, la coordination avec les opérateurs funéraires et l’activation de protocoles spécifiques. Sans cette approche globale, la capacité supplémentaire peut rapidement être mal exploitée.
Les familles risquent-elles d’être moins bien accompagnées lorsque l’activité augmente ?
Le risque existe si l’hôpital n’anticipe pas. Mais une organisation bien préparée met justement en place des mesures pour préserver la qualité de l’accueil malgré la hausse des flux : messages clairs, interlocuteurs identifiés, rendez-vous mieux organisés, priorisation des situations sensibles et maintien d’un cadre digne. L’objectif est que la contrainte logistique soit la moins visible possible pour les proches.
Peut-il y avoir des retards pendant une période de forte activité ?
Oui, certains délais peuvent s’allonger, notamment pour l’organisation des rendez-vous, des transferts ou des sorties, selon le contexte. Ce qui compte, c’est la manière dont l’hôpital les gère. Lorsqu’ils sont anticipés, expliqués et encadrés, ces délais restent compatibles avec une prise en charge respectueuse. Le problème naît surtout quand ils sont mal communiqués ou mal coordonnés.
Comment l’hôpital évite-t-il les erreurs d’identification ?
Il renforce les contrôles à chaque étape : vérification des identités, traçabilité des mouvements, documentation rigoureuse, contrôles croisés entre professionnels et procédures strictes lors de la remise du défunt. En période de forte activité, ces vérifications deviennent encore plus importantes, car la multiplication des dossiers augmente le risque de confusion.
Les opérateurs funéraires sont-ils associés à l’adaptation ?
Oui, car ils jouent un rôle essentiel dans la fluidité des sorties. L’hôpital adapte souvent ses modalités de coordination avec eux : créneaux plus précis, formalités mieux encadrées, accès régulés, échanges documentaires plus rigoureux. Une bonne coopération avec les opérateurs contribue directement à limiter l’encombrement de la chambre mortuaire.
Que fait l’hôpital si sa capacité habituelle est dépassée ?
Selon son niveau de préparation, il peut optimiser les sorties, renforcer les effectifs, activer des équipements supplémentaires temporaires, utiliser des procédures d’exception ou solliciter des coopérations externes. Les réponses varient selon la taille de l’établissement et l’intensité de la situation, mais elles doivent toujours rester conformes aux exigences de dignité, de sécurité et de traçabilité.
Les professionnels de la chambre mortuaire reçoivent-ils un soutien particulier pendant ces périodes ?
Dans les organisations les plus attentives, oui. La forte activité accroît la charge émotionnelle et mentale du travail. Des points de régulation, un management de proximité, une meilleure répartition des tâches et parfois un soutien psychologique formalisé peuvent être mis en place. Ce soutien est important pour préserver la qualité de service sur la durée.
Pourquoi la communication est-elle si importante dans ces moments ?
Parce qu’une grande partie des tensions naît du manque de lisibilité. Si les familles, les services de soins et les partenaires reçoivent des messages contradictoires ou incomplets, l’impression de désorganisation augmente immédiatement. Une communication claire permet au contraire de maintenir la confiance, même lorsque l’activité est très forte.
Qu’est-ce qui distingue une chambre mortuaire bien adaptée d’une chambre mortuaire débordée ?
La différence se voit dans la maîtrise globale du service. Une chambre mortuaire bien adaptée reste lisible, sûre, respectueuse et coordonnée malgré la pression. Les délais sont encadrés, les familles sont informées, les équipes savent quoi faire, les partenaires interviennent dans un cadre stable et la dignité du défunt reste au centre. Une chambre mortuaire débordée, au contraire, subit les flux au lieu de les organiser.