Lorsqu’un proche est hospitalisé, la famille entre souvent dans une période de grande fragilité. L’inquiétude face au diagnostic, l’attente de nouvelles, la peur de la douleur, la fatigue accumulée, l’organisation du quotidien et parfois la perspective d’une issue grave bouleversent profondément les repères. Dans ces moments, l’hôpital ne prend pas seulement en charge un patient. Il accueille aussi, d’une certaine manière, un entourage qui a besoin d’être informé, soutenu, guidé et reconnu dans ce qu’il traverse.
L’accompagnement des proches à l’hôpital repose sur plusieurs dimensions complémentaires. Il y a d’abord l’accueil humain, qui consiste à recevoir les familles avec respect, clarté et disponibilité. Il y a ensuite l’information médicale, qui doit être transmise avec tact, dans un langage compréhensible, tout en respectant le secret médical et la volonté du patient. À cela s’ajoutent le soutien psychologique, l’aide sociale, l’accompagnement spirituel si la famille le souhaite, l’organisation des visites, l’orientation dans les démarches administratives, ainsi que l’appui spécifique proposé en situation critique, en soins palliatifs, en réanimation ou après un décès.
Comprendre comment l’hôpital accompagne les proches permet de mieux anticiper les besoins, de réduire le sentiment d’isolement et de savoir vers qui se tourner. Car dans un moment difficile, la qualité de la relation avec les équipes peut faire une différence réelle. Être écouté, pouvoir poser des questions, trouver un interlocuteur fiable, recevoir une présence rassurante ou simplement être reconnu dans sa détresse aide à tenir lorsque tout semble vaciller.
Cet article détaille les différentes formes d’accompagnement proposées par l’hôpital aux proches, les droits à connaître, les ressources disponibles, les limites parfois rencontrées, ainsi que les bonnes pratiques pour mieux vivre cette période complexe. L’objectif est d’apporter des repères utiles, concrets et humains, afin de mieux comprendre ce que l’établissement de santé peut mettre en place pour soutenir les familles dans l’épreuve.
L’accueil des proches dès l’arrivée à l’hôpital
Le premier contact avec l’hôpital marque souvent durablement les proches. Quand l’entrée a lieu dans l’urgence, l’arrivée se fait dans un climat de sidération. Quand l’hospitalisation est programmée, l’inquiétude est parfois plus contenue, mais elle reste bien présente. Dans tous les cas, la qualité de l’accueil conditionne une partie du vécu familial. Être reçu avec considération, orienté rapidement, informé sur les premières étapes et guidé dans les lieux contribue à apaiser une tension initiale souvent très forte.
L’accompagnement commence donc dès l’admission. Les agents d’accueil, secrétaires, infirmiers, aides-soignants et cadres de santé jouent un rôle important pour donner des repères immédiats. Ils expliquent, selon les situations, les horaires de visite, les modalités d’attente, les coordonnées du service, les règles de sécurité, les possibilités d’échange avec l’équipe médicale, ainsi que les documents utiles à fournir. Même lorsque le temps manque, quelques indications simples peuvent éviter aux proches de se sentir perdus dans un environnement déjà intimidant.
Cette première étape a une portée émotionnelle majeure. Les familles sont souvent en état de stress aigu. Leur capacité à retenir les informations est réduite. Il est donc essentiel que l’hôpital adopte une communication claire, répétée si nécessaire, et adaptée à l’état émotionnel de l’entourage. Un accueil bien conduit ne consiste pas uniquement à transmettre des consignes. Il s’agit aussi d’identifier la vulnérabilité des proches, de repérer ceux qui semblent désorientés, très angoissés ou seuls, et de leur proposer un appui plus individualisé.
Dans certains services, notamment en réanimation, en oncologie, en pédiatrie ou en soins palliatifs, des pratiques spécifiques d’accueil des familles sont mises en place. Elles peuvent prendre la forme d’un entretien d’entrée, d’une remise de livret d’information, d’un accompagnement jusqu’à la chambre, ou d’un temps d’explication sur le fonctionnement du service. Ces dispositifs ne suppriment pas la douleur de la situation, mais ils réduisent le sentiment d’abandon souvent ressenti au départ.
L’accueil des proches a aussi une fonction relationnelle fondamentale. Il donne le ton de la suite. Quand les familles perçoivent d’emblée qu’elles seront écoutées et respectées, la confiance avec les équipes se construit plus facilement. À l’inverse, un accueil froid, flou ou expéditif peut amplifier l’angoisse et rendre les échanges futurs plus difficiles. Dans un moment délicat, chaque mot compte, chaque posture compte, et l’hôpital a tout intérêt à considérer cette phase initiale comme un véritable soin relationnel.
L’importance d’une information claire, régulière et compréhensible
Pour les proches, l’un des besoins les plus forts pendant une hospitalisation difficile est de comprendre ce qui se passe. L’inconnu génère souvent davantage d’angoisse que la réalité, même lorsqu’elle est grave. C’est pourquoi la transmission d’informations constitue l’un des piliers de l’accompagnement. Les familles ont besoin de savoir où en est la situation, quelles sont les prochaines étapes, quels soins sont envisagés, quels sont les risques, ce qui relève de l’urgence, de l’observation ou de l’incertitude.
L’hôpital accompagne les proches en organisant des temps d’échange avec les professionnels de santé. En pratique, ces informations sont souvent données par le médecin, parfois en présence d’un infirmier ou d’un cadre de santé, notamment lorsque la situation est complexe. Les équipes doivent trouver un équilibre délicat : informer suffisamment pour rassurer et permettre la compréhension, sans donner d’informations erronées, prématurées ou contraires à la volonté du patient.
La manière de dire les choses est aussi importante que le contenu lui-même. Le langage médical peut être difficile à suivre pour des non-spécialistes, surtout lorsqu’ils sont sous le choc. Un bon accompagnement implique donc de reformuler, d’éviter les termes trop techniques, de vérifier que les proches ont bien compris et d’accepter de répéter plusieurs fois les mêmes éléments. L’écoute des questions, y compris les plus simples, est une marque de respect. Ce n’est pas parce qu’une équipe connaît parfaitement une situation qu’elle est facile à saisir pour une famille.
La régularité de l’information joue également un rôle central. Dans certaines situations, les proches supportent mal les longues périodes sans nouvelles. Même lorsqu’il n’y a pas d’évolution importante à signaler, le fait de dire qu’il n’y a pas de changement notable, que l’équipe poursuit la surveillance et qu’un nouveau point sera fait plus tard peut éviter bien des angoisses. À l’inverse, le silence peut être interprété comme un signe alarmant ou comme une forme d’indifférence.
Il faut aussi rappeler que l’information médicale est encadrée par des règles précises. Le patient conserve des droits sur les informations qui le concernent. S’il est conscient et capable d’exprimer sa volonté, il peut désigner une personne de confiance ou préciser ce qu’il souhaite partager ou non avec ses proches. L’hôpital doit alors respecter ce cadre. Accompagner les familles, ce n’est pas tout dire à tout le monde. C’est informer avec discernement, humanité et loyauté, dans le respect du patient comme de son entourage.
Le rôle essentiel de l’équipe soignante dans le soutien quotidien
Au-delà des consultations médicales ou des annonces importantes, ce sont souvent les soignants du quotidien qui accompagnent le plus concrètement les proches. Infirmiers, aides-soignants, agents de service hospitalier, cadres, psychologues et autres professionnels présents dans le service sont ceux que les familles croisent le plus souvent. Leur présence régulière, leur manière de répondre, d’expliquer un geste ou d’accueillir une émotion peut profondément influencer la façon dont les proches traversent l’épreuve.
Le soutien quotidien ne repose pas seulement sur de longs entretiens. Il se manifeste dans des gestes parfois simples : dire bonjour, prendre quelques secondes pour répondre à une question, prévenir lorsqu’un soin important va avoir lieu, autoriser un temps de présence supplémentaire, proposer une chaise, un verre d’eau, ou signaler qu’un médecin passera un peu plus tard. Dans un moment difficile, ces attentions ont un poids immense. Elles redonnent un peu d’humanité à un univers souvent perçu comme technique et impersonnel.
Les proches observent aussi beaucoup les soignants. Ils cherchent à lire, dans leurs attitudes, des indices sur l’état de la personne hospitalisée. Une équipe qui reste disponible, cohérente, calme et respectueuse transmet indirectement un sentiment de sécurité. À l’inverse, des échanges tendus, des réponses contradictoires ou une sensation de précipitation peuvent renforcer la peur et la méfiance. L’accompagnement passe donc également par la qualité de la coordination au sein du service.
Les soignants jouent souvent un rôle d’interface entre la famille et le médecin. Ils peuvent recueillir des inquiétudes, signaler qu’un proche a besoin d’explications, faire remonter une demande d’entretien ou aider à reformuler certaines questions. Ils sont également bien placés pour repérer une souffrance psychologique importante chez les proches : épuisement, pleurs fréquents, agitation, repli, culpabilité ou difficulté à faire face. Dans ce cas, ils peuvent orienter vers le psychologue, l’assistant social ou d’autres ressources adaptées.
Il faut enfin souligner que ce soutien quotidien se construit dans des conditions parfois exigeantes. Les équipes hospitalières travaillent sous forte pression, avec des contraintes de temps, des charges émotionnelles lourdes et des organisations complexes. Malgré cela, nombre de professionnels considèrent l’accompagnement des proches comme une part essentielle du soin. Car prendre soin d’un patient, surtout lorsqu’il est vulnérable, c’est aussi prendre en compte la place de celles et ceux qui l’aiment, l’attendent, l’accompagnent et souffrent à ses côtés.
Comment l’hôpital aide les familles à comprendre le parcours de soins
Pour les proches, l’hôpital peut sembler labyrinthique. Entre les services, les examens, les changements de chambre, les interventions de spécialistes et les termes médicaux, il est souvent difficile de comprendre le parcours réel du patient. Or, l’ignorance sur le déroulement des soins alimente l’anxiété. L’une des missions de l’hôpital, lorsqu’il accompagne un entourage en difficulté, est donc de rendre ce parcours plus lisible.
Cela commence par l’explication des étapes. Les proches ont besoin de savoir pourquoi un examen est demandé, à quoi sert une surveillance particulière, ce que signifie une période d’observation, dans quels délais des résultats peuvent être obtenus et quelles décisions dépendent de ces résultats. Cette pédagogie ne vise pas à transformer la famille en experte de la situation médicale. Elle permet surtout de donner un cadre, d’éviter les malentendus et de réduire la sensation de chaos.
Dans certains cas, le parcours de soins est particulièrement complexe. C’est le cas en oncologie, en neurologie, en réanimation, en chirurgie lourde, en psychiatrie ou dans les parcours gériatriques impliquant plusieurs professionnels. Les proches peuvent alors être confrontés à des décisions successives, à des changements d’orientation thérapeutique ou à des périodes d’incertitude. L’accompagnement consiste à rendre ces transitions compréhensibles et à rappeler, autant que possible, la logique des choix effectués.
Le rôle du médecin référent, du cadre de santé ou de l’infirmier coordinateur peut être décisif dans cette mise en cohérence. Lorsqu’un interlocuteur identifié prend le temps de résumer la situation, de rappeler les priorités et d’indiquer les prochaines échéances, la famille se sent moins démunie. Il devient plus simple de se préparer psychologiquement, de prévenir d’autres membres de l’entourage, de s’organiser sur le plan personnel et de participer, quand cela est possible, à certaines décisions.
Le parcours de soins comprend aussi l’après. Les proches ont souvent besoin d’anticiper la sortie, la rééducation, le retour à domicile, un transfert en structure adaptée ou l’éventualité d’une prise en charge palliative. L’hôpital peut accompagner cette projection en expliquant tôt les scénarios possibles, sans brutalité, mais sans faux espoirs non plus. Cette anticipation, lorsqu’elle est bien conduite, évite que la famille ne découvre les contraintes au dernier moment.
Aider les proches à comprendre le parcours, c’est finalement leur permettre de retrouver une part de maîtrise dans une situation qui leur échappe largement. Même quand la réalité reste douloureuse, savoir où l’on va, pourquoi l’on attend et quelles sont les options aide à traverser l’épreuve avec un peu plus de solidité.
Le soutien psychologique proposé aux proches en souffrance
L’hospitalisation grave d’un proche provoque fréquemment une détresse psychologique intense. Certains vivent une angoisse permanente, d’autres un état de sidération, un sentiment d’impuissance, de la culpabilité, de la colère ou un épuisement profond. Face à cette souffrance, l’hôpital peut proposer un accompagnement psychologique aux familles, soit de manière spontanée, soit à leur demande, soit sur orientation de l’équipe.
Le psychologue hospitalier a pour mission d’accueillir la parole des proches, sans jugement et sans pression. Il ne cherche pas à minimiser la douleur ni à la corriger rapidement. Il offre un espace où l’on peut exprimer la peur, l’incompréhension, la tristesse, les tensions familiales, le sentiment d’injustice ou les difficultés à affronter la réalité. Dans un contexte hospitalier, cette possibilité de parler librement est souvent précieuse, car beaucoup de proches se censurent devant le patient ou essaient de rester forts pour les autres.
Le soutien psychologique peut prendre différentes formes. Parfois, un seul entretien suffit à apaiser une crise ponctuelle ou à aider un proche à se recentrer. Dans d’autres situations, plusieurs rencontres sont nécessaires, notamment lorsque l’hospitalisation se prolonge, que le pronostic est engagé ou qu’un conflit familial complique la relation avec l’équipe. Le psychologue peut aussi intervenir en cas d’annonce difficile, de décision médicale délicate, de fin de vie ou de décès.
Cet accompagnement ne concerne pas uniquement les réactions spectaculaires. Il est aussi utile pour les personnes qui semblent tenir, mais s’effondrent intérieurement. Beaucoup de proches ne se sentent pas légitimes à demander de l’aide. Ils pensent que toute l’attention doit aller au patient. Pourtant, leur état psychologique compte. Un entourage soutenu peut mieux accompagner, mieux décider quand il le faut, et mieux supporter la suite de l’épreuve.
Dans certains services, notamment en pédiatrie, cancérologie, gériatrie, maternité pathologique, soins palliatifs ou réanimation, la présence de psychologues est particulièrement intégrée à la prise en charge. Des entretiens peuvent être proposés rapidement. Ailleurs, l’accès peut être moins visible, ce qui rend utile le fait de demander explicitement si un soutien psychologique est disponible pour les proches.
Le psychologue n’est pas le seul à apporter ce soutien. Certains médecins ou soignants ont une grande qualité d’écoute. Des associations interviennent parfois. Des dispositifs d’accompagnement spirituel peuvent aussi contribuer à apaiser certains proches. Mais la possibilité d’un espace psychologique dédié reste un repère important. Elle rappelle que la souffrance des familles est reconnue et qu’elle mérite, elle aussi, une attention véritable.
L’accompagnement social et administratif dans les périodes de crise
Quand un proche est hospitalisé dans un contexte grave, la charge émotionnelle s’ajoute souvent à une charge matérielle très lourde. Il faut organiser les trajets, gérer l’absence au travail, s’occuper des enfants, comprendre les droits sociaux, préparer un éventuel retour à domicile, envisager une aide extérieure ou faire face à des coûts imprévus. Dans ces moments, l’hôpital peut accompagner les familles grâce à l’intervention du service social.
L’assistant de service social hospitalier aide les proches à faire face aux conséquences pratiques de la situation. Son rôle est essentiel, même s’il reste parfois méconnu. Il peut informer sur les aides existantes, soutenir des démarches administratives, orienter vers des dispositifs de maintien à domicile, aider à préparer une entrée en établissement spécialisé, faciliter certains liens avec les administrations ou réfléchir avec la famille aux solutions les plus réalistes dans l’urgence.
Cette aide est particulièrement utile lorsque la personne hospitalisée était le principal soutien financier ou organisationnel du foyer, lorsque la famille vit loin, lorsque les ressources sont limitées ou lorsqu’une dépendance importante doit être anticipée. Elle peut aussi concerner les proches eux-mêmes, par exemple s’ils doivent prendre un congé, solliciter un arrêt temporaire, demander certaines aides, ou faire valoir un statut particulier d’aidant.
L’accompagnement social devient souvent décisif dans les suites d’hospitalisation. Lorsque le retour à domicile paraît difficile, il faut parfois mettre en place des soins infirmiers, une aide ménagère, un portage de repas, un lit médicalisé, un accompagnement en rééducation ou une orientation vers un autre établissement. Les proches peuvent se sentir dépassés par la complexité des démarches et la rapidité des décisions à prendre. Le service social permet alors de structurer les étapes et d’éviter une sortie mal préparée.
Dans les situations de grande vulnérabilité, l’assistant social peut également jouer un rôle de médiation. Il aide à poser les priorités, à distinguer l’urgent de l’important, et à chercher des solutions concrètes lorsque les ressources familiales sont insuffisantes. Ce soutien ne fait pas disparaître les difficultés, mais il évite que la famille ne soit totalement seule face à un enchaînement de contraintes administratives.
L’accompagnement hospitalier des proches ne se limite donc pas au registre émotionnel. Être bien soutenu, c’est aussi être aidé à gérer le réel : papiers, droits, organisation, financement, orientation. Dans un moment difficile, cette dimension pratique est capitale. Quand elle est négligée, la fatigue s’aggrave. Quand elle est bien prise en charge, elle permet aux proches de consacrer davantage d’énergie à l’essentiel : être présents auprès de la personne hospitalisée.
La place de la personne de confiance et le lien avec la famille
Dans les situations difficiles, la question de la personne de confiance prend une importance particulière. Cette figure permet d’organiser le dialogue entre le patient, les équipes soignantes et les proches. Lorsqu’elle a été désignée, la personne de confiance peut accompagner la personne hospitalisée dans ses démarches, l’aider à exprimer sa volonté et être consultée si le patient n’est plus en mesure de s’exprimer.
Pour les familles, ce dispositif peut être très structurant. Il permet d’éviter certaines confusions, notamment lorsqu’il existe plusieurs proches, des sensibilités différentes ou des désaccords sur ce qu’il faudrait faire. La personne de confiance n’est pas celle qui décide à la place du patient, mais celle qui témoigne au mieux de ce qu’il aurait voulu, en s’appuyant sur les échanges antérieurs et sur la relation qu’elle entretient avec lui. Son rôle peut donc contribuer à apaiser certaines tensions et à clarifier les discussions.
L’hôpital accompagne les proches en rappelant ce cadre. Les équipes expliquent en principe ce qu’implique la désignation d’une personne de confiance, en quoi ce rôle est différent de celui de la famille au sens large, et comment la relation s’organise en pratique. Cela ne signifie pas que les autres proches sont exclus. Au contraire, lorsque cela est possible et souhaité, l’information circule dans un cadre clair, respectueux du patient et de sa vie privée.
Dans les situations où aucune personne de confiance n’a été désignée, l’hôpital échange avec les proches présents, en tenant compte du contexte et des capacités de chacun à porter l’information. Les équipes cherchent alors souvent à identifier un interlocuteur principal pour faciliter les communications, éviter les messages contradictoires et limiter la dispersion des informations sensibles. Cette organisation est utile, en particulier lorsque la situation évolue vite.
La présence d’une personne de confiance ou d’un référent familial n’empêche pas les émotions, ni les conflits parfois anciens qui ressurgissent dans la crise. Mais elle offre un cadre. Elle rappelle que l’accompagnement doit rester centré sur le patient, sur ses souhaits, sur sa dignité et sur la cohérence des échanges. Pour les proches, comprendre cette logique est important : cela évite de vivre certaines limites comme un rejet personnel alors qu’elles visent souvent à protéger la personne hospitalisée et à garantir des décisions plus justes.
Quand la situation s’aggrave : annoncer, expliquer, soutenir
L’un des moments les plus difficiles à l’hôpital est celui où l’état du patient s’aggrave. Qu’il s’agisse d’une complication brutale, d’une défaillance progressive, d’un pronostic qui se sombre ou d’une inefficacité des traitements, les proches ont besoin d’un accompagnement particulièrement attentif. La manière dont l’hôpital annonce cette évolution et soutient la famille pendant cette phase est déterminante.
L’annonce d’une aggravation ne peut pas être traitée comme une simple transmission d’information. Elle suppose un temps dédié, un lieu aussi calme que possible, une parole préparée, claire, progressive et sincère. Les professionnels doivent souvent annoncer à la fois des faits médicaux, des incertitudes et des conséquences concrètes. Les proches, eux, n’entendent pas tout de la même manière. Certains s’accrochent au moindre signe d’espoir, d’autres comprennent immédiatement la gravité, d’autres encore restent dans le déni pendant un temps. L’accompagnement doit donc intégrer ces différences de réaction.
Dans ce contexte, le rôle du médecin est central, mais celui des autres professionnels l’est tout autant. Après l’annonce, de nombreuses questions émergent : que va-t-il se passer maintenant, combien de temps cela peut-il durer, souffre-t-il, peut-on rester plus longtemps, faut-il prévenir d’autres membres de la famille, quelles décisions sont envisagées ? Les proches ont besoin qu’on leur laisse le temps de digérer l’information et de revenir poser des questions. Une seule annonce, même bien faite, ne suffit pas toujours.
L’hôpital accompagne également en soutenant la présence familiale. Dans de nombreuses situations graves, les équipes assouplissent les visites, cherchent à préserver l’intimité, facilitent la venue de certains proches ou adaptent certaines règles quand l’état du patient le justifie. Cela permet à la famille de se rassembler, de parler, de se préparer et parfois de vivre des moments précieux malgré la souffrance.
Lorsque l’aggravation ouvre sur une réflexion éthique ou sur une limitation des thérapeutiques, l’accompagnement devient encore plus sensible. Les proches peuvent avoir le sentiment qu’il faut choisir, alors que la décision médicale obéit à un cadre précis. Les équipes doivent alors expliquer ce qui est entrepris dans l’intérêt du patient, rappeler les objectifs de confort et de dignité, et écouter les craintes ou les incompréhensions. Dans ces phases critiques, le soutien relationnel n’est pas accessoire. Il est une composante essentielle de la qualité des soins.
Le rôle spécifique des soins palliatifs auprès des proches
Lorsque la maladie ne peut plus être guérie ou que l’état de la personne se dégrade fortement, les soins palliatifs prennent une place particulière. Contrairement à une idée encore répandue, ils ne concernent pas uniquement les derniers instants. Ils visent à soulager la douleur, apaiser les symptômes, préserver la qualité de vie et accompagner la personne malade ainsi que ses proches. L’hôpital, à travers les équipes de soins palliatifs, propose souvent un accompagnement global particulièrement précieux dans les moments difficiles.
Les proches y trouvent d’abord une écoute spécifique. Les équipes palliatives sont formées pour accueillir la souffrance familiale, les inquiétudes liées à la fin de vie, les questions sur le sens des soins, la peur de la douleur, de l’étouffement, de la perte de conscience ou de l’attente prolongée. Elles prennent le temps d’expliquer les objectifs du confort, les traitements utilisés, les signes d’évolution, et la manière dont le patient est accompagné.
Cet accompagnement est souvent plus large que le seul cadre médical. Il englobe le soutien psychologique, l’aide à la communication au sein de la famille, la prise en compte de la dimension spirituelle si elle existe, ainsi que l’attention portée aux proches aidants. Dans certains établissements, les équipes mobiles de soins palliatifs interviennent à la demande des services pour aider à mieux accompagner la personne malade et son entourage, même lorsque le patient n’est pas dans une unité dédiée.
Pour les familles, la présence d’une équipe palliative peut être profondément rassurante. Elle clarifie le sens de la prise en charge lorsque l’enjeu n’est plus la guérison, mais le soulagement et la dignité. Elle aide aussi à sortir d’une logique de combat permanent lorsque celui-ci devient source d’acharnement ou de souffrance supplémentaire. Cela ne signifie pas renoncer à la personne. Cela signifie prendre soin autrement, avec d’autres priorités.
Les soins palliatifs accompagnent également les proches dans l’avant et dans l’après. Ils aident à préparer certains gestes, certaines paroles, certaines présences. Ils peuvent proposer des temps d’échange après le décès ou orienter vers un soutien de deuil. Cette continuité relationnelle est souvent très importante, car elle permet à la famille de ne pas se sentir abandonnée au moment où la fin approche.
Dans un moment difficile, les soins palliatifs rappellent que l’hôpital n’est pas seulement un lieu de techniques et de traitements. Il peut aussi être un lieu d’accompagnement profondément humain, centré sur le soulagement, la relation, le respect du rythme de chacun et la reconnaissance de la souffrance des proches.
L’accompagnement en réanimation : un cadre à part, des besoins particuliers
La réanimation constitue un univers hospitalier à part. Les proches y sont confrontés à un environnement très impressionnant : machines, alarmes, surveillance continue, gestes techniques, sédation, pronostic incertain. Le choc visuel et émotionnel peut être immense. C’est pourquoi l’accompagnement des familles y fait l’objet d’une attention particulière, même si les contraintes médicales y sont fortes.
Dans ce type de service, les proches ont souvent besoin d’être préparés avant d’entrer. Voir un être aimé intubé, perfusé, inconscient ou entouré d’appareils peut être bouleversant. Les équipes prennent alors le temps, dans la mesure du possible, d’expliquer l’état du patient, le rôle des équipements, ce qui peut sembler impressionnant mais n’est pas forcément un signe d’aggravation immédiate, ainsi que les règles d’hygiène et de sécurité à respecter. Cette préparation réduit le risque de sidération totale.
Les familles en réanimation vivent aussi sous le poids de l’incertitude. L’évolution peut être rapide dans un sens ou dans l’autre. Une amélioration apparente peut être suivie d’une complication, tandis qu’une situation très critique peut parfois se stabiliser. Les proches ont donc besoin d’informations fréquentes, mais aussi d’un accompagnement pour supporter l’absence de certitude. L’équipe médicale, souvent sollicitée, doit alors répéter, préciser et aider à comprendre que certaines questions n’ont pas de réponse immédiate.
Dans ces services, l’attention portée aux proches peut inclure des horaires de visite adaptés, des espaces d’attente, des entretiens réguliers, voire des temps d’accompagnement renforcés lors des situations les plus graves. Les soignants savent que les familles traversent souvent une expérience traumatique. Leur présence, leur regard, leur façon de parler du patient comme d’une personne et non comme d’un cas clinique sont essentiels.
Lorsque la situation nécessite une réflexion sur les limites des traitements, les proches sont particulièrement vulnérables. Les discussions autour des thérapeutiques de maintien en vie, de leur sens, de leur proportionnalité et du confort du patient sont très difficiles. L’accompagnement doit alors être rigoureux, empathique et progressif. Il faut laisser de la place aux émotions, aux silences, aux incompréhensions, sans jamais abandonner la clarté.
La réanimation montre avec force combien l’hôpital accompagne les proches non seulement par des actes, mais par une présence structurée face à l’extrême. Dans cet espace de tension maximale, chaque repère relationnel compte. L’accueil, la préparation, l’explication et la continuité humaine peuvent profondément changer le vécu des familles.
Le soutien apporté aux parents lorsque l’enfant est hospitalisé
L’hospitalisation d’un enfant est une épreuve singulière. Elle bouleverse les parents dans ce qu’ils ont de plus sensible : leur fonction protectrice, leur sentiment de sécurité et leur capacité à maîtriser le quotidien. Face à cela, l’hôpital met généralement en place un accompagnement spécifique, car soutenir les parents revient aussi à mieux prendre soin de l’enfant.
En pédiatrie, la présence des parents est souvent considérée comme essentielle. Les équipes cherchent à maintenir le lien, à permettre l’accompagnement lors des soins, à expliquer les gestes à venir et à intégrer, autant que possible, le parent comme partenaire de la prise en charge. Cette approche réduit l’angoisse de séparation, aussi bien pour l’enfant que pour l’adulte, et favorise un climat plus rassurant.
L’accompagnement commence par l’explication. Les parents ont besoin de comprendre la maladie, les examens, les traitements, les risques, mais aussi la manière dont l’enfant peut réagir selon son âge. Ils doivent pouvoir poser des questions très concrètes : aura-t-il mal, peut-on rester la nuit, comment lui parler, que dire aux frères et sœurs, peut-on apporter des objets familiers, combien de temps durera l’hospitalisation ? Toutes ces préoccupations sont légitimes et méritent une réponse claire.
La souffrance émotionnelle des parents peut être intense, qu’il s’agisse d’une urgence, d’une pathologie grave, d’une opération lourde ou d’une hospitalisation prolongée. Les psychologues, éducateurs, puéricultrices et soignants spécialisés jouent ici un rôle important. Ils aident les parents à tenir, à trouver leur place, à comprendre les besoins de l’enfant et à ne pas s’effondrer totalement devant lui. Ce soutien est d’autant plus précieux que beaucoup de parents se sentent obligés d’être forts en permanence.
L’hôpital accompagne aussi la dimension familiale plus large. Un enfant hospitalisé mobilise souvent toute la cellule familiale : autre parent, fratrie, grands-parents. Il faut organiser les présences, préserver le lien avec les frères et sœurs, maintenir autant que possible des repères de vie. Les équipes peuvent orienter vers des dispositifs d’aide, des associations, des logements à proximité dans certains cas, ou simplement conseiller sur la manière de gérer le quotidien.
Quand la situation de l’enfant est grave ou chronique, l’accompagnement des parents devient encore plus central. Il s’agit alors de soutenir non seulement l’instant présent, mais aussi la durée, l’épuisement, les espoirs contrariés, les décisions complexes et parfois la confrontation à la fin de vie. Dans ce cadre, l’hôpital ne se contente pas d’un suivi médical. Il devient un lieu de soutien familial à part entière.
Le respect de l’intimité, des émotions et du rythme des proches
Dans un moment difficile, les proches n’ont pas tous les mêmes besoins ni la même manière de réagir. Certains souhaitent beaucoup parler, d’autres restent silencieux. Certains veulent être présents à chaque instant, d’autres ont besoin de s’éloigner temporairement pour supporter la situation. L’hôpital accompagne mieux lorsqu’il respecte cette diversité de réactions et n’impose pas une manière unique de vivre l’épreuve.
Le respect de l’intimité commence par des conditions concrètes. Annoncer une mauvaise nouvelle dans un couloir, laisser une famille pleurer sous le regard des passants, interrompre sans cesse un échange important ou exposer des informations sensibles devant d’autres personnes peut aggraver la violence du moment. À l’inverse, proposer un lieu calme, fermer une porte, laisser un temps de silence ou permettre à la famille de rester seule quelques minutes constitue déjà une forme d’accompagnement.
Le respect concerne aussi les émotions. Les proches peuvent pleurer, se mettre en colère, poser les mêmes questions, contester, rester figés ou avoir des réactions qui paraissent décalées. Dans la plupart des cas, ces attitudes traduisent une souffrance et non un manque de respect. Les équipes hospitalières sont souvent formées à accueillir ces réactions sans les juger trop vite. Cela ne signifie pas tout accepter sans cadre, mais reconnaître que l’épreuve met chacun à rude épreuve.
Le rythme des proches est un autre point essentiel. Certaines personnes comprennent vite et veulent aller droit au but. D’autres ont besoin de temps, de répétitions, de pauses. Dans une famille, les niveaux d’acceptation peuvent être très différents. L’hôpital accompagne mieux lorsqu’il accepte cette temporalité inégale, au lieu d’exiger une compréhension ou une adhésion immédiate. L’annonce, l’acceptation d’un pronostic grave, la préparation d’une fin de vie ou d’un retour à domicile demandent souvent plusieurs étapes.
Respecter l’intimité et le rythme, c’est aussi laisser une place à la singularité de la relation au patient. Un conjoint, un enfant adulte, un parent âgé, un frère éloigné ou un ami très proche n’ont pas le même vécu ni les mêmes besoins. L’accompagnement hospitalier gagne en qualité lorsqu’il ne réduit pas tous les proches à une catégorie uniforme, mais essaie de comprendre qui ils sont, ce qu’ils représentent pour la personne malade et ce qu’ils traversent eux-mêmes.
Dans des circonstances douloureuses, la qualité de cette attention peut marquer profondément les familles. Elles n’attendent pas une perfection totale, mais elles perçoivent très nettement si leur souffrance est reconnue ou simplement tolérée. Et cette reconnaissance, même discrète, a souvent une valeur immense.
Les visites, la présence auprès du malade et les aménagements possibles
La possibilité d’être présent auprès d’un proche hospitalisé est l’un des besoins les plus forts des familles. La visite n’est pas seulement un acte social. Elle représente un soutien affectif pour le patient, un moyen de vérifier par soi-même la réalité de la situation, une façon de ne pas se sentir inutile et parfois l’occasion de vivre des moments essentiels. L’hôpital accompagne donc aussi les proches à travers l’organisation de cette présence.
Les horaires de visite, les règles d’accès et les conditions d’accompagnement varient selon les services. En médecine ou en chirurgie, des plages précises sont souvent prévues. En réanimation, en pédiatrie, en maternité pathologique ou en soins palliatifs, les modalités peuvent être adaptées à la situation. Dans les périodes particulièrement graves, les équipes peuvent assouplir les règles pour permettre une présence plus longue, voire continue, de certains proches.
Cet aménagement est souvent déterminant dans les situations de fin de vie, de grande détresse, de fragilité extrême ou lorsqu’un patient désorienté a besoin d’un visage familier. Il permet aussi aux familles de ne pas vivre l’éloignement imposé comme une violence supplémentaire. Le simple fait d’être là, même en silence, peut avoir une forte valeur psychologique.
L’hôpital doit cependant concilier cette présence avec d’autres impératifs : repos du patient, soins techniques, organisation du service, sécurité, hygiène, confidentialité et sérénité des autres personnes hospitalisées. L’accompagnement des proches passe alors par l’explication de ces contraintes. Quand elles sont comprises et formulées avec respect, elles sont généralement mieux acceptées. Ce qui est mal vécu, ce n’est pas seulement la règle, mais le fait qu’elle semble arbitraire ou déshumanisée.
La présence auprès du malade peut aussi nécessiter un accompagnement spécifique. Certains proches ne savent pas comment se comporter face à un patient affaibli, douloureux, confus ou inconscient. Ils ont peur de mal faire, d’être envahissants, de dire quelque chose d’inadapté. Les soignants peuvent alors donner des repères simples : parler doucement, se présenter, toucher la main si cela convient, ne pas s’alarmer de certains signes, respecter les temps de fatigue. Ces conseils aident beaucoup.
Enfin, dans certaines situations, l’hôpital peut prévoir des espaces d’attente, des chambres d’accompagnement, des fauteuils pour la nuit ou une aide pour l’hébergement à proximité. Tous les établissements ne disposent pas des mêmes moyens, mais lorsque ces solutions existent, elles facilitent grandement la présence familiale. Accompagner les proches, c’est aussi leur permettre, dans la mesure du possible, de rester présents sans s’épuiser totalement.
L’aide à la prise de décision dans les situations complexes
Certaines hospitalisations placent les proches face à des décisions extrêmement difficiles. Il peut s’agir d’accepter ou non une intervention risquée, d’envisager un transfert, d’organiser un retour à domicile lourdement médicalisé, de réfléchir à une entrée en structure, ou d’être associés à une réflexion lorsque le patient ne peut plus exprimer sa volonté. Dans ces moments, l’hôpital accompagne en aidant les familles à comprendre les enjeux et à ne pas porter seules un poids écrasant.
La première aide est l’explication loyale. Une décision ne peut être supportable que si les proches comprennent à quoi elle correspond réellement. Quels bénéfices espérés, quels risques, quelles alternatives, quels délais, quelles conséquences concrètes ? Plus le contexte est flou, plus la décision est vécue comme insoutenable. Les équipes doivent donc présenter les options avec clarté, sans faux espoir, mais sans brutalité inutile.
L’accompagnement consiste aussi à rappeler le cadre. Toutes les décisions ne relèvent pas de la famille. Certaines sont strictement médicales. D’autres nécessitent la prise en compte de la volonté antérieure du patient. Les proches peuvent être consultés, écoutés, associés, mais ils ne doivent pas être placés dans la position d’avoir à choisir seuls entre la vie et la mort, entre soin et abandon. Lorsque ce cadre est bien explicité, il soulage parfois une culpabilité immense.
Dans les situations éthiques complexes, les équipes peuvent organiser des entretiens approfondis, associer plusieurs professionnels, faire intervenir une équipe de soins palliatifs ou, selon les cas, solliciter une réflexion collégiale. Pour les proches, savoir que la décision n’est pas improvisée, qu’elle est pensée collectivement et qu’elle vise l’intérêt du patient apporte un appui précieux.
Le temps est un élément clé. Certaines décisions doivent être prises vite, ce qui augmente la détresse. D’autres peuvent être préparées. L’hôpital accompagne mieux lorsqu’il anticipe les discussions plutôt que d’attendre l’extrême urgence. Une famille prévenue progressivement supporte mieux les choix difficiles qu’une famille mise brutalement devant une alternative incomprise.
Enfin, l’aide à la décision passe par l’écoute des valeurs familiales, des craintes, des convictions, des souvenirs du patient et de son histoire. Il ne s’agit pas de répondre à toutes les attentes, mais de reconnaître que derrière la décision technique se joue souvent quelque chose de très intime : l’amour, la fidélité, la peur de trahir, le refus de faire souffrir, l’incapacité à lâcher prise. Un bon accompagnement prend en compte cette dimension profondément humaine.
La médiation en cas de tension ou d’incompréhension avec l’équipe médicale
Dans les moments difficiles, la relation entre les proches et l’équipe hospitalière peut parfois se tendre. Le stress, la fatigue, l’incompréhension, la peur de perdre un être cher ou le sentiment de ne pas être entendu peuvent créer des conflits. Ceux-ci ne signifient pas forcément que l’accompagnement a échoué, mais ils montrent qu’un besoin important n’est pas reconnu ou qu’une communication s’est dégradée. L’hôpital peut alors jouer un rôle de médiation.
La première forme de médiation est souvent interne au service. Un cadre de santé, un médecin référent ou un psychologue peut proposer un temps de reprise, afin de clarifier ce qui pose problème. Il peut s’agir d’un malentendu sur une décision, d’une parole perçue comme brutale, d’un désaccord sur les visites, d’un manque de nouvelles, ou d’un ressenti de négligence. Le fait de nommer les choses dans un espace dédié permet souvent de réduire la tension.
Cette médiation suppose que les proches se sentent autorisés à exprimer leurs difficultés. Beaucoup hésitent à parler, de peur de déranger ou de se fâcher avec l’équipe. Pourtant, lorsqu’une souffrance relationnelle s’installe, elle peut contaminer tout le reste du vécu hospitalier. Il est donc préférable de demander un entretien, de formuler calmement ce qui pose problème et de chercher un terrain de compréhension mutuelle.
L’hôpital accompagne aussi par des dispositifs plus institutionnels. Selon les établissements, il peut exister des représentants des usagers, une commission dédiée aux relations avec les usagers, des cellules qualité ou d’autres interlocuteurs capables d’écouter une plainte, une difficulté ou une demande d’explication. L’objectif n’est pas uniquement contentieux. Il peut aussi être réparateur et relationnel.
Les tensions surviennent fréquemment lorsque la famille a l’impression qu’on ne mesure pas son désarroi. À l’inverse, les équipes peuvent se sentir agressées ou injustement mises en cause alors qu’elles sont mobilisées au maximum. La médiation permet de réintroduire de la complexité là où chacun tend à se figer dans sa souffrance. Elle rappelle que derrière un conflit, il y a souvent des peurs, des attentes et des limites de part et d’autre.
Un accompagnement hospitalier de qualité ne signifie pas absence totale de friction. Cela signifie capacité à reprendre le dialogue lorsqu’il se rompt, à reconnaître les maladresses éventuelles, à expliciter les contraintes et à redonner une place à la relation. Dans les moments difficiles, cette possibilité est particulièrement importante. Elle évite que l’épreuve médicale se double d’une blessure relationnelle durable.
L’accompagnement spirituel et le respect des convictions
Dans les périodes de grande vulnérabilité, les proches peuvent éprouver des besoins spirituels, religieux ou existentiels plus forts qu’à d’autres moments de la vie. Certains cherchent un soutien dans leur foi. D’autres ont besoin de parler du sens de l’épreuve, de la mort, de la peur, du pardon, de la séparation ou de l’espérance. L’hôpital accompagne aussi cette dimension lorsqu’il la reconnaît et la respecte.
L’accompagnement spirituel ne concerne pas seulement les personnes pratiquantes. Il peut répondre à des questionnements très larges sur ce que l’on vit, sur la manière d’être présent, sur ce qui compte quand la vie vacille. Dans de nombreux établissements, des aumôneries existent et peuvent être sollicitées par le patient ou les proches. Elles proposent une écoute, des temps de prière, des rites selon les traditions, ou simplement une présence humaine.
Ce soutien n’est jamais imposé. Il s’inscrit dans le respect absolu des convictions de chacun, qu’elles soient religieuses, philosophiques ou non confessionnelles. L’hôpital a ici un rôle d’équilibre : permettre l’accès à cet accompagnement lorsqu’il est souhaité, tout en veillant à ne pas l’imposer ni à favoriser une conviction particulière. Cette neutralité respectueuse fait partie de la qualité de l’accueil.
Pour les proches, la possibilité d’un accompagnement spirituel peut être très précieuse au moment d’une aggravation, d’une fin de vie ou après le décès. Certains ont besoin de rites, de symboles ou d’une parole ancrée dans leur tradition. D’autres cherchent simplement quelqu’un capable d’écouter leur désarroi dans une perspective plus intérieure. Cette demande est parfois difficile à formuler. Le fait que l’hôpital la rende visible et accessible est donc important.
Les équipes soignantes, sans se substituer aux accompagnants spirituels, peuvent aussi participer à ce respect des convictions. Cela passe par l’attention aux pratiques culturelles ou religieuses, à certains souhaits de la famille, à la manière d’annoncer et d’accompagner la mort, ou encore aux gestes permis après un décès. Lorsque cela est compatible avec les contraintes médicales et légales, cette souplesse peut avoir une grande valeur pour les proches.
Dans un moment difficile, le soutien spirituel ne remplace ni l’accompagnement psychologique ni l’information médicale. Il constitue une dimension complémentaire. Il rappelle que la souffrance humaine ne se résume pas à des symptômes ou à des procédures. Elle touche aussi à l’intime, au sens, aux croyances et à la manière dont chacun tente de traverser l’insupportable.
L’après-hospitalisation : préparer le retour à domicile ou le relais
L’accompagnement des proches ne s’arrête pas lorsque l’état du patient se stabilise. Bien souvent, une autre étape commence : celle du retour à domicile, du transfert en rééducation, en établissement spécialisé, en soins de suite, en unité de soins palliatifs ou dans une autre structure. Cette transition est souvent source d’angoisse. Les proches ont besoin de savoir comment cela va se passer concrètement et quel sera leur rôle.
Lorsque le retour à domicile est envisagé, l’hôpital doit préparer la sortie avec soin. Les familles ont besoin d’explications sur les traitements, les rendez-vous de suivi, les signes d’alerte, les soins à poursuivre, le matériel nécessaire, les limitations éventuelles et les ressources disponibles. Si le patient sort encore fragile, la peur de mal faire est fréquente. Un bon accompagnement consiste donc à transmettre des consignes claires, écrites si possible, et à vérifier que les proches se sentent capables d’assumer ce qui leur est demandé.
Dans certains cas, les proches deviennent aidants de manière très intense. Ils doivent gérer des soins, une surveillance, des déplacements, l’alimentation, l’hygiène ou l’accompagnement d’une perte d’autonomie. L’hôpital peut alors anticiper cet impact et orienter vers des services adaptés : infirmiers à domicile, hospitalisation à domicile, aides humaines, réseaux de soutien, dispositifs de répit, associations ou structures spécialisées. Sans cette préparation, la sortie peut être vécue comme une nouvelle brutalité.
Le relais vers une autre structure demande lui aussi un accompagnement. Les familles doivent comprendre pourquoi un transfert est proposé, ce qui sera pris en charge dans le nouveau lieu, quelles démarches restent à accomplir et comment le lien sera maintenu. Les changements de cadre sont parfois déstabilisants, surtout après une hospitalisation longue et émotionnellement lourde. Le service d’origine a alors un rôle clé pour rendre la transition moins abrupte.
Il ne faut pas sous-estimer non plus le choc différé du retour. Certains proches tiennent pendant toute l’hospitalisation et s’effondrent une fois rentrés, lorsque l’urgence retombe. D’autres découvrent alors l’ampleur de la fatigue accumulée ou des transformations durables de la vie familiale. L’hôpital accompagne mieux lorsqu’il prend le temps d’évoquer cet après-coup, au lieu de considérer que la sortie signe la fin de toutes les difficultés.
Préparer l’après, c’est reconnaître que l’épreuve hospitalière déborde largement le temps passé dans le service. C’est aider les proches à ne pas se retrouver seuls face à une nouvelle étape, souvent moins spectaculaire mais tout aussi exigeante humainement.
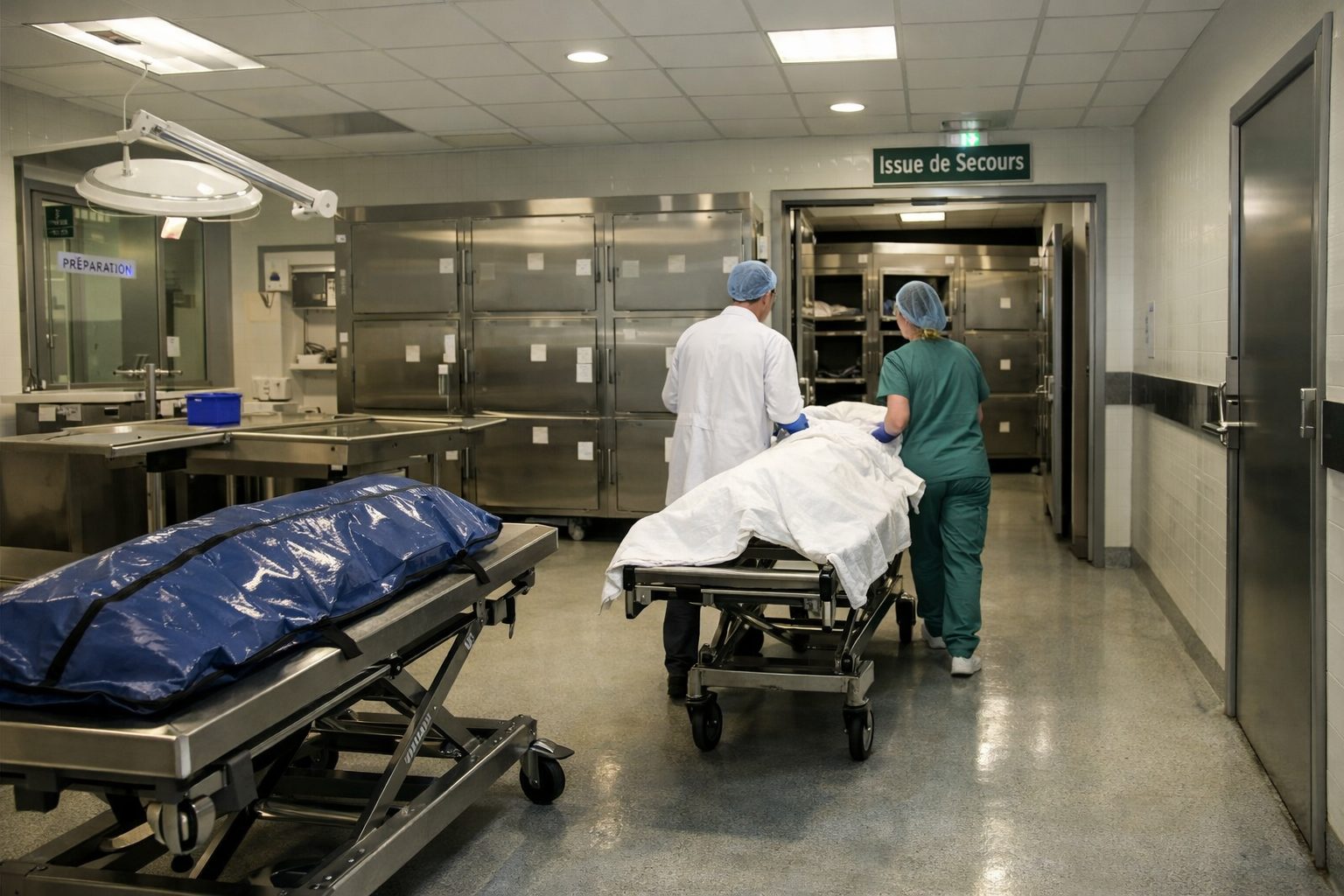
L’accompagnement des proches au moment du décès
Lorsqu’un décès survient à l’hôpital, l’accompagnement des proches devient une priorité majeure. Ce moment, souvent irréversible dans sa charge émotionnelle, laisse des traces durables. La manière dont la mort est annoncée, le temps accordé à la famille, la qualité de la présence des professionnels et le respect du corps du défunt influencent profondément le vécu du deuil.
L’annonce du décès doit être faite avec tact, clarté et humanité. Les proches ont besoin d’entendre les mots justes, sans brutalité inutile ni détours confus. Ils doivent aussi pouvoir poser des questions : comment cela s’est-il passé, a-t-il souffert, était-il seul, a-t-il été conscient, que s’est-il passé dans les dernières heures ? Même lorsque les réponses sont partielles, le fait de pouvoir les demander compte beaucoup.
Après l’annonce, l’hôpital accompagne en laissant du temps. La famille peut avoir besoin de se recueillir, de voir le défunt, de prévenir d’autres proches, de rester silencieuse ou de parler. Les équipes doivent, dans la mesure du possible, préserver ce temps d’intimité. La précipitation administrative est souvent très mal vécue si elle prend toute la place dès les premières minutes.
Le respect du corps est également fondamental. La présentation du défunt, la propreté, la pudeur, l’attention aux objets personnels et la possibilité de certains gestes d’adieu ont une portée immense. Pour beaucoup de familles, ces derniers instants auprès du corps participent à la réalité de la séparation. Ils doivent pouvoir se faire dans un cadre digne et apaisé.
L’hôpital accompagne aussi sur le plan pratique. Les proches doivent comprendre les démarches à venir : certificat, chambre mortuaire, entreprise de pompes funèbres, récupération des effets personnels, éventuelles formalités spécifiques selon le contexte. Dans un moment de choc, ces informations doivent être délivrées avec simplicité, sans noyer la famille sous des détails incompréhensibles.
Enfin, certaines équipes proposent un temps d’échange ultérieur ou orientent vers un soutien de deuil. Cette possibilité peut être précieuse, notamment après un décès brutal, un contexte traumatique, une situation pédiatrique ou des questions restées en suspens. L’accompagnement au moment du décès ne se réduit pas à une bonne annonce. Il engage toute une manière de traiter la famille avec respect, retenue et humanité au seuil d’une perte irréparable.
Le soutien dans le travail de deuil après la perte
Le décès à l’hôpital ne marque pas la fin automatique de l’accompagnement. Pour certains proches, le besoin de soutien persiste fortement après la perte. Le travail de deuil commence alors dans une grande fragilité, mêlée de fatigue, de vide, parfois de culpabilité, de colère ou de questions sans réponse. L’hôpital peut jouer un rôle limité mais réel dans cette phase.
Certaines familles ressentent le besoin de revenir sur les circonstances de la fin. Elles veulent comprendre une décision, revoir le déroulement des dernières heures, vérifier qu’elles n’ont rien manqué d’essentiel, poser une question qu’elles n’ont pas pu formuler sur le moment. Lorsqu’un temps d’échange postérieur est possible avec le médecin ou avec un membre de l’équipe, il peut aider à apaiser certaines zones de souffrance ou d’incompréhension.
Le soutien au deuil peut aussi passer par l’orientation. Toutes les personnes endeuillées n’ont pas besoin d’un accompagnement spécialisé, mais certaines en bénéficient grandement. C’est le cas après une mort brutale, un décès d’enfant, une culpabilité envahissante, un isolement profond, un traumatisme ou des difficultés psychiques importantes. L’hôpital peut orienter vers un psychologue, un psychiatre, une association de soutien au deuil, un groupe de parole ou un accompagnement spirituel.
Dans les services confrontés régulièrement à la fin de vie, ce type de continuité est parfois déjà intégré aux pratiques. Ailleurs, il repose davantage sur la capacité des proches à demander de l’aide. Il peut alors être utile de savoir que ce besoin est légitime. Le deuil n’est pas seulement une affaire privée sans lien avec l’hospitalisation. La manière dont la fin a été vécue, expliquée et accompagnée peut influencer le cheminement ultérieur.
Le soutien dans le deuil consiste aussi, plus indirectement, à laisser à la famille un souvenir digne de la prise en charge. Lorsqu’elle garde l’image d’une équipe présente, respectueuse et humaine, cela n’efface pas la douleur, mais cela peut éviter certaines blessures supplémentaires. À l’inverse, un sentiment d’abandon ou de froideur peut compliquer durablement le deuil.
L’hôpital n’a pas vocation à porter seul l’après, mais il a une responsabilité dans la qualité du passage entre l’avant et l’après. Un mot juste, une disponibilité pour répondre plus tard, une orientation adaptée ou une attitude digne au moment du décès peuvent devenir des points d’appui importants dans le chemin de deuil des proches.
Les limites que les familles peuvent rencontrer et comment y faire face
Même lorsque les équipes sont engagées, l’accompagnement des proches à l’hôpital connaît des limites. Les contraintes de temps, le manque de personnel, la charge émotionnelle des services, l’organisation complexe, les urgences permanentes ou les différences de pratiques entre établissements peuvent réduire la disponibilité perçue par les familles. Il est important de le reconnaître, non pour l’excuser systématiquement, mais pour mieux comprendre ce qui se joue.
Certaines familles se heurtent à un manque d’information, à des interlocuteurs changeants, à des réponses trop rapides, à une difficulté d’accès au médecin, à des horaires rigides ou à une impression de froideur. D’autres ressentent que leur souffrance n’est pas vraiment vue, ou que la priorité absolue donnée aux actes techniques laisse peu de place à l’humain. Ces vécus existent et peuvent ajouter de la détresse à une situation déjà éprouvante.
Face à cela, il est utile de savoir qu’il est possible de demander. Demander un entretien, demander à qui s’adresser, demander si un psychologue ou un assistant social peut intervenir, demander un point plus clair, demander à revoir une information. Les proches n’osent pas toujours, mais beaucoup de difficultés se débloquent lorsqu’une demande explicite est formulée calmement. L’hôpital n’est pas toujours en mesure de tout offrir spontanément, mais il peut souvent mieux accompagner lorsque les besoins sont rendus visibles.
Il est également utile d’identifier un interlocuteur principal dans le service. Cela évite de répéter la même histoire à chaque professionnel et permet une communication plus fluide. Lorsque des tensions apparaissent, demander un temps de reprise plutôt que laisser l’amertume s’installer est souvent préférable.
Les limites de l’hôpital ne doivent pas conduire les proches à s’isoler. Des ressources extérieures existent : médecin traitant, psychologue libéral, associations, proches aidants, entourage de confiance, services sociaux de proximité. L’accompagnement hospitalier est important, mais il n’a pas vocation à tout contenir.
Reconnaître les limites permet aussi de mieux valoriser les bonnes pratiques. Là où un service prend le temps d’expliquer, d’accueillir et de soutenir, cela mérite d’être souligné, car ce n’est jamais automatique dans un environnement sous tension. Les familles peuvent être lucides sur les contraintes tout en restant légitimes à attendre du respect, de la clarté et de l’humanité. L’accompagnement des proches n’est pas un supplément de confort. C’est une composante essentielle d’une prise en charge réellement digne.
Comment les proches peuvent eux-mêmes mieux mobiliser l’accompagnement proposé
Dans un moment difficile, les proches n’ont pas toujours l’énergie ou la disponibilité mentale pour chercher de l’aide. Pourtant, certaines démarches simples peuvent leur permettre de mieux bénéficier de l’accompagnement hospitalier existant. Il ne s’agit pas de faire peser sur eux une responsabilité supplémentaire, mais de leur donner des repères concrets pour traverser la situation avec un peu plus de soutien.
D’abord, il est utile de repérer rapidement les interlocuteurs. Qui est le médecin référent du service ? À quels moments peut-on obtenir des informations ? Existe-t-il un cadre de santé, un psychologue, un assistant social, une personne de confiance déjà désignée ? Noter ces éléments dès le début permet d’éviter beaucoup de confusion. Les proches peuvent aussi désigner au sein de la famille un référent pour centraliser les informations, afin de limiter la dispersion et les malentendus.
Ensuite, il est important d’oser poser des questions. Même si elles semblent répétitives ou très simples, elles sont légitimes. Demander de reformuler, de préciser un mot, de rappeler la prochaine étape ou d’expliquer une décision n’est pas gênant. Dans des périodes de stress intense, la compréhension est souvent fragmentée. Mieux vaut redemander que rester seul avec une peur mal interprétée.
Les proches peuvent aussi signaler leurs difficultés propres. Dire que l’on ne comprend plus, que l’on ne dort pas, que l’on craque, que l’on ne sait pas comment gérer les enfants, que l’on habite loin ou que l’on a besoin d’un soutien psychologique n’est pas un aveu de faiblesse. C’est souvent le point de départ d’une aide utile. Les équipes ne voient pas tout spontanément, surtout dans les services très chargés.
Il est également précieux de préserver un minimum de relais extérieur. Une personne de confiance dans l’entourage, un ami capable d’aider pour le quotidien, un collègue compréhensif, le médecin traitant, une association ou un psychologue peuvent compléter l’accompagnement de l’hôpital. Les proches qui restent seuls trop longtemps s’épuisent vite.
Enfin, il faut accepter que l’on ne pourra pas tout contrôler. Mieux mobiliser l’accompagnement hospitalier, ce n’est pas obtenir des certitudes impossibles ni maîtriser entièrement l’issue. C’est chercher des points d’appui : une information claire, un soutien humain, une aide pratique, un espace pour souffler. Dans l’épreuve, ces appuis modestes peuvent faire une différence considérable.
Ce que les familles retiennent d’un accompagnement hospitalier de qualité
Quand les proches repensent, parfois des mois ou des années plus tard, à une hospitalisation difficile, ils ne retiennent pas uniquement les soins techniques. Ils se souviennent aussi de la façon dont eux-mêmes ont été traités. Un accompagnement hospitalier de qualité laisse souvent des traces très concrètes dans la mémoire familiale : une parole juste, un soignant resté quelques minutes de plus, un médecin qui a pris le temps d’expliquer, une main posée au bon moment, une porte fermée pour préserver l’intimité, un psychologue venu sans être réclamé, une équipe qui a respecté la dignité du patient jusqu’au bout.
Ces souvenirs comptent parce qu’ils participent à la manière dont l’épreuve est intégrée. Une famille peut avoir traversé une issue tragique tout en gardant le sentiment d’avoir été soutenue, guidée et respectée. À l’inverse, même lorsque l’évolution médicale a été favorable, un sentiment de froideur, d’opacité ou d’abandon peut laisser une blessure durable. Cela montre à quel point l’accompagnement des proches ne relève pas seulement du confort relationnel. Il touche à la qualité globale de l’expérience hospitalière.
Les familles retiennent aussi les établissements ou les services où l’on a su reconnaître leur place. Être proche ne signifie pas être un figurant. Cela signifie être une personne atteinte, elle aussi, par la situation, et souvent indispensable au patient. Quand l’hôpital l’a compris, la relation est plus juste. Les proches se sentent moins mis à l’écart, moins infantilisé, moins coupables de poser des questions ou d’exprimer leur douleur.
Un accompagnement de qualité n’est pas forcément spectaculaire. Il repose souvent sur des fondamentaux : accueil, clarté, disponibilité, cohérence, respect, écoute, soutien adapté, continuité. Ces éléments paraissent simples, mais dans un moment difficile, ils prennent une profondeur immense. Ils permettent aux familles de rester debout, de mieux comprendre, de mieux décider, de mieux dire au revoir parfois, et ensuite de mieux continuer à vivre avec ce qui s’est passé.
Ce que les proches attendent de l’hôpital, au fond, n’est pas seulement qu’il soigne. C’est qu’il sache aussi accompagner humainement ce que la maladie, l’accident, la fragilité ou la fin de vie provoquent autour du patient. Lorsqu’il y parvient, même imparfaitement, il ne soulage pas uniquement une souffrance médicale. Il soutient tout un entourage dans l’un des passages les plus délicats de l’existence.
Repères clés pour accompagner les familles avec justesse
Pour mieux comprendre comment l’hôpital accompagne les proches dans un moment difficile, il est utile de retenir quelques repères essentiels. D’abord, la famille a besoin d’être accueillie, pas seulement tolérée. Cet accueil passe par l’orientation, la disponibilité minimale, la clarté des règles et une reconnaissance de l’état émotionnel dans lequel les proches arrivent souvent. Ensuite, l’information doit être loyale, régulière, compréhensible et adaptée à la situation réelle du patient.
L’accompagnement est aussi relationnel. Les soignants du quotidien jouent un rôle majeur, parfois autant que les temps médicaux formels. Leur manière de parler, de répondre et d’être présents influence fortement le vécu des proches. À cela s’ajoutent des ressources spécifiques : psychologue, assistant social, personne de confiance, accompagnement spirituel, équipe de soins palliatifs, médiation en cas de tension, aide à la préparation du retour à domicile ou du relais vers une autre structure.
Dans les situations les plus graves, le soutien des proches devient encore plus central. Annonce d’une aggravation, réanimation, soins palliatifs, pédiatrie, fin de vie, décès et deuil demandent une qualité d’accompagnement renforcée. Les familles ont alors besoin de temps, d’explications, de présence, de respect de leur rythme, et d’une possibilité réelle de poser leurs questions. Elles ont aussi besoin que leur souffrance soit reconnue comme telle.
Il faut également rappeler que l’hôpital a ses contraintes et ses limites. Tout n’est pas parfait, tout n’est pas toujours fluide, et certains besoins doivent être formulés pour être entendus. Les proches ont donc intérêt à identifier les interlocuteurs, à demander des entretiens, à solliciter les aides disponibles et à accepter de s’appuyer sur des relais extérieurs lorsque cela est nécessaire.
Enfin, l’essentiel tient dans une idée simple : l’hôpital accompagne bien les proches lorsqu’il ne les réduit pas à des visiteurs ou à des porteurs de démarches, mais qu’il les considère comme des personnes traversant elles aussi une épreuve. Cette reconnaissance change beaucoup. Elle transforme un lieu de soins en lieu d’humanité partagée, même dans les circonstances les plus douloureuses.
Les points essentiels à connaître pour les proches à l’hôpital
| Besoin des proches | Réponse possible de l’hôpital | Bénéfice concret pour la famille |
|---|---|---|
| Être orienté dès l’arrivée | Accueil, informations pratiques, repères sur le service | Réduit le sentiment de désorientation et le stress immédiat |
| Comprendre l’état du patient | Entretiens médicaux, reformulations, points réguliers | Permet de mieux suivre la situation et d’éviter les malentendus |
| Poser des questions au quotidien | Disponibilité des soignants, interlocuteur référent | Aide à se sentir écouté et moins seul face à l’incertitude |
| Être soutenu émotionnellement | Psychologue, écoute soignante, accompagnement palliatif | Apaise l’angoisse, la culpabilité et l’épuisement |
| Faire face aux démarches | Assistant social, orientation administrative et sociale | Facilite l’organisation concrète et limite la surcharge mentale |
| Rester présent auprès du malade | Horaires adaptés, souplesse selon la gravité, conseils de présence | Renforce le lien avec le patient et rassure la famille |
| Comprendre les décisions complexes | Explications claires, échanges collégiaux, rappel du cadre légal | Diminue le sentiment de porter seul une responsabilité écrasante |
| Traverser une aggravation ou une fin de vie | Soutien renforcé, soins palliatifs, temps d’échange dédiés | Permet de mieux vivre les étapes les plus sensibles |
| Être respecté dans ses convictions | Accès à l’accompagnement spirituel ou philosophique | Offre un soutien cohérent avec les valeurs de chacun |
| Préparer l’après | Organisation de la sortie, relais à domicile ou en structure | Évite une rupture brutale après l’hospitalisation |
| Faire face au décès | Annonce digne, temps de recueillement, aide aux démarches | Humanise un moment irréversible et très douloureux |
| Trouver un appui dans le deuil | Orientation vers un soutien psychologique ou associatif | Favorise un accompagnement après la perte |
FAQ
Comment obtenir des informations sur l’état d’un proche hospitalisé ?
Le plus souvent, les informations médicales sont données par le médecin du service, dans le respect du secret médical et de la volonté du patient. Il est utile d’identifier rapidement l’interlocuteur référent et les créneaux habituels d’échange. Si le patient a désigné une personne de confiance, celle-ci joue un rôle important dans la circulation des informations lorsque la situation le nécessite.
Peut-on demander à parler à un psychologue en tant que proche ?
Oui, dans de nombreux hôpitaux, les proches peuvent bénéficier d’un soutien psychologique, en particulier dans les services confrontés à des situations lourdes comme la réanimation, l’oncologie, la pédiatrie ou les soins palliatifs. Si cela n’est pas proposé spontanément, il est possible d’en faire la demande à l’équipe soignante ou au cadre du service.
Que faire si l’on ne comprend pas les explications médicales ?
Il faut redemander sans hésiter. Dans un moment difficile, il est fréquent de ne pas tout saisir du premier coup. Vous pouvez demander une reformulation, des mots plus simples, un résumé de la situation ou un nouveau point plus tard. Mieux vaut poser plusieurs fois la même question que rester avec une angoisse fondée sur une mauvaise compréhension.
L’hôpital peut-il aider pour les démarches administratives et sociales ?
Oui. Le service social hospitalier peut accompagner les familles sur de nombreux sujets : aides, organisation du retour à domicile, orientation vers une structure, démarches liées à la dépendance, à l’arrêt de travail ou à certaines difficultés matérielles. Ce soutien est particulièrement utile lorsque la situation bouleverse l’équilibre du foyer.
Les horaires de visite peuvent-ils être adaptés en cas de situation grave ?
Très souvent, oui. Selon les services et selon l’état du patient, les équipes peuvent accorder une plus grande souplesse pour permettre aux proches d’être présents plus longtemps. En cas d’aggravation, de fin de vie ou de vulnérabilité importante, il est tout à fait légitime de demander si un aménagement est possible.
Quel est le rôle de la personne de confiance ?
La personne de confiance est choisie par le patient pour l’accompagner dans ses démarches et témoigner de sa volonté s’il ne peut plus s’exprimer. Elle ne décide pas à sa place, mais son avis a une place importante dans les échanges avec les équipes. Sa présence peut aider à clarifier le dialogue entre le patient, les soignants et la famille.
Comment réagir en cas de tension avec l’équipe médicale ou soignante ?
Le mieux est de demander un entretien pour exprimer calmement ce qui pose problème. Un cadre de santé, un médecin référent ou un psychologue peut aider à reprendre le dialogue. Si la difficulté persiste, il existe selon les établissements des représentants des usagers ou d’autres interlocuteurs capables d’écouter la situation et de faciliter une médiation.
L’hôpital propose-t-il un accompagnement spirituel ?
Oui, de nombreux établissements disposent d’aumôneries ou de ressources d’accompagnement spirituel accessibles à la demande. Cela peut concerner une pratique religieuse, un besoin de rituel ou simplement un besoin de soutien existentiel. Cet accompagnement reste facultatif et doit toujours respecter les convictions de chacun.
Que se passe-t-il pour les proches après un décès à l’hôpital ?
L’équipe annonce le décès, laisse en principe un temps de recueillement, explique les premières démarches et répond aux questions sur les circonstances de la fin. Selon les services, un soutien complémentaire peut être proposé ou recommandé, notamment en cas de décès brutal, traumatique ou particulièrement difficile à vivre.
Peut-on encore être aidé après l’hospitalisation ou après la perte ?
Oui, même si l’accompagnement change de forme. L’hôpital peut préparer la sortie, orienter vers des soins à domicile, une structure adaptée, un psychologue, des associations ou un soutien de deuil. Quand l’après paraît trop lourd, il ne faut pas hésiter à demander quelles ressources peuvent prendre le relais.