Comprendre ce que recouvre la sortie du corps à l’hôpital
Lorsqu’un décès survient à l’hôpital, la sortie du corps ne correspond pas à un simple transfert logistique. Il s’agit d’un enchaînement précis d’étapes médicales, humaines, administratives, réglementaires et organisationnelles. Derrière cette expression, il faut comprendre tout le travail mis en place par l’établissement pour prendre en charge le défunt avec dignité, respecter la loi, accompagner les proches et assurer une transmission claire vers la chambre mortuaire, le funérarium, la chambre funéraire ou l’entreprise de pompes funèbres choisie.
La sortie du corps commence bien avant le déplacement physique du défunt hors du service. Elle débute dès que le décès est constaté par un médecin et se poursuit avec la préparation du corps, la vérification de l’identité, la gestion des documents obligatoires, l’information des proches, la conservation temporaire du défunt et l’organisation du transfert. L’hôpital agit alors comme un point de coordination entre plusieurs acteurs : médecins, infirmiers, aides-soignants, agents mortuaires, cadres de santé, service administratif, état civil, entreprises funéraires et famille.
Pour les proches, cette phase est souvent difficile à comprendre parce qu’elle se déroule dans un moment de choc, de tristesse ou de fatigue extrême. Beaucoup imaginent que le corps quitte immédiatement la chambre après le décès. En réalité, le déroulement dépend de plusieurs facteurs : le lieu exact du décès, l’heure, la présence ou non de la famille, la nécessité éventuelle d’une opposition médico-légale, l’existence d’un dépôt en chambre mortuaire, les volontés du défunt, la confession religieuse, la rapidité avec laquelle une entreprise funéraire peut intervenir et les règles internes de l’établissement.
L’hôpital doit aussi trouver un équilibre délicat. D’un côté, il faut aller suffisamment vite pour respecter les procédures, éviter les erreurs et assurer une prise en charge continue. De l’autre, il faut prendre le temps d’humaniser ce moment. Cela signifie laisser aux proches un espace d’au revoir, présenter le défunt de manière paisible, répondre aux questions sans brutalité, expliquer ce qui va se passer ensuite et éviter que l’organisation hospitalière ne paraisse froide ou impersonnelle.
La préparation de la sortie du corps répond également à un impératif de traçabilité. Chaque étape doit être documentée. L’identité du défunt doit être confirmée sans ambiguïté. Les objets personnels doivent être inventoriés et restitués selon une procédure rigoureuse. Les documents médicaux et administratifs doivent être établis correctement. Le transfert doit être réalisé par des intervenants habilités, dans des conditions conformes aux règles sanitaires et à la dignité due à la personne décédée.
Cette organisation n’est donc ni secondaire, ni purement technique. Elle participe au respect de la personne, à la sécurité juridique de l’établissement et à l’accompagnement des familles. Elle s’inscrit aussi dans la continuité des soins, car même après la mort, l’hôpital conserve une responsabilité de prise en charge jusqu’au moment où le corps est remis au service compétent ou à l’opérateur funéraire mandaté.
Comprendre comment l’hôpital prépare la sortie du corps permet ainsi de mieux saisir ce qui se joue dans ces heures particulières. Cela aide aussi les familles à poser les bonnes questions, à identifier leurs droits, à anticiper certaines décisions et à vivre cette étape avec un peu plus de repères.
La constatation du décès comme point de départ de toute procédure
La première étape est la constatation du décès par un médecin. Sans cette constatation, aucune procédure de sortie du corps ne peut réellement commencer. Le médecin établit officiellement que la personne est décédée, note l’heure du décès et apprécie le contexte clinique dans lequel il est survenu. Cette étape a une portée à la fois médicale, légale et administrative.
Le rôle du médecin n’est pas seulement d’annoncer qu’il n’y a plus de vie. Il doit également s’assurer qu’aucun élément ne justifie une procédure particulière, notamment en cas de décès inhabituel, violent, suspect ou inexpliqué. Dans certaines situations, le corps ne pourra pas être transféré immédiatement selon le circuit habituel, car des investigations supplémentaires pourront être décidées. Cela peut modifier toute l’organisation prévue par l’hôpital.
Une fois le décès constaté, l’équipe soignante est informée et un nouveau temps débute dans le service. La chambre du patient devient un lieu particulier, à la fois intime et soumis à des obligations strictes. Les soignants réorganisent leurs priorités : information des proches si cela n’a pas encore été fait, prise en charge du corps, préparation des documents, et coordination avec les services internes concernés.
La manière dont le décès est constaté influence aussi le tempo de la suite. Si le patient était déjà en fin de vie accompagnée, dans un contexte attendu, l’équipe est souvent préparée. Les proches ont parfois déjà été informés de l’imminence du décès. L’organisation peut alors être plus apaisée, avec un accompagnement progressif. À l’inverse, si le décès est soudain, en réanimation, aux urgences ou après une complication brutale, l’équipe doit à la fois gérer le choc des proches et enclencher très rapidement des procédures précises.
Cette étape fondatrice permet également de distinguer ce qui relève du soin au défunt et ce qui relève ensuite de la gestion administrative. Tant que le décès n’est pas officiellement constaté, l’hôpital reste dans une logique de prise en charge vitale. Après la constatation, la responsabilité change de nature : elle devient celle d’une prise en charge post-mortem respectueuse, sécurisée et traçable.
Pour les familles, la constatation du décès est souvent vécue comme le moment le plus violent émotionnellement. Pourtant, au sein de l’hôpital, c’est aussi le moment à partir duquel les professionnels doivent être les plus organisés. Les proches ne perçoivent pas toujours cette articulation. Ils voient surtout l’annonce, les émotions, le silence, les gestes de compassion. En coulisse, cependant, chaque minute engage des responsabilités concrètes.
Le certificat de décès sera ensuite établi, selon les règles en vigueur, avec les éléments nécessaires pour la suite des démarches. Ce document est essentiel, car il conditionne de nombreux actes : déclaration en mairie, autorisation de fermeture du cercueil, organisation des funérailles, transport et, dans certains cas, accès à certaines prestations.
Ainsi, la sortie du corps ne commence pas au moment où le brancard arrive. Elle commence juridiquement et pratiquement au moment où le décès est constaté et inscrit dans le parcours hospitalier du patient.
L’annonce aux proches et le temps laissé à la famille
Avant même de penser au transfert du corps, l’hôpital doit gérer un moment profondément humain : l’annonce du décès et l’accueil de la réaction des proches. Cette phase influence fortement la perception que la famille gardera de l’établissement. Une sortie du corps bien organisée ne peut pas être dissociée d’une communication juste, claire et respectueuse.
L’annonce est généralement faite par un médecin, parfois accompagné d’un membre de l’équipe soignante. Dans certaines unités, notamment en soins palliatifs, en oncologie ou en réanimation, les soignants ont souvent déjà tissé un lien avec la famille. Cela peut rendre la parole un peu moins impersonnelle, même si la douleur reste immense. Dans d’autres services, notamment en cas de décès soudain, les proches rencontrent parfois une équipe qu’ils connaissent peu, ce qui augmente leur désarroi.
Le choix des mots, le lieu de l’annonce, le temps laissé au silence et la disponibilité pour répondre aux questions ont une importance majeure. L’hôpital ne prépare pas la sortie du corps uniquement par des procédures écrites ; il la prépare aussi par la qualité du contact humain. Les familles ont besoin de comprendre ce qui s’est passé, ce qu’elles peuvent faire immédiatement, si elles peuvent voir le défunt, combien de temps il restera dans le service ou dans la chambre mortuaire, et quelles démarches doivent être engagées.
Dans beaucoup d’établissements, un temps de recueillement est proposé dans la chambre, avant tout déplacement du corps. Ce moment permet aux proches de se rassembler, d’embrasser le défunt, de prier, de se taire, de pleurer ou simplement de rester présents. L’équipe soignante essaie autant que possible de ne pas précipiter cette phase, tout en tenant compte des contraintes du service. En pratique, cet équilibre n’est pas toujours facile, surtout dans les services très sollicités.
La préparation de la sortie du corps inclut donc une réflexion sur le délai raisonnable laissé à la famille. L’hôpital doit éviter deux écueils contraires : agir trop vite, au risque de donner l’impression d’évacuer le défunt, ou attendre trop longtemps sans explication, ce qui crée de l’angoisse et de l’incompréhension. Une information simple comme : « Nous vous laissons un moment, puis nous viendrons vous expliquer la suite » peut profondément changer l’expérience des proches.
Dans certains cas, la famille n’est pas immédiatement présente. Il faut alors la contacter, parfois à distance, parfois dans l’urgence. L’équipe doit vérifier qui est la personne référente, éviter les erreurs d’information et s’assurer que l’annonce soit faite dans des conditions correctes. Tant que les proches ne sont pas informés, la préparation matérielle de la sortie du corps peut avancer sur certains points, mais la dimension relationnelle reste incomplète.
Le respect des convictions religieuses ou culturelles est également important. Certaines familles souhaitent des gestes spécifiques, une rapidité particulière, une présence spirituelle ou un aménagement du temps avant le transfert. L’hôpital tente, dans la mesure du possible, de tenir compte de ces attentes, tant qu’elles restent compatibles avec les obligations légales et l’organisation interne.
Cette étape de dialogue est donc centrale. Elle apaise, clarifie et prépare la suite. Une famille à qui l’on explique calmement ce qui va se passer est mieux armée pour prendre des décisions sur le devenir du corps. Elle comprend plus facilement pourquoi certaines démarches sont incontournables et pourquoi le transfert ne peut pas toujours avoir lieu immédiatement selon son souhait.
Les soins apportés au défunt avant la sortie du service
Après le décès, le corps fait l’objet de soins post-mortem destinés à garantir la dignité du défunt, à assurer une présentation apaisée et à préparer le transfert dans de bonnes conditions. Ces soins sont réalisés par des professionnels formés, selon des protocoles internes qui peuvent légèrement varier d’un établissement à l’autre, mais qui poursuivent les mêmes objectifs essentiels.
Le premier objectif est le respect de la personne décédée. Même si la vie s’est arrêtée, l’hôpital considère le défunt comme une personne devant être traitée avec décence, retenue et attention. Cette approche se traduit par des gestes simples mais fondamentaux : fermeture des yeux si possible, toilette ou soins de propreté, remise en ordre du visage, repositionnement du corps, remplacement ou ajustement de la tenue, pose d’un drap propre et présentation convenable.
Le deuxième objectif est la sécurité et la traçabilité. Certains dispositifs médicaux peuvent devoir être retirés, d’autres non, selon le contexte du décès, les recommandations applicables, la présence éventuelle d’un obstacle médico-légal ou la nécessité de préserver certains éléments. Les soignants suivent alors une procédure stricte. Rien n’est laissé à l’improvisation. La préparation de la sortie du corps impose de savoir exactement ce qui a été fait sur le corps et à quel moment.
Le troisième objectif est relationnel. Lorsque la famille revient voir le défunt, la manière dont celui-ci est présenté compte énormément. Un corps mal installé, laissé dans un environnement trop médicalisé, peut renforcer la violence du moment. À l’inverse, une préparation attentive, un visage nettoyé, des draps correctement disposés et un environnement apaisé peuvent aider les proches à vivre un dernier contact moins traumatique.
Les soins post-mortem sont aussi pensés pour faciliter le transfert ultérieur. Le corps doit pouvoir être déplacé dans des conditions dignes, sans risque de confusion d’identité, avec les supports d’identification nécessaires et une préparation matérielle adaptée. Cela implique parfois l’utilisation d’une housse de transport au moment venu, mais pas forcément immédiatement si la famille doit encore se recueillir.
Selon les établissements, ces soins sont effectués dans la chambre du service ou dans un espace dédié. En chambre, les soignants cherchent souvent à préserver l’intimité : porte fermée, circulation limitée, interventions discrètes. Dans les secteurs très techniques, ils peuvent d’abord retirer certains équipements ou remettre la chambre dans un état plus apaisé avant d’autoriser l’entrée des proches.
La question des objets personnels s’intègre aussi à cette étape. Bijoux, vêtements, lunettes, téléphone, documents ou effets intimes doivent être recensés, sécurisés et restitués selon une procédure formalisée. Là encore, la préparation de la sortie du corps dépasse le seul corps lui-même : elle inclut tout ce qui appartenait au patient et qui doit être transmis sans erreur ni contestation.
Il existe également des cas où les soins sont adaptés. Si le décès survient dans un contexte infectieux particulier, des précautions supplémentaires peuvent être prises. Si le défunt porte un dispositif spécifique, tel qu’un stimulateur cardiaque, cela peut nécessiter une information claire pour la suite funéraire. Si la famille exprime un souhait religieux particulier pour la présentation du corps, l’équipe essaie de l’intégrer dans ce qui est autorisé.
Ces soins ne sont pas anecdotiques. Ils constituent une transition entre la prise en charge médicale du vivant et la prise en charge institutionnelle du défunt. Bien réalisés, ils témoignent du sérieux de l’établissement et de son respect pour la personne et sa famille.
La vérification de l’identité du défunt, une étape absolument essentielle
Parmi toutes les actions que l’hôpital met en œuvre, la vérification de l’identité du défunt est l’une des plus cruciales. Une erreur d’identité dans le parcours post-mortem aurait des conséquences humaines, éthiques et juridiques majeures. C’est pourquoi la préparation de la sortie du corps repose sur des contrôles rigoureux, répétés et tracés.
L’identité du défunt doit être confirmée à plusieurs moments : au moment de la constatation du décès, lors des soins post-mortem, avant le transfert vers la chambre mortuaire ou vers une chambre funéraire, et au moment de la remise à l’opérateur funéraire. L’hôpital ne se contente jamais d’un simple souvenir visuel du patient. Il s’appuie sur les procédures d’identitovigilance déjà en place durant l’hospitalisation, prolongées après le décès.
Concrètement, cela signifie que les informations d’identité sont rapprochées de plusieurs supports : dossier du patient, bracelet d’identification si présent, étiquette nominative, fiche de liaison, registre interne et dispositif d’identification posé sur le corps ou la housse de transport. Les règles internes imposent souvent une double vérification par deux professionnels ou une vérification croisée entre documents et marquage physique.
Cette rigueur répond à une réalité simple : le défunt peut passer entre plusieurs services ou plusieurs mains. Le service de soins, la chambre mortuaire, l’administration, le transporteur habilité et l’entreprise funéraire doivent tous parler du même corps, sans ambiguïté. Chaque rupture de chaîne augmente le risque d’erreur si les contrôles sont insuffisants. L’hôpital anticipe donc ce risque en intégrant la vérification de l’identité dans chaque maillon.
Pour la famille, cette étape est rarement visible, mais elle est fondamentale. Elle conditionne la confiance dans tout le dispositif. Les proches doivent avoir la certitude que la personne qui leur sera présentée, puis remise au funérarium ou à la chambre funéraire, est bien leur parent. Cette évidence apparente repose en réalité sur une organisation minutieuse.
L’identification concerne aussi les objets personnels. Un inventaire est établi, et la restitution doit pouvoir être prouvée. Certains effets peuvent rester avec le corps selon les souhaits de la famille ou du défunt, mais cela doit être noté. En cas de contestation future, l’hôpital doit être capable de démontrer ce qui a été laissé sur le défunt, retiré, remis à la famille ou placé en dépôt.
Les situations de forte activité hospitalière renforcent encore l’importance de cette étape. Dans un établissement important, plusieurs décès peuvent survenir sur une même journée. Sans procédures solides, la confusion serait possible. C’est précisément pour éviter cela que les établissements imposent des règles parfois jugées administratives, mais qui sont en réalité une garantie de respect.
Il faut aussi noter que l’identité du défunt est vérifiée avant tout transport externe. L’entreprise de pompes funèbres ou le transporteur habilité n’intervient pas dans un flou administratif. La remise du corps s’effectue sur la base d’une concordance entre identité, documents, autorisations et destination prévue. L’hôpital n’organise donc pas seulement la sortie physique ; il sécurise juridiquement et moralement tout le passage d’un lieu à l’autre.
En somme, sans contrôle d’identité fiable, aucune préparation de sortie du corps n’est acceptable. C’est l’ossature silencieuse de tout le processus.
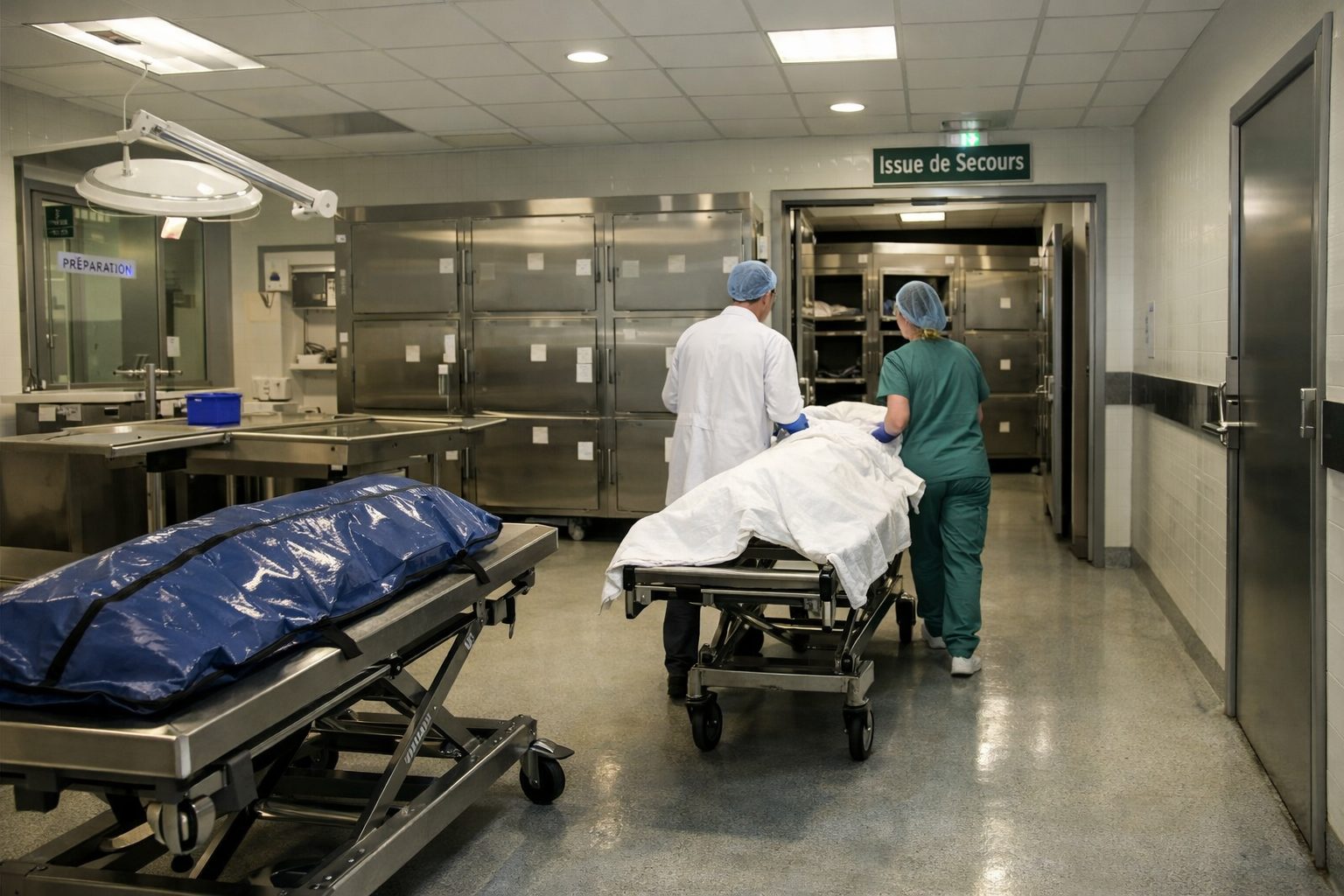
Le rôle de la chambre mortuaire dans l’organisation hospitalière
Dans de nombreux hôpitaux, la chambre mortuaire joue un rôle central dans la sortie du corps. Elle constitue un lieu de transition entre le service de soins et la prise en charge funéraire. Son existence permet de soulager les services cliniques, de mieux organiser la conservation du défunt et d’offrir un cadre plus adapté à la présentation du corps aux familles.
Lorsque l’établissement dispose d’une chambre mortuaire, le corps n’est pas nécessairement remis immédiatement à l’entreprise funéraire depuis le service où le décès a eu lieu. Il peut d’abord être transféré vers cette unité spécifique. Ce transfert interne permet de libérer la chambre d’hospitalisation, de placer le défunt dans un espace conçu pour la conservation temporaire et d’organiser plus sereinement la suite avec la famille.
La chambre mortuaire a plusieurs fonctions. Elle assure d’abord la conservation du corps dans des conditions appropriées. Elle constitue ensuite un point d’accueil pour les proches qui souhaitent voir le défunt, parfois dans un cadre plus calme et plus digne qu’un service très technique. Enfin, elle facilite la coordination avec les opérateurs funéraires, car c’est souvent depuis ce lieu que le corps est repris pour être conduit vers la chambre funéraire, le domicile s’il est autorisé, ou le lieu de mise en bière.
Le personnel de chambre mortuaire a une place particulière. Il intervient à la croisée du soin, de la logistique et de la relation aux familles. Il doit connaître les procédures d’identification, de conservation, de présentation des corps, de remise aux entreprises funéraires et de tenue des registres. Il lui arrive également d’expliquer aux proches le déroulement des étapes suivantes, en complément des informations données par le service.
Pour la famille, la chambre mortuaire peut représenter un lieu moins déroutant que l’hôpital lui-même. Après un décès survenu dans un univers de machines, de couloirs et d’urgences, ce lieu propose souvent une atmosphère plus recueillie. Cela ne gomme pas la douleur, mais cela change le cadre de la séparation. Dans certains établissements, des salons de présentation ou de recueillement sont prévus pour permettre des visites plus sereines.
Cependant, la présence d’une chambre mortuaire ne signifie pas que tout est décidé par l’hôpital. Les proches conservent un rôle essentiel dans le choix de l’entreprise funéraire et dans l’organisation des obsèques. L’hôpital prépare, conserve, sécurise et remet le corps, mais il ne se substitue pas à la famille pour les décisions funéraires, sauf dans des situations particulières de carence ou de recherche des proches.
La chambre mortuaire contribue aussi à la régulation des délais. Elle permet que le corps soit déplacé du service sans obliger la famille à choisir dans l’immédiat une entreprise funéraire sous la pression. Elle crée une respiration organisationnelle. Cela est particulièrement utile lorsque le décès survient la nuit, un week-end ou un jour férié, moments où certaines démarches ne peuvent pas être réalisées immédiatement.
Tous les hôpitaux ne fonctionnent pas exactement de la même façon, et tous ne disposent pas des mêmes équipements. Néanmoins, lorsqu’elle existe, la chambre mortuaire est un maillon structurant de la préparation de la sortie du corps. Elle professionnalise la transition et réduit les risques d’improvisation.
Comment l’hôpital gère le temps entre le décès et le transfert
Le délai entre le décès et le transfert du corps est souvent source d’interrogations pour les proches. Certains s’attendent à un départ quasi immédiat, d’autres craignent au contraire une attente trop longue. En réalité, l’hôpital doit organiser ce temps intermédiaire avec méthode, car il conditionne à la fois la dignité du défunt, le respect de la famille et le bon déroulement des démarches.
Plusieurs paramètres influencent ce délai. Il y a d’abord le contexte du décès. Lorsque celui-ci est attendu et survient dans un service préparé, l’organisation peut être plus fluide. Lorsqu’il est brutal ou suspect, certaines vérifications peuvent prendre plus de temps. Il y a ensuite l’heure du décès. Un décès en pleine journée permet souvent une coordination plus rapide avec les services internes et la famille. La nuit ou le week-end, la sortie du corps est généralement préparée de manière progressive, avec un transfert vers la chambre mortuaire en attendant la suite.
Il faut également tenir compte de la présence de la famille. L’hôpital laisse en principe un temps de recueillement avant de déplacer le corps, surtout si les proches sont sur place. Si la famille arrive plus tard, l’équipe peut adapter l’organisation. Ce temps ne doit pas être confondu avec un abandon ou une attente désorganisée. Il s’inscrit au contraire dans un protocole pensé pour concilier émotion et fonctionnement de l’établissement.
Sur le plan matériel, le corps ne quitte pas toujours immédiatement la chambre. Les soins post-mortem doivent d’abord être réalisés, les documents préparés, l’identité vérifiée, les objets personnels recensés, et le service de destination ou le personnel de transfert prévenu. Ce délai peut sembler long aux proches lorsqu’ils n’en comprennent pas la logique. D’où l’importance de l’explication donnée par les soignants.
Lorsque le corps est transféré vers la chambre mortuaire, ce n’est pas encore nécessairement une sortie du corps hors de l’hôpital. Il s’agit souvent d’une étape interne. La véritable sortie externe interviendra lorsque l’entreprise funéraire mandatée pourra prendre le relais, selon les choix de la famille et les autorisations nécessaires.
Ce temps intermédiaire peut aussi servir à régler certaines questions pratiques. Les proches doivent parfois choisir l’opérateur funéraire, transmettre des informations administratives, récupérer des effets personnels, prévenir d’autres membres de la famille ou contacter un représentant religieux. L’hôpital sait que tout ne peut pas être décidé en quelques minutes. Il prépare donc la sortie du corps en ménageant un espace de transition, sans pour autant laisser la situation se prolonger sans cadre.
Dans les établissements bien organisés, cette gestion du temps s’accompagne d’une information régulière. Dire aux proches : « Le corps va être préparé, puis conduit à la chambre mortuaire ; vous pourrez ensuite organiser sa prise en charge avec l’entreprise funéraire » évite beaucoup d’angoisse. Le problème n’est pas tant l’attente que l’attente sans explication.
Le délai entre décès et transfert est donc un temps actif, et non un temps vide. Pendant ces heures, l’hôpital agit, sécurise, prépare et coordonne. C’est précisément ce travail invisible qui rend possible une sortie du corps conforme aux attentes de dignité et de sécurité.
Les démarches administratives qui encadrent la sortie du corps
La sortie du corps ne peut jamais être pensée uniquement sous l’angle humain ou logistique. Elle repose aussi sur un socle administratif indispensable. Sans documents correctement établis, le transfert du défunt vers l’extérieur de l’hôpital ne peut pas être organisé normalement. Cette partie, souvent perçue comme froide, est pourtant fondamentale pour éviter tout blocage ultérieur.
Le document clé est le certificat de décès, établi par le médecin. Ce certificat permet ensuite la déclaration du décès auprès de l’état civil de la commune concernée. Même si cette déclaration n’est pas toujours effectuée directement par l’hôpital, l’établissement constitue le point de départ de la chaîne documentaire. Toute erreur à ce niveau peut ralentir l’organisation des obsèques ou compliquer les formalités ultérieures.
L’hôpital doit également consigner le décès dans ses propres systèmes d’information, mettre à jour le dossier administratif du patient, informer si nécessaire certains services internes et préparer les documents qui accompagneront le corps jusqu’à la chambre mortuaire ou à l’entreprise funéraire. La circulation de l’information doit être fiable, car plusieurs interlocuteurs vont intervenir dans un laps de temps relativement court.
Les démarches administratives concernent aussi l’identification du référent familial. L’établissement doit savoir à qui transmettre les informations, qui peut venir récupérer les effets personnels, qui est en charge de contacter les pompes funèbres et, le cas échéant, quelle personne a qualité pour prendre certaines décisions pratiques. Cette clarification est importante lorsque plusieurs proches sont présents et que les échanges risquent d’être confus.
La gestion des effets personnels donne lieu à des formalités spécifiques. Un inventaire peut être établi, les objets de valeur peuvent faire l’objet d’une procédure de dépôt ou de restitution formalisée, et la signature d’un proche peut être requise lors de la remise. Là encore, ce n’est pas une formalité superflue : c’est une protection pour la famille comme pour l’hôpital.
Dans certains cas, d’autres documents ou signalements peuvent s’ajouter. Par exemple, si le défunt portait un dispositif médical particulier ou si le contexte du décès impose une vigilance spécifique pour la suite funéraire, l’information doit être transmise clairement. L’hôpital ne peut pas supposer que tous les intervenants ultérieurs auront accès aux mêmes données ou sauront spontanément ce qu’il faut faire.
La qualité de cette préparation administrative conditionne aussi la fluidité de la prise en charge par l’entreprise funéraire. Une remise de corps sans dossier clair, sans concordance d’identité ou sans informations essentielles crée des retards, des tensions et parfois des erreurs. Un hôpital bien organisé anticipe ces difficultés et structure le parcours documentaire en parallèle du parcours physique du défunt.
Pour les proches, ces démarches sont souvent difficiles à appréhender, car elles se superposent au deuil naissant. L’établissement a donc intérêt à les expliquer simplement : quels documents sont déjà faits, lesquels relèvent des proches, ce qui sera demandé par les pompes funèbres, et dans quels délais certaines étapes doivent être accomplies. Cette pédagogie évite un sentiment d’abandon ou de noyade administrative.
La préparation administrative de la sortie du corps est ainsi l’un des piliers discrets de l’ensemble du processus. Sans elle, la dignité affichée en façade ne suffirait pas à garantir une prise en charge réellement sécurisée.
La coordination entre soignants, administration et agents mortuaires
L’hôpital prépare la sortie du corps grâce à un travail collectif. Aucun professionnel, pris isolément, ne pilote l’ensemble du processus. Il faut au contraire une coordination étroite entre plusieurs métiers qui n’ont ni les mêmes missions, ni les mêmes temporalités, ni les mêmes contacts avec la famille. La qualité de cette coordination fait souvent la différence entre une prise en charge fluide et une expérience vécue comme chaotique.
Les soignants jouent un rôle de premier plan. Ce sont eux qui sont au plus près du patient au moment du décès, qui connaissent souvent le contexte clinique et relationnel, qui accueillent les proches et qui réalisent ou initient les soins post-mortem. Ils constituent le premier maillon de la préparation de la sortie du corps. Ils transmettent aussi des informations essentielles aux autres services.
Le médecin, de son côté, apporte la validation officielle liée au décès et établit le certificat nécessaire. Son intervention conditionne juridiquement l’enclenchement des autres démarches. Le cadre de santé ou le responsable d’unité peut ensuite superviser l’organisation pratique, surtout dans les services où plusieurs professionnels interviennent et où les contraintes sont fortes.
Les agents de chambre mortuaire ou les personnels chargés du transfert interne prennent ensuite le relais selon l’organisation de l’établissement. Ils s’assurent que le corps est correctement identifié, que les documents requis accompagnent le transfert, que la destination interne est prête à l’accueillir et que les conditions matérielles sont réunies. Ils travaillent dans l’ombre, mais leur rôle est déterminant.
L’administration hospitalière intervient sur plusieurs plans : mise à jour des dossiers, articulation avec l’état civil, suivi des procédures internes, gestion de certains aspects relatifs aux effets personnels ou à la facturation de prestations le cas échéant. Même lorsqu’elle est moins visible pour la famille, elle contribue à rendre la sortie du corps juridiquement solide.
Cette coordination doit être particulièrement efficace dans les moments sensibles : décès de nuit, week-end, afflux important d’activité, service d’urgence, réanimation, décès pédiatrique ou situation médico-légale. Plus la situation est complexe, plus les transmissions entre professionnels doivent être précises et rapides. Un simple oubli d’information peut provoquer un retard de transfert, une erreur dans la remise des effets ou une incompréhension majeure avec les proches.
Les établissements les mieux organisés s’appuient sur des protocoles écrits, des check-lists, des procédures de transmission et parfois des logiciels de traçabilité. Mais les outils ne suffisent pas. Il faut aussi une culture partagée du respect du défunt et du soutien aux familles. Lorsqu’un service considère la sortie du corps comme une formalité secondaire, les dysfonctionnements se multiplient. Lorsqu’elle est intégrée comme une étape à part entière du parcours de soin, la coordination devient plus naturelle.
La communication interprofessionnelle est donc au cœur du dispositif. Elle permet de répondre à des questions très concrètes : la famille a-t-elle été prévenue ? A-t-elle vu le défunt ? Les effets personnels ont-ils été inventorés ? Le certificat a-t-il été établi ? La chambre mortuaire est-elle prête ? Une entreprise funéraire a-t-elle été désignée ? Y a-t-il des contraintes particulières à signaler ? Chacune de ces réponses oriente la suite.
Ainsi, la sortie du corps n’est jamais le produit d’un seul service. C’est une construction collective, qui exige méthode, continuité et responsabilité partagée.
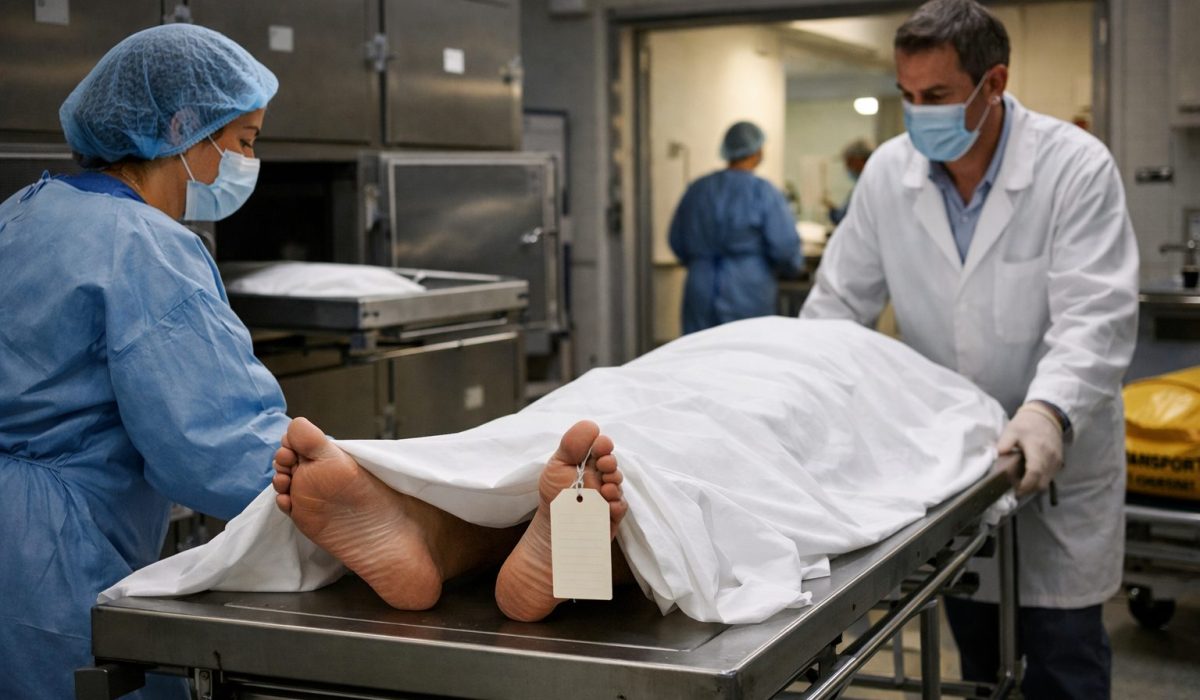
Le transfert du corps depuis le service de soins
Le moment du transfert du corps hors du service de soins est particulièrement symbolique. Pour la famille, il marque souvent la fin de la présence du défunt dans le lieu où il a été soigné. Pour les professionnels, il représente la bascule vers un autre circuit de prise en charge. L’hôpital prépare donc ce transfert avec une attention particulière, à la fois sur le plan matériel, humain et réglementaire.
Avant le déplacement, plusieurs vérifications sont réalisées. L’identité du défunt est contrôlée une nouvelle fois. Les documents internes qui doivent accompagner le corps sont préparés. Les soins post-mortem ont été effectués ou, selon le contexte, limités conformément aux consignes. La famille a été informée du moment du transfert, ou au minimum de son principe, afin d’éviter qu’elle ne découvre brutalement que le corps n’est plus dans la chambre.
Le transfert lui-même est réalisé avec discrétion. Les établissements cherchent en général à éviter toute exposition inutile dans les circulations publiques. Les itinéraires internes, les horaires et les modalités de transport sont pensés pour préserver la dignité du défunt et limiter l’impact émotionnel sur les autres patients et visiteurs. Cette discrétion n’a pas pour but de cacher la mort, mais de la traiter avec respect.
Le matériel utilisé pour le transfert répond à des exigences précises. Le corps peut être déplacé sur un chariot ou un brancard adapté, avec une housse ou un dispositif de couverture approprié. L’apparence extérieure du transport compte : l’hôpital tente de concilier impératifs techniques et retenue visuelle. Dans la mesure du possible, le transfert ne doit pas ressembler à une simple manutention.
Selon les établissements et les situations, ce déplacement conduit le corps vers la chambre mortuaire, vers un espace intermédiaire sécurisé ou, plus rarement, directement vers l’entreprise funéraire si les conditions le permettent. Dans la majorité des cas, un passage par la chambre mortuaire facilite néanmoins la gestion des délais et la remise ultérieure.
Le personnel qui effectue le transfert a une mission délicate. Il ne se contente pas de transporter un corps ; il s’inscrit dans une chaîne de confiance. Son professionnalisme se lit dans la façon de manipuler le défunt, de respecter les consignes d’identification, de signaler toute anomalie et de préserver le calme de l’environnement. Ce savoir-faire est essentiel, même s’il est peu visible.
Pour les proches, ce moment peut être très difficile s’ils y assistent. Certains souhaitent accompagner le départ du défunt, d’autres préfèrent ne pas voir cette étape. L’hôpital adapte généralement sa conduite en fonction de la situation, tout en gardant la maîtrise de l’organisation. Une parole simple, comme expliquer que le corps va maintenant être conduit en chambre mortuaire où il pourra être présenté à nouveau, permet de donner du sens à ce départ.
Le transfert depuis le service de soins n’est donc ni anodin ni purement technique. Il concrétise la préparation engagée depuis la constatation du décès. Bien mené, il permet une transition douce et ordonnée. Mal expliqué ou mal réalisé, il peut au contraire laisser aux familles un souvenir très pénible.
La remise du corps à l’entreprise funéraire choisie par la famille
À un certain stade, l’hôpital cesse d’être le principal acteur de la prise en charge post-mortem et transmet le relais à l’entreprise funéraire choisie par la famille. Cette remise du corps constitue un moment juridique et opérationnel très important. Elle ne peut intervenir que lorsque certaines conditions sont réunies et lorsque la coordination entre l’établissement, les proches et l’opérateur funéraire est suffisamment avancée.
Le choix de l’entreprise funéraire appartient en principe à la famille ou à la personne qui organise les obsèques, dans le respect des volontés éventuelles du défunt. L’hôpital n’a pas vocation à imposer un opérateur. Il peut informer sur les démarches à effectuer, mais il doit rester neutre dans la sélection. Cette neutralité protège les familles et garantit l’absence de confusion entre mission hospitalière et activité commerciale.
Une fois l’entreprise funéraire désignée, l’hôpital prépare la remise du corps. Cela suppose de vérifier l’identité du défunt, de s’assurer que les documents nécessaires sont disponibles, de convenir d’un horaire d’intervention et d’organiser la rencontre entre le personnel de l’établissement et celui des pompes funèbres. La remise s’effectue généralement depuis la chambre mortuaire lorsque l’hôpital en dispose.
Le personnel hospitalier contrôle que l’opérateur venu prendre en charge le corps intervient bien pour la bonne personne et vers la bonne destination. Cette vigilance est essentielle. La remise du corps n’est pas un simple enlèvement ; c’est une transmission formalisée, qui engage la responsabilité de chacun. Les registres internes, les signatures ou les procédures de traçabilité permettent de documenter cette étape.
L’entreprise funéraire prend alors en charge le transport vers la chambre funéraire, le domicile si cela est autorisé et souhaité, ou le lieu prévu pour la suite du parcours funéraire. À partir de ce moment, l’hôpital n’est plus responsable de la conservation ni du transport externe du corps, sauf situation particulière. Son rôle s’achève une fois la remise correctement effectuée.
Pour les familles, ce passage de relais peut être rassurant ou au contraire déstabilisant. Il est rassurant lorsqu’il est bien expliqué : elles comprennent que le défunt quitte le cadre hospitalier pour entrer dans le parcours funéraire choisi. Il devient déstabilisant lorsque tout semble se faire sans elles, sans repères ni informations. C’est pourquoi les équipes hospitalières ont intérêt à préciser clairement à quel moment l’entreprise viendra, où le corps se trouve et ce qu’il sera possible de faire ensuite.
La remise à l’entreprise funéraire suppose également que les objets personnels aient été gérés auparavant. L’hôpital ne doit pas laisser de flou sur ce qui accompagne le défunt, ce qui a déjà été remis à la famille et ce qui a été conservé. La clarté sur ce point évite des tensions douloureuses.
Ce moment marque la fin de la préparation hospitalière de la sortie du corps. Tout ce qui a été fait avant a pour but que cette transmission se déroule sans erreur, sans conflit et avec le niveau de dignité attendu par les proches.
Les cas où la sortie du corps est retardée ou encadrée par des procédures particulières
Il existe des situations dans lesquelles la sortie du corps ne suit pas le schéma habituel. L’hôpital doit alors adapter ses pratiques, parfois suspendre le transfert externe et appliquer des procédures spécifiques. Pour les familles, ces cas particuliers sont souvent difficiles à comprendre, car ils s’ajoutent au choc du décès. Une bonne explication de la part de l’établissement est alors essentielle.
Le premier grand cas de figure concerne les décès nécessitant une attention médico-légale. Lorsque les circonstances sont inhabituelles, violentes, suspectes ou insuffisamment claires, le corps peut faire l’objet d’une opposition à certaines manipulations ou à la sortie selon le circuit ordinaire. L’hôpital ne décide pas seul de la suite, mais il doit immédiatement se conformer aux instructions applicables. Cela peut signifier que certains soins habituels ne seront pas réalisés, que le transfert sera différé ou orienté différemment, et que la famille ne pourra pas toujours disposer du corps aussi rapidement qu’elle le souhaiterait.
Un autre cas particulier concerne certaines situations infectieuses ou sanitaires, où des précautions supplémentaires doivent être mises en place. Ces mesures ne visent pas à stigmatiser le défunt, mais à protéger les professionnels et à encadrer le transport dans des conditions adaptées. L’hôpital doit alors expliquer avec tact que certaines règles spécifiques s’appliquent, tout en veillant à maintenir la dignité de la prise en charge.
Le décès d’un nouveau-né, d’un enfant ou d’une personne très jeune peut aussi entraîner une organisation plus personnalisée. L’accompagnement des parents ou des proches, les temps d’adieu, la possibilité de rituels, la remise d’objets de mémoire ou l’intervention de psychologues peuvent occuper une place plus importante. La préparation de la sortie du corps reste rigoureuse, mais elle est souvent entourée d’une attention relationnelle encore plus marquée.
Les décès survenant dans des contextes de grande solitude ou d’absence de proches posent également des questions spécifiques. Lorsque la famille n’est pas joignable ou inexistante, l’hôpital doit sécuriser la conservation du corps, conserver les effets personnels et mettre en œuvre les procédures permettant d’identifier les personnes à prévenir ou les autorités compétentes. La sortie du corps peut alors être retardée non pour des raisons techniques, mais faute d’interlocuteur immédiat.
Il peut aussi exister des délais supplémentaires lorsque des démarches administratives sont incomplètes, lorsque les proches ne parviennent pas à se mettre d’accord rapidement sur l’organisation funéraire, ou lorsque l’entreprise funéraire choisie ne peut intervenir qu’à un certain moment. La chambre mortuaire joue alors un rôle de stabilisation, en permettant une conservation temporaire dans un cadre organisé.
Dans tous ces cas, l’hôpital doit éviter deux erreurs : appliquer des procédures spéciales sans explication, ou laisser croire que tout dépend de sa seule volonté. Une partie des contraintes peut résulter de la loi, des autorités, du contexte médical ou de la disponibilité des intervenants externes. Plus cette réalité est expliquée clairement, moins la famille a le sentiment d’être mise à l’écart.
Les procédures particulières ne remettent donc pas en cause le principe de préparation de la sortie du corps ; elles l’adaptent à des circonstances qui exigent un encadrement renforcé.
La prise en compte des rites religieux, culturels et des volontés de la famille
L’hôpital ne prépare pas la sortie du corps dans un vide culturel. Chaque décès s’inscrit dans une histoire familiale, une identité, des croyances, parfois des prescriptions religieuses ou des attentes traditionnelles très fortes. La qualité de la prise en charge dépend aussi de la capacité de l’établissement à entendre ces demandes et à les intégrer lorsque cela est possible.
Certaines familles souhaitent que le corps soit manipulé avec des précautions particulières, présenté d’une certaine façon, vu rapidement après le décès, ou remis sans délai à l’opérateur funéraire. D’autres attachent une grande importance à la présence d’un ministre du culte, à une prière, à l’orientation du corps, à la pudeur, à la non-mixité de certaines interventions ou à la rapidité de l’inhumation. Toutes ces attentes peuvent influencer la manière dont l’hôpital organise les heures qui suivent le décès.
Le rôle de l’établissement n’est pas de se substituer aux rites funéraires, mais de créer les conditions d’un passage respectueux. Cela suppose d’abord d’écouter. Une famille qui exprime calmement ses besoins doit pouvoir être entendue, même si toutes ses demandes ne pourront pas être satisfaites intégralement. L’essentiel est souvent dans l’explication : dire ce qui est possible, ce qui ne l’est pas, et pourquoi.
Les équipes hospitalières s’efforcent généralement de faire preuve de souplesse sur des points compatibles avec les règles de sécurité, d’hygiène et de droit. Par exemple, elles peuvent permettre un temps de recueillement prolongé, faciliter l’accès à un représentant religieux, éviter certains gestes non indispensables ou accélérer la coordination avec la chambre mortuaire et les pompes funèbres lorsque la tradition familiale exige une grande rapidité.
Les volontés du défunt, lorsqu’elles sont connues, doivent aussi être prises en considération. Il peut s’agir de souhaits exprimés de son vivant sur le type d’obsèques, l’entreprise funéraire, le don du corps, la crémation, la personne à prévenir ou certains gestes symboliques. L’hôpital n’est pas toujours le détenteur de toutes ces informations, mais il doit respecter celles qui lui sont communiquées et les transmettre utilement lorsqu’elles ont un impact sur la sortie du corps.
Cette prise en compte des rites n’est pas seulement une marque de politesse institutionnelle. Elle participe de la dignité de la personne. Un décès traité sans considération pour la culture ou la spiritualité de la famille peut être vécu comme une violence supplémentaire. À l’inverse, quelques gestes adaptés, quelques mots justes ou une simple disponibilité à écouter peuvent profondément apaiser la situation.
Il existe toutefois des limites. Si certaines demandes sont contraires aux obligations légales, aux règles de sécurité ou aux capacités matérielles de l’établissement, l’hôpital doit l’indiquer clairement. Le respect des croyances ne supprime pas le cadre réglementaire. La qualité de la relation repose alors sur la manière d’annoncer cette limite, pas sur une promesse irréaliste.
La préparation de la sortie du corps est donc aussi un exercice d’équilibre entre protocole et personnalisation. L’hôpital ne peut pas tout faire, mais il peut éviter de réduire le défunt à un dossier et la famille à une formalité.
L’accompagnement psychologique et relationnel autour de la sortie du corps
Dans la perception des proches, la qualité de la prise en charge ne se mesure pas seulement à la conformité des procédures. Elle se mesure aussi à la façon dont l’hôpital accompagne humainement le moment de la séparation. La sortie du corps est souvent vécue comme une seconde perte : après l’annonce du décès, vient le moment où le défunt n’est plus là physiquement, où la chambre se vide, où le cadre hospitalier se referme. Cette transition peut être extrêmement brutale si elle n’est pas accompagnée.
Les soignants ont ici une mission relationnelle importante. Ils n’ont pas à jouer le rôle des proches ni à effacer la douleur, mais ils peuvent poser des repères. Expliquer les étapes, proposer un temps d’au revoir, répondre à des questions concrètes, orienter vers la chambre mortuaire, dire à qui s’adresser ensuite : tout cela participe à l’apaisement. Souvent, ce sont des paroles simples, sans technicité excessive, qui aident le plus.
Dans certains services, notamment ceux confrontés fréquemment à la fin de vie, des psychologues peuvent intervenir auprès des familles. Leur présence n’est pas systématique, mais elle peut être précieuse lorsque le décès a été particulièrement traumatique, lorsqu’il concerne un enfant, lorsqu’il survient après une longue hospitalisation ou lorsqu’il déclenche des réactions de sidération ou de conflit familial. Même lorsqu’ils n’interviennent pas directement, leur disponibilité peut être signalée.
L’accompagnement relationnel se joue aussi dans des détails. Le respect de l’intimité, le fait de ne pas presser les proches, la proposition d’un verre d’eau, l’orientation dans le bâtiment, la manière d’ouvrir ou de fermer la chambre, l’attitude corporelle des professionnels : tout cela influence le vécu. Une sortie du corps bien préparée n’est pas seulement correcte sur le papier ; elle est vécue comme respectueuse.
L’hôpital peut également accompagner la famille dans la compréhension de ce qu’elle ressent. Certaines personnes culpabilisent de ne pas vouloir revoir le corps. D’autres ont peur de l’image qu’elles vont garder. D’autres encore craignent de mal faire dans les démarches. Les professionnels peuvent rassurer sans imposer : voir le défunt est possible, mais pas obligatoire ; prendre un moment est autorisé ; demander des explications est légitime.
La relation avec les proches ne s’arrête pas nécessairement au départ du corps du service. Il peut encore y avoir des questions sur les objets personnels, sur les démarches à faire, sur l’accès à la chambre mortuaire ou sur les documents médicaux. Lorsque l’hôpital anticipe ces besoins, il réduit le sentiment de rupture brutale.
Cette dimension psychologique est essentielle, car le souvenir du décès hospitalier s’ancre durablement dans la mémoire familiale. Des procédures irréprochables mais vécues dans l’indifférence peuvent laisser une grande souffrance. À l’inverse, même dans un contexte difficile, une équipe attentive peut rendre ce passage un peu moins violent.
Les différences selon les services hospitaliers
La manière dont l’hôpital prépare la sortie du corps peut varier sensiblement selon le service dans lequel le décès survient. Les principes généraux restent les mêmes, mais leur mise en œuvre prend des formes différentes selon l’environnement de soin, le rythme du service, la nature des pathologies prises en charge et la préparation ou non des proches à l’éventualité du décès.
En soins palliatifs, la sortie du corps s’inscrit souvent dans un parcours anticipé. Le décès a pu être annoncé comme probable, les proches ont parfois été préparés, certaines volontés ont déjà été recueillies, et l’équipe dispose d’une expérience relationnelle approfondie. Le temps de recueillement est en général mieux intégré à l’organisation du service, et la communication avec la famille est souvent plus fluide.
En réanimation, le contexte est très différent. Le décès peut survenir après une phase technique intense, dans un environnement marqué par les machines, les alarmes et les gestes d’urgence. Les proches peuvent être sidérés, même s’ils savaient la situation grave. L’équipe doit alors non seulement préparer le corps, mais aussi transformer un espace hautement médicalisé en lieu d’adieu. La sortie du corps y prend une dimension émotionnelle très forte.
Aux urgences, la situation est souvent encore plus brutale. Les décès peuvent être soudains, parfois après un accident, une détresse vitale ou une arrivée récente du patient. Les familles n’ont pas toujours eu le temps de se préparer. Le service fonctionne sous tension et doit continuer à accueillir d’autres patients. La préparation de la sortie du corps doit alors être rapide, sans être expéditive, ce qui représente un défi majeur.
Dans les services de médecine ou de chirurgie, le contexte est plus variable. Certains décès surviennent après un séjour long, avec une équipe qui connaît bien le patient. D’autres se produisent après une complication inattendue. L’organisation du départ du corps dépend alors de la disponibilité du personnel, de la présence des proches et de la pression d’occupation des chambres.
En maternité ou en néonatologie, lorsque le décès concerne un bébé, l’accompagnement change profondément de tonalité. La préparation de la sortie du corps prend une dimension mémorielle et symbolique particulière. Les équipes peuvent proposer des empreintes, des photographies, des temps d’intimité prolongés ou des objets de souvenir. La chambre mortuaire n’est plus seulement un lieu de transition, mais une étape entourée d’une grande délicatesse.
Dans les unités psychiatriques, gériatriques ou dans les établissements accueillant des personnes très dépendantes, d’autres enjeux apparaissent : temporalité du lien avec l’équipe, présence ou éloignement de la famille, état de conscience antérieur du patient, contexte de vulnérabilité ou d’isolement. Chaque service adapte donc les mêmes obligations générales à une réalité humaine différente.
Ces nuances sont importantes à comprendre, car elles expliquent pourquoi toutes les familles ne vivent pas exactement le même déroulement. Ce n’est pas nécessairement un manque d’égalité, mais souvent une adaptation aux conditions concrètes du décès. Ce qui doit rester constant, en revanche, c’est le niveau d’exigence sur la dignité, la traçabilité et l’information.
La place des effets personnels dans la préparation de la sortie du corps
Lorsqu’un patient décède à l’hôpital, la gestion des effets personnels devient immédiatement un sujet sensible. Les objets laissés dans la chambre ou portés par le défunt ont souvent une valeur matérielle, mais aussi affective. Leur prise en charge fait pleinement partie de la préparation de la sortie du corps, car elle participe à la dignité de la personne et à la confiance de la famille envers l’établissement.
Les effets personnels peuvent être très variés : vêtements, bijoux, alliance, lunettes, téléphone, papiers, trousseau de clés, portefeuille, appareil auditif, prothèse dentaire, objets religieux, photos, livres ou courriers. Certains étaient déjà déposés à l’hôpital, d’autres se trouvent sur le défunt au moment du décès. Chacun de ces objets doit être traité avec rigueur.
L’hôpital met généralement en place une procédure d’inventaire. Elle permet de lister les biens présents, de distinguer ceux qui restent avec le défunt de ceux qui sont retirés, et de sécuriser la remise à la personne habilitée. Cette procédure protège tout le monde. Pour la famille, elle réduit le risque de perte ou de confusion. Pour l’établissement, elle permet de démontrer ce qui a été fait et à qui les objets ont été remis.
La question des bijoux ou objets à forte charge symbolique est particulièrement délicate. Certaines familles souhaitent qu’ils restent sur le défunt jusqu’aux funérailles. D’autres veulent les récupérer immédiatement. L’hôpital doit alors clarifier ce qui est possible, noter la décision et éviter tout malentendu. Un objet laissé sur le corps sans traçabilité, ou retiré sans explication, peut devenir source de douleur supplémentaire.
La remise des effets personnels doit se faire de manière identifiable et humaine. Lorsque cela est possible, elle ne devrait pas se réduire à un sac transmis à la hâte. Les proches ont souvent besoin qu’on leur explique ce qui a été trouvé, ce qui a été remis et ce qui accompagne encore le défunt. Cette transparence compte énormément dans un moment où l’impression de perte de contrôle est déjà forte.
Dans certains cas, des objets de valeur avaient été placés auparavant dans un circuit sécurisé de dépôt hospitalier. Leur restitution suit alors une procédure spécifique, parfois distincte de celle des effets restés dans la chambre. L’hôpital doit être en mesure d’orienter clairement la famille vers le bon interlocuteur.
La gestion des effets personnels a aussi une dimension émotionnelle profonde. Retrouver une montre, un carnet, une écharpe ou une paire de lunettes peut être bouleversant. Ces objets deviennent parfois les premiers supports concrets du deuil. Les professionnels ne peuvent pas ignorer cette charge symbolique. Leur manière de restituer ces biens doit donc être à la fois méthodique et délicate.
En intégrant cette question à la préparation de la sortie du corps, l’hôpital montre qu’il ne traite pas seulement un défunt, mais toute la continuité de sa présence matérielle auprès des proches.
Ce que la famille peut demander ou vérifier auprès de l’hôpital
Même si le choc du décès rend les démarches difficiles, la famille peut utilement poser certaines questions à l’hôpital pour mieux comprendre comment la sortie du corps est organisée. Ces demandes ne sont pas intrusives ; elles permettent au contraire de clarifier le déroulement et d’éviter des malentendus.
Les proches peuvent d’abord demander où se trouve le corps à chaque étape. Est-il encore dans la chambre ? Va-t-il être transféré à la chambre mortuaire ? À quel moment l’entreprise funéraire pourra-t-elle intervenir ? Cette information est essentielle pour que la famille sache comment s’organiser, notamment si plusieurs membres souhaitent venir se recueillir.
Ils peuvent aussi demander si un temps de présentation du défunt est possible, soit dans le service, soit ensuite à la chambre mortuaire. Dans beaucoup d’établissements, ce point est prévu, mais il vaut mieux le préciser. La famille peut également s’informer sur les horaires d’accès, les modalités d’accompagnement et la présence éventuelle d’un salon de recueillement.
Une autre question importante concerne les documents. Les proches peuvent demander ce qui a déjà été établi par l’hôpital, ce qui devra être transmis aux pompes funèbres et quelles démarches relèvent ensuite de la mairie ou de l’opérateur funéraire. Une réponse claire sur ce point évite un sentiment de confusion administrative.
La famille peut également vérifier la gestion des effets personnels : quels objets ont été recensés, lesquels sont disponibles, s’il faut signer un reçu, et si certains effets accompagnent encore le défunt. Cette vérification est particulièrement importante lorsque le patient portait des objets de valeur ou des biens ayant une forte portée affective.
Si des souhaits religieux ou culturels existent, les proches ont intérêt à les exprimer rapidement. L’hôpital ne pourra pas toujours tout adapter, mais il pourra plus facilement intégrer certaines demandes s’il les connaît tôt. De même, si la famille souhaite une prise en charge funéraire rapide, il est utile de le signaler sans attendre.
Les proches peuvent enfin demander le nom ou la fonction du service à contacter en cas de question ultérieure. Après le départ du corps du service, beaucoup ne savent plus vers qui se tourner. Disposer d’un interlocuteur identifié, même simplement un standard ou une chambre mortuaire, sécurise beaucoup la suite.
Poser ces questions ne signifie pas contester l’hôpital. Cela permet au contraire d’entrer dans le processus avec davantage de visibilité. Les établissements qui répondent calmement et précisément à ces interrogations facilitent grandement l’expérience des familles.
Les erreurs que l’hôpital cherche à éviter dans la sortie du corps
La préparation de la sortie du corps vise aussi à prévenir des erreurs qui seraient particulièrement graves. Certaines seraient visibles immédiatement, d’autres ne seraient découvertes qu’ensuite, mais toutes auraient des conséquences importantes pour les proches et pour l’établissement. Comprendre ces risques permet de mieux mesurer pourquoi les procédures sont parfois strictes.
L’erreur la plus redoutée est la confusion d’identité. C’est la raison pour laquelle les contrôles sont répétés. Une inversion de corps, une mauvaise étiquette ou une remise au mauvais opérateur funéraire aurait des conséquences humaines considérables. L’identitovigilance post-mortem est donc une priorité absolue.
Une autre erreur majeure serait une mauvaise information de la famille. Dire que le corps est encore dans le service alors qu’il a déjà été transféré, oublier de signaler un départ en chambre mortuaire, ne pas expliquer les délais ou laisser croire qu’une procédure est facultative : tout cela crée de la souffrance et de la défiance. L’hôpital cherche donc à fiabiliser les transmissions et à clarifier les interlocuteurs.
La perte ou la mauvaise restitution des effets personnels fait aussi partie des risques sensibles. Un bijou disparu, un téléphone introuvable ou un inventaire incomplet peuvent générer des conflits douloureux. D’où l’importance d’une procédure documentée et signée lorsque c’est nécessaire.
Le défaut de coordination avec l’entreprise funéraire constitue un autre point de vigilance. Si l’horaire n’est pas confirmé, si les documents ne sont pas prêts ou si l’identité n’est pas correctement rapprochée, la remise du corps peut être retardée ou perturbée. Pour la famille, cela se traduit par une impression de désordre très pénible dans un moment déjà fragile.
Il faut également éviter les maladresses relationnelles. Une phrase trop sèche, un geste précipité, une chambre rangée trop tôt, un départ du corps sans information préalable peuvent marquer durablement les proches. Même lorsque les procédures sont respectées, la manière compte. Les hôpitaux qui forment leurs équipes à cette sensibilité réduisent fortement le risque de traumatisme secondaire.
Enfin, l’établissement cherche à éviter toute rupture de traçabilité. Chaque étape importante doit laisser une trace fiable : heure du décès, identité, soins réalisés, effets personnels, transfert interne, remise externe. Sans cela, il devient difficile de reconstituer le parcours du défunt en cas de question ou de litige.
Ces risques montrent que la sortie du corps n’est pas un simple moment de passage. C’est une opération délicate, où l’erreur technique et la blessure humaine peuvent se rejoindre. Les protocoles existent précisément pour réduire cette double vulnérabilité.
Pourquoi cette préparation influence fortement le vécu du deuil
La façon dont l’hôpital prépare la sortie du corps a un impact profond sur la mémoire que les proches garderont du décès. Dans les jours qui suivent, beaucoup ne retiennent pas chaque détail médical, mais ils se souviennent très nettement de certains gestes, de certaines paroles, du temps qu’on leur a laissé, de l’apparence du défunt et de la manière dont le départ a été organisé. Cette mémoire influence le début du deuil.
Lorsque la sortie du corps est bien préparée, les familles peuvent ressentir que le défunt a été accompagné jusqu’au bout avec considération. Cette impression n’efface pas la douleur, mais elle lui donne un cadre plus supportable. Elle aide les proches à se dire que les dernières heures n’ont pas été indignes, que le passage du soin à la mort a été pris au sérieux, et qu’ils ont été associés à ce moment sans être brusqués.
À l’inverse, une mauvaise expérience peut laisser une trace durable. Une annonce froide, un corps mal présenté, une attente incomprise, un transfert vécu comme brutal ou une perte d’effets personnels peuvent alimenter des ruminations longtemps après les obsèques. Certaines familles reviennent alors sans cesse sur ce moment, avec un sentiment d’injustice ou d’abandon qui complique leur travail de deuil.
La préparation de la sortie du corps joue donc un rôle symbolique fort. Elle marque le dernier chapitre de la relation entre l’hôpital, le patient et ses proches. Si ce chapitre est désorganisé, tout le parcours de soins peut être requalifié négativement dans la mémoire familiale. Si au contraire il est digne et clair, il peut donner une cohérence plus humaine à l’ensemble de l’accompagnement.
Ce vécu est particulièrement important quand la famille a peu de temps pour revoir le défunt, quand le décès a été soudain ou quand les proches se sentent coupables de n’avoir pas été présents. Dans ces situations, la qualité du moment post-décès a une fonction réparatrice partielle. Elle ne soigne pas la perte, mais elle évite d’y ajouter une violence institutionnelle.
Il faut aussi souligner que les professionnels eux-mêmes sont concernés. Une équipe qui dispose de procédures stables, d’une culture de respect et de temps dédiés vit généralement mieux ces situations. Elle peut accomplir son travail avec plus de sens et moins de détresse morale. À l’inverse, lorsqu’aucun cadre n’existe, les soignants peuvent avoir l’impression de mal faire, d’aller trop vite ou d’abandonner la famille, ce qui pèse sur leur propre vécu professionnel.
La préparation de la sortie du corps n’est donc pas seulement une affaire de conformité. Elle participe à la qualité humaine du soin jusque dans son ultime étape.
Les points clés à retenir pour comprendre le rôle de l’hôpital
Pour résumer le processus dans son ensemble, il faut retenir que l’hôpital prépare la sortie du corps en assurant une succession ordonnée d’actions. Il constate d’abord officiellement le décès, informe les proches, réalise les soins post-mortem nécessaires, vérifie l’identité du défunt, sécurise les effets personnels, organise la conservation temporaire du corps, prépare les documents, coordonne les différents intervenants et remet le défunt à la structure compétente ou à l’entreprise funéraire choisie.
Ce rôle ne fait pas de l’hôpital l’organisateur complet des obsèques. L’établissement prépare et sécurise la transition, mais il ne remplace pas la famille dans ses choix funéraires. Son objectif est de garantir que le corps quitte le service ou l’hôpital dans des conditions dignes, traçables et conformes au cadre applicable.
La famille n’est pas censée tout connaître de ces procédures. En revanche, elle peut légitimement attendre une information claire, une écoute minimale, un respect des volontés exprimées quand elles sont compatibles avec les règles, et une gestion sérieuse du corps comme des effets personnels. Lorsque ces éléments sont réunis, l’expérience, bien que douloureuse, est souvent vécue comme plus humaine.
Le moment de la sortie du corps apparaît parfois comme un simple détail dans la chronologie du décès. En réalité, il concentre des enjeux médicaux, relationnels, symboliques et administratifs très importants. Il clôt le temps hospitalier et ouvre le temps funéraire. C’est pourquoi sa préparation requiert autant de soin que de méthode.
Repères pratiques pour les proches après un décès à l’hôpital
Pour les familles, il est souvent utile de transformer cette réalité complexe en repères simples. Après un décès à l’hôpital, plusieurs réflexes peuvent aider à mieux comprendre la situation et à traverser les premières heures avec un peu plus de maîtrise.
D’abord, il est utile de demander clairement où se trouve le corps et quel sera son parcours immédiat. Cette seule information permet de savoir si un recueillement est encore possible dans le service, s’il faut se rendre ensuite à la chambre mortuaire, ou si l’entreprise funéraire interviendra plus tard.
Ensuite, il convient d’identifier l’interlocuteur principal. Selon les établissements, il peut s’agir du service de soins, du cadre, de la chambre mortuaire ou d’un bureau administratif. Connaître ce point de contact évite beaucoup d’errance dans les couloirs ou au téléphone.
Il est également important de signaler rapidement toute volonté particulière : exigence religieuse de rapidité, souhait de présentation du corps, présence d’un objet à laisser sur le défunt, nécessité qu’un proche éloigné puisse venir avant le transfert, ou demande d’explications sur les démarches. Plus l’hôpital en est informé tôt, plus il peut intégrer ces éléments dans son organisation.
La famille peut aussi prendre le temps de vérifier les effets personnels, même si cela paraît secondaire sur le moment. Mieux vaut clarifier tout de suite ce qui a été récupéré, déposé ou laissé avec le corps plutôt que de revenir plus tard dans l’incertitude.
Enfin, il faut garder à l’esprit que certaines étapes relèvent de l’hôpital et d’autres de l’organisation funéraire. Cette distinction aide à mieux formuler les demandes. L’hôpital prépare la transition ; les pompes funèbres prennent ensuite en charge le parcours vers les obsèques. Comprendre cette articulation rend les démarches moins opaques.
Un parcours encadré pour la famille et le défunt
| Étape | Ce que fait l’hôpital | Ce que cela apporte à la famille |
|---|---|---|
| Constatation du décès | Le médecin constate officiellement le décès et lance les procédures | Une base claire pour toutes les démarches suivantes |
| Information des proches | L’équipe annonce le décès et explique les premières étapes | Un premier repère dans un moment de sidération |
| Soins post-mortem | Le corps est préparé avec dignité et présenté de manière apaisée | Un dernier contact souvent moins traumatique |
| Vérification de l’identité | L’identité du défunt est contrôlée à plusieurs reprises | Une sécurité maximale contre les erreurs |
| Gestion des effets personnels | Les objets sont inventoriés, sécurisés et restitués selon une procédure | Moins de risques de perte, plus de transparence |
| Transfert interne | Le corps est conduit vers la chambre mortuaire ou un lieu adapté | Une continuité organisée entre le service et la suite du parcours |
| Conservation temporaire | Le défunt est conservé dans des conditions appropriées | Du temps pour choisir l’entreprise funéraire et s’organiser |
| Coordination administrative | Les documents nécessaires sont préparés et les informations transmises | Des démarches plus fluides pour la famille |
| Prise en compte des demandes particulières | L’hôpital écoute les souhaits religieux, culturels ou pratiques dans la mesure du possible | Une prise en charge plus respectueuse de l’histoire familiale |
| Remise à l’entreprise funéraire | Le corps est transmis dans un cadre sécurisé et traçable | Un passage de relais clair vers l’organisation des obsèques |
FAQ
La famille peut-elle voir le défunt avant la sortie du corps ?
Oui, dans de nombreux cas, l’hôpital laisse un temps de recueillement dans la chambre ou organise ensuite une présentation à la chambre mortuaire. Les modalités dépendent du service, de l’heure du décès et du contexte médical ou réglementaire.
Le corps quitte-t-il immédiatement la chambre après le décès ?
Pas forcément. Il y a souvent un délai pendant lequel le décès est officiellement constaté, les soins post-mortem sont réalisés, les proches sont accueillis et le transfert est préparé. Ce temps varie selon les situations.
Qui décide de l’entreprise funéraire ?
En principe, c’est la famille ou la personne chargée d’organiser les obsèques, dans le respect des volontés éventuelles du défunt. L’hôpital ne doit pas imposer un opérateur funéraire.
L’hôpital peut-il garder le corps quelque temps ?
Oui, lorsqu’il dispose d’une chambre mortuaire, le corps peut y être conservé temporairement avant sa prise en charge par les pompes funèbres. Cela permet à la famille d’organiser la suite dans un cadre plus stable.
Que deviennent les affaires personnelles du défunt ?
Elles sont normalement inventoriées, sécurisées puis restituées selon une procédure prévue par l’établissement. Certains objets peuvent rester avec le défunt si cela est demandé et correctement tracé.
Pourquoi l’identité du défunt est-elle vérifiée plusieurs fois ?
Parce qu’il s’agit d’une étape essentielle pour éviter toute confusion lors du transfert, de la conservation et de la remise à l’entreprise funéraire. Cette répétition des contrôles protège le défunt, la famille et l’hôpital.
L’hôpital peut-il tenir compte d’un rite religieux particulier ?
Oui, dans la mesure où la demande est compatible avec les règles de sécurité, d’hygiène et de droit. Il est préférable d’exprimer rapidement les souhaits particuliers pour que l’équipe puisse s’adapter autant que possible.
Que se passe-t-il si le décès nécessite une procédure médico-légale ?
Dans ce cas, la sortie du corps peut être retardée ou encadrée différemment. Certaines manipulations habituelles peuvent être limitées, et l’hôpital doit suivre les consignes applicables avant toute remise du corps.
La famille doit-elle tout gérer immédiatement après le décès ?
Non. L’hôpital prend en charge les premières étapes de préparation, de conservation et de coordination. La famille devra ensuite organiser les obsèques, mais elle n’est pas seule dans les toutes premières heures.
À qui poser les questions pratiques après le décès ?
Le bon interlocuteur peut être le service de soins, le cadre de santé, la chambre mortuaire ou un bureau administratif selon l’organisation de l’établissement. Il est utile de demander dès le départ quel service reste joignable pour la suite.